Onnodige stigmatisering van BRMO-dragers

Resistentie tegen antibiotica is een toenemend probleem en wordt door de Wereldgezondheidsorganisatie (WHO) gezien als een van de grootste uitdagingen voor de gezondheidszorg in de komende decennia. (1) In Nederland komt resistentie relatief weinig voor door het restrictief antibiotica gebruik. (2) Daarnaast beperken infectiepreventiemaatregelen in de gezondheidszorg de overdracht van resistente micro-organismen en wordt voor Methicilline Resistente Staphylococcus aureus (MRSA) in de zorg een strikt search-and-destroy-beleid gehanteerd. (3,4)
De speciale aandacht in de gezondheidszorg voor patiënten die een resistente bacterie bij zich dragen, kan onrust bij hen veroorzaken. Als er een vermoeden is dat een patiënt drager is van Bijzondere Resistente Micro-Organismen (BRMO) en van MRSA wordt hij bij aankomst in een ziekenhuis gescreend. Als blijkt dat hij positief is kan het nodig zijn om extra zorgmaatregelen te nemen om verspreiding van de bacteriën te voorkomen. Dit kan leiden tot onzekerheid bij de drager en diens naasten. Die onzekerheid kan verder versterkt worden als de betrokken patiënt en zijn naasten onvoldoende weten over de risico’s van dragerschap en waarom de voorzorgsmaatregelen alleen nodig zijn bij zorgcontacten en niet bij andere contacten. (5) De informatie die aan de patiënt verstrekt wordt is vaak beperkt. Dit komt soms ook doordat werkers in de gezondheidszorg ‘worstelen met het begrip van antimicrobiële resistentie en de implicaties voor de patiëntenzorg’. (5)
In deze studie hebben wij onderzocht in hoeverre er sprake is van een kennistekort over BMRO bij dragers en hun gezinsleden. Verder hebben we gekeken naar het kennistekort bij extramurale zorgverleners van wie verwacht wordt dat zij hun patiënt informeren en ondersteunen. Hoe ongerust zijn dragers en hun gezinsleden en worden zij anders benaderd door hun omgeving of hun behandelaar? We hebben ook gekeken naar het soort informatie over BRMO en MRSA waar behoefte aan is. Er is daarbij gekeken of hierin verschillen zijn tussen BRMO en MRSA omdat bij MRSA eradicatie mogelijk is en dikwijls in het kader van het search-and-destroy-beleid ook geïndiceerd. Dit kan leiden tot andere vragen. Indien er verschillen waren tussen MRSA en BRMO is dat expliciet aangegeven en anders wordt onder BRMO ook MRSA verstaan.
Methode
Semi-kwantitatief vragenlijstonderzoek
Wij hebben in de periode november 2017-april 2018 deelnemers geselecteerd op basis van een aselecte steekproef uit een groep van BRMO-dragers van 18 jaar of ouder van wie de kweek was verricht door het Certe laboratorium. Mensen met dementie, asielzoekers en mensen die de Nederlandse taal niet machtig waren, werden geëxcludeerd. De geselecteerde patiënten werden via hun behandelaar benaderd met de vraag of ze aan het onderzoek wilden meewerken. Hun werd ook gevraagd of wij hun gezinsleden en zorgverleners mochten interviewen.
De semi-gestructureerde interviews werden telefonisch afgenomen door GGD-verpleegkundigen. Toen er sprake was van datasaturatie – als antwoorden regelmatig overeenkomen en een voldoende duidelijk beeld geven – zijn wij gestopt met het selecteren van nieuwe deelnemers. Objectieve data zoals type BRMO en kweeklocatie zijn kwantitatief verzameld. Andere antwoorden werden door de interviewer gecategoriseerd: de kennis over resistentie bij dragers en hun gezinsleden werd gecategoriseerd op basis van duidelijkheid en volledigheid van het antwoord. Er zijn vooral open vragen gesteld.
Resultaten
Tabel 1. BRMO met kweeklocatie en aanvrager
| MRSA | ESBL | E.coli QARE | E.coli ESBL+ QARE | Totaal | ||
Totaal, n(%) | 5 (17%) | 9 (31%) | 11(38%) | 4 (14%) | 29 | |
| Gekweekt uit | wond | 3 | 0 | 0 | 1 | 4(14%) |
| neus | 2 | 0 | 0 | 0 | 2 (7%) | |
| urine | 0 | 8 | 8 | 3 | 19 (66%) | |
| rectum | 0 | 1 | 3 | 0 | 4 (7%) | |
Kweekaanvrager | huisarts | 1 | 6 | 7 | 1 | 15 (52%) |
| medisch specialist | 4 | 3 | 4 | 3 | 14 (48%) | |
| Drager weet niet wlke BRMO hij/zij bij zich draagt | 0 | 5 | 5 | 1 | 11 (38%) | |
De onderzoeksgroep bestond uit 29 BRMO-dragers, 15 gezinsleden en 17 zorgverleners. De mediane leeftijd van de dragers was 73 jaar (range 18-88), 12 (41%) waren mannen. Wij hebben van de in totaal 38 gezinsleden/huisgenoten 15 mensen geïnterviewd, 11 partners, 2 ouders, 1 broer en 1 student/medebewoner. Zes BRMO-dragers hadden geen gezinsleden. De mediane leeftijd van de geïnterviewde gezinsleden was 61 (22-79), 5 (33%) waren mannen. Zeventien zorgverleners namen deel aan het onderzoek, waaronder 5 thuiszorgmedewerkers, 2 fysiotherapeuten en 10 huisartsen. Er waren geen verschillen tussen de antwoorden van MRSA-dragers en dragers van andere BRMO. Maar alleen de MRSA-dragers wisten met welk micro-organisme zij besmet waren (tabel 1).
BRMO-dragers
Tabel 2. Kennis en gedrag bij dragers
| Totaal aantal geïnterviewde dragers | 29 (100%) | |
| Geïnformeerd over dragerschap door | medisch specialist | 10 (34%) |
| verpleegkundige ziekenhuis | 5 (17%) | |
| huisarts | 7 (24%) | |
| assistente huisarts | 3 (10%) | |
| Arboarts | 1 (3%) | |
| laboratoriumuitslag | 1 (3%) | |
| interviewer | 1(3%) | |
| onbekend | 1(3%) | |
| Geïnformeerd over de consequenties van het dragerschap | 20 (69%) | |
| Waarvan naar eigen mening adequaat geïnformeerd | 7 (24%) | |
| Hoe lang blijft dragerschap bestaan? | levenslang | 4 (14%) |
| kan vanzelf overgaan | 10 (34%) | |
| gaat altijd vanzelf over | 2 (7%) | |
| wordt ervoor behandeld | 6 (21%) | |
| weet niet | 7 (24%) | |
| Kans om personen in de omgeving te besmetten? | afwezig | 14 (48%) |
| groot | 1 (3%) | |
| klein | 7 (24%) | |
| weet niet | 6 (21%) | |
| Anders behandeld door zorgverleners na bekend worden van dragerschap? | 3 (10%) | |
| Anders behandeld worden door sociale omgeving na bekend worden van dragerschap? | 2 (6%) | |
| Eigen gedrag anders na bekend worden van dragerschap? | 12 (37%) | |
| Onzeker gevoel over hoe zich te gedragen als drager? | 3 (10%) | |
- De aanvrager voor het laboratoriumonderzoek naar BRMO was even vaak een huisarts als een medisch specialist (tabel 2).
- Dertien dragers (45%) waren goed in staat om uit te leggen wat resistentie betekent, hoe de besmettelijkheid is en wat de ernst is. Dertien konden dat niet en 3 hadden een onduidelijke uitleg.
- Op de vraag of en hoe men het dragerschap aan een buurman/vrouw zou uitleggen antwoordden 10 respondenten dat ze het niet aan anderen vertellen. Twaalf wisten niet of ze het zouden vertellen en zo ja, hoe ze het dan zouden uitleggen. Zes gaven een duidelijke en 1 een onduidelijke uitleg.
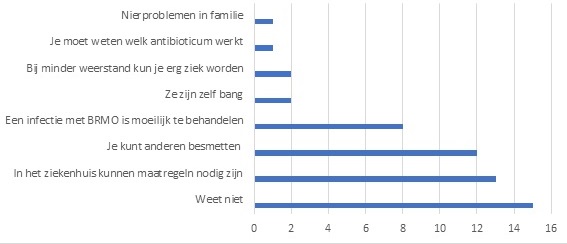
- De helft van de dragers wist niet waarom zorgverleners soms voorzorgsmaatregelen nemen (figuur 1).
- De informatie die dragers kregen over hun BRMO-dragerschap en de gevolgen daarvan, was naar eigen zeggen vaak heel beperkt (tabel 2). Er was geen verschil tussen de informatie van de huisarts, het ziekenhuis of paramedisch personeel.
- Twaalf dragers (37%) hadden hun gedrag veranderd (tabel 2). Ze hadden hun persoonlijk hygiëne (handen wassen) verbeterd of waren voorzichtiger geworden met knuffelen. Eén drager zag zijn kleinkind niet meer.
Figuur 1. Redenen die zorgverleners, volgens BRMO-dragers, hebben om voorzorgsmaatregelen te nemen tegen overdracht (n=29; meerdere antwoorden mogelijk)
Gezinsleden
Tabel 3. Kennis en gedrag bij gezinsleden
| Totaal aantal geïnterviewde gezinsleden | 15 (100%) | |
| Geïnformeerd over dragerschap door | medisch specialist | 6 (40%) |
| huisarts | 3 (20%) | |
| verpleegkundige ziekenhui | 1 (7%) | |
| assistente huisarts | 1 (7%) | |
| drager | 3 (20%) | |
| moeder (verpleegkundige) | 1 (7%) | |
| Naar eigen mening adequaat geïnformeerd? | 7 (47%) | |
| Risico zelf besmet te worden | geen risico | 7 (47%) |
| klein risico | 3 (20%) | |
| weet niet | 5 (33%) | |
| Is besmetting van anderen te voorkomen? | ja | 7 (47%) |
| weet niet | 8 (53%) | |
| Minder fysiek contact met BRMO-drager in gezin | 10 (67%) | |
- Van de 15 geïnterviewde gezinsleden konden 7 (47%) goed uitleggen wat een BRMO is;
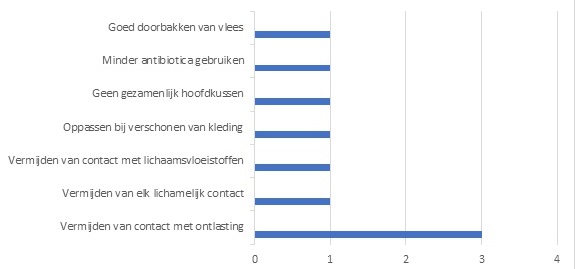
- Zeven gezinsleden (47%) dachten dat besmetting te voorkomen was (tabel 3) en gaven daar diverse mogelijkheden voor (figuur 2);
- Tien gezinsleden waren voorzichtiger in hun contact met de drager (tabel 3);
- Twee probeerden contact te vermijden;
- Eén gaf enkel nog een kus op het voorhoofd.
Figuur 2. Hoe kan overdracht volgens gezinsleden, worden vermeden? (n=7; meerdere antwoorden mogelijk)
Zorgverleners
Huisartsen
- Vier van de 10 huisartsen (40%) waren niet door het ziekenhuis geïnformeerd over het BRMO-dragerschap van hun patiënt, maar hoorden het van de patiënt zelf. De informatie die de huisartsen kregen was beperkt, slechts tweemaal werd het door het ziekenhuis bepaalde beleid overgedragen. Slechts 3 huisartsen waren voldoende geïnformeerd.
- Zeven huisartsen (70%) rapporteerden problemen in de behandeling/begeleiding door onvoldoende kennis en ondersteuning.
- Drie huisartsen (30%) dachten dat BRMO-overdracht naar andere mensen helemaal niet mogelijk was.
- Drie huisartsen wisten niet of zijzelf besmet konden raken. Vier huisartsen achtten die kans vrijwel nul. Twee huisartsen dachten dat het in acht nemen van de basishygiëne voldoende bescherming biedt.
- Een huisarts gaf het volledig correcte antwoord: naast het in acht nemen van de basishygiëne moeten indien nodig beschermende maatregelen (schort, mondkapje) worden genomen.
- Alle huisartsen gaven aan meer te willen weten over BRMO. Hierbij gaven 4 (40%) huisartsen aan dat zij er niets over weten.
Thuiszorg
- Twee van de 5 thuiszorgmedewerkers hadden de BRMO-diagnose van de patiënt gehoord. Een medewerker hoorde het van de deskundige infectiepreventie van het ziekenhuis, 1 via het overdrachtsformulier vanuit het ziekenhuis en 1 hoorde het van de interviewer van dit onderzoek.
- Drie van de medewerkers die door het ziekenhuis waren ingelicht, vonden de informatie onvoldoende. Geen van de medewerkers werd geïnformeerd over het te volgen beleid. Slechts voor 1 thuiszorgmedewerker was de informatie duidelijk genoeg om daarnaar te handelen. Vier thuiszorgmedewerkers zochten naar aanvullende informatie over beschermende maatregelen, de behandeling van de patiënt en het risico op besmetting.
- Drie thuiszorgmedewerkers wisten niet hoe de BRMO overgedragen werd, 2 konden dat goed vertellen.
- Het risico op besmetting van zichzelf achtten zij allemaal vrijwel afwezig als de basishygiëne in acht wordt genomen. Slechts 2 gebruikten de benodigde extra beschermende maatregelen.
- De medewerkers hadden geen richtlijnen tot hun beschikking en konden de relevantie richtlijnen ook niet benoemen. Zij vonden het bijhouden van en ter beschikking stellen van richtlijnen als een taak van de beleidsmedewerker. Ook gaven ze aan dat er binnen de organisatie onvoldoende kennis is over BRMO.
Fysiotherapie
De beide geïnterviewde fysiotherapeuten waren niet geïnformeerd over het dragerschap van hun patiënt, maar kwamen daar bij toeval achter. Beide hadden dus onvoldoende informatie, waarbij 1 van de therapeuten aangaf dat hij als bekkentherapeut ook anaal en vaginaal onderzoek verrichtte. Een fysiotherapeut stelde expliciet dat BRMO-dragerschap zo weinig voorkomt dat hij het moeilijk vindt om het actief in zijn anamnese op te nemen. Patiënten zouden daarom geïnstrueerd moeten worden om hun fysiotherapeut (en andere zorgverleners) zelf in te lichten.
Bespreking
Van BRMO-dragers is bekend dat zij zich, door gebrek aan kennis, onzeker voelen. (5) Uit ons onderzoek blijkt dat zij veel sterker gestigmatiseerd worden door hun directe omgeving dan zij zelf aangeven. Tweederde van alle gezinsleden gaf aan dat zij meer fysieke afstand tot de drager in het gezin bewaren. Dit werd overigens maar door 2 BRMO-dragers zelf gerapporteerd. Meer fysieke afstand is echter niet nodig. Extra maatregelen, waaronder afstand bewaren, worden alleen geadviseerd bij bepaalde zorghandelingen door een professionele zorgmedewerker.
Verder blijkt dat BRMO-dragers, gezinsleden en extramurale zorgverleners weinig weten over BRMO. Twee derde van de dragers wist niet welke bacterie hij/zij bij zich droeg. Een groot deel van alle deelnemers wist niet waarom bepaalde extra beschermingsmaatregelen worden genomen. Ruim een derde had zijn gedrag naar de omgeving aangepast. Deels terecht, zoals bijvoorbeeld het in achtnemen van goede handhygiëne, maar deels ten onrechte, zoals het vermijden van lichamelijk contact. Enkele deelnemers gaven aan dat zij zich daar onzeker onder voelen.
Zowel BRMO-dragers als hun gezinsleden werden in de meeste gevallen door een arts, medisch specialist of huisarts, geïnformeerd over de besmetting.
Zowel huisartsen als thuiszorgmedewerkers gaven aan onvoldoende kennis te hebben van BRMO om adequaat zorg te kunnen verlenen en de patiënt goed te kunnen informeren. Regelmatig waren de huisarts en de wijkverpleging ook niet op de hoogte van het dragerschap van de patiënt en als zij geïnformeerd waren dan was die informatie vaak onvoldoende om te kunnen handelen. Hier ligt een duidelijke verantwoordelijkheid voor de behandelaren die de diagnose gesteld hebben. Goede informatievoorziening hierin is cruciaal. Infectiepreventie zou hierin een centrale rol in kunnen hebben.
Huisartsen en thuiszorgmedewerkers kunnen onnodige stigmatisering van betrokkenen voorkomen. Scholing op het terrein van hygiëne en infectiepreventie is een eerste voorwaarde. Hier ligt een verantwoordelijkheid voor de beroepsverenigingen en nascholingsinstituten. In een recent overzichtsartikel over de rol van de huisarts bij BRMO-problematiek wordt een aantal taken van de huisarts onderscheiden. (6) Eén daarvan is het informeren van de patiënt maar dit betekent in de praktijk dat er alleen feitelijke informatie wordt gegeven. Huisartsen moeten ook aandacht besteden aan de ongerustheid bij patiënt en zijn omgeving.
Een aparte plaats hierin hebben de fysiotherapeuten Zij krijgen geen informatie over BRMO-besmetting van hun patiënten, kennen de materie niet en weten niet of en welke beschermingsmaatregelen zij moeten toepassen. Zij zien de problematiek zelden. Ditzelfde geldt ook voor bijvoorbeeld medewerkers op dagopvanglocaties of ergotherapeuten. Uitgebreide nascholing is hiervoor naar onze mening niet noodzakelijk. Wel zouden zij moeten beschikken over gerichte, korte en zakelijke kennis en een adres of telefoonnummer van een professional die zij voor informatie kunnen benaderen. Nader onderzoek naar de BRMO-problematiek in deze en andere sectoren is noodzakelijk om andere maatregelen te onderbouwen.
Ook de GGD heeft een rol in de informatieverschaffing. De afdeling algemene infectieziektebestrijding van de GGD informeert de bevolking en ook professionals in de regio op verschillende manieren over ontwikkelingen in de infectieziekten en over de aangewezen maatregelen. Inmiddels worden sinds 1 juli 2019 patiënten met carbapenemase producerende Enterobacteriaceae (CPE) verplicht gemeld bij de GGD.
In opdracht van het ministerie van Volksgezondheid, Welzijn en Sport zijn de Regionale Zorgnetwerken Antibioticaresistentie gevormd om de ketenaanpak in de bestrijding van antibioticaresistentie (ABR) te bevorderen. Deze netwerken hebben als taak de nascholing en kennis over ABR te bevorderen. Binnen het kader van het zorgnetwerk in Noord-Nederland, hebben de 3 GGD’en in samenwerking met artsen-microbiologen en infectiologen een informatiepunt opgezet.(7) Dit informatiepunt reageert op vragen vanuit de bevolking en van professionals. Verder voert het Gelderse Antibioticaresistentie en Infectiepreventie Netwerk (GAIN) een pilotproject uit waarin elke nieuw gediagnosticeerde BRMO-drager een case manager toegewezen krijgt. Die neemt contact op en voorziet de drager van informatie. (8)
Het risico van het op deze wijze verbijzonderen van BRMO-dragerschap is wel een verdere medicalisering en kan daarmee leiden tot sterkere stigmatisering van BRMO-dragerschap. Hiervan dient men zich bij de contacten met dragers of hun omgeving goed rekenschap te geven.
Een beperking van het onderzoek zijn de relatief kleine aantallen. Deze aantallen zijn daarom niet absoluut te interpreteren. De antwoorden geven wel een goed beeld van de onderzochte situatie in zoverre dat zij een consequent beeld schetsen van gebrekkige kennis over BRMO bij de onderzoeksgroepen. In de resultatensectie is er, ook bij deze kleine aantallen, voor gekozen regelmatig percentages te noemen om de leesbaarheid te bevorderen.
Samenvattend is er onvoldoende informatieoverdracht en kennis over BRMO bij dragers, hun gezinsleden en hun extramurale zorgverleners. Dit leidt tot onzekerheid en stigmatisering en het niet kennen en daarmee op de juiste manier toepassen van richtlijnen.
Auteurs
W.J.M. Niessen (1), J. van den Boogaard (1), N. Hagedoorn (1), M. Vonk (1,3), A. Ott (2)
- GGD Groningen
- Certe laboratorium
- Centrum Infectieziektebestrijding, RIVM
Correspondentie
Literatuur
- www.who.int/news-room/fact-sheets/detail/antibiotic-resistance
- www.ecdc.europa.eu/en/publications-data/surveillance-antimicrobial-resistance-europe-2017
- lci.rivm.nl/richtlijnen/brmo
- www.rivm.nl/werkgroep-infectie-preventie-wip/wip-richtlijnen
- Rump B, Timen A, Verweij M, Hulscher MEJL. Experiences of carriers of multidrug-resistant organisms: a systemic review. Clin Microbiol Infect. 2019 Mar;25(3):274-279
- Tamara Platteel, Masja Loogman, Bent Postma, Martijn Sibom, Marja Diemel, Marleen Luning, Theo Verheij. Bijzonder resistente micro-organismen in de eerstelijn. Huisarts Wet 2019(8):1-5
- www.abrznn.nl/kennis/brmo-mrsa-informatiepunt/
- www.zorgnetwerk-gain.nl/public/brmo-casemanagers/
Infectieziekten Bulletin, jaargang 31, nummer 1, september 2020