Infectieziekten Bulletin
Maart 2019 | Jaargang 30, nummer 2
https://magazines.rivm.nl/2019/03/infectieziekten-bulletin
Gesignaleerd
Binnenlandse signalen
2 patiënten met meningokokkenziekte serogroep W in huishouden
In december 2018 werden 2 volwassenen met meningokokkenziekte serogroep W uit 1 huishouden 1 dag na elkaar opgenomen in het ziekenhuis. Met onderzoek werd het fijntype P1.5,2:F1-5 aangetoond, wat veel lijkt op het fijntype dat de huidige uitbraak van meningokokkenziekte W veroorzaakt (P1.5,2:F1-1). Sinds 2005 is 1 andere patiënt gemeld - in 2018 - met meningokokkenziekte W:P1.5,2:F1-5.. De 2 patiënten uit het huishouden kregen geen antibioticaprofylaxe omdat ze vrijwel tegelijkertijd ziek waren geworden. Conform de richtlijn Meningokokkenziekte van de Landelijke Coördinatie Infectieziektebestrijding (LCI) van het RIVM, kregen de contactpersonen van de 2 patiënten profylaxe. Dit is het eerste gemelde cluster van meningokokkenziekte W in Nederland. In het Verenigd Koninkrijk, Frankrijk en Zweden zijn kleine clusters beschreven van meningokokkenziekte serogroep W in respectievelijk een verpleeghuis, universiteit en een Jamboree. (Bronnen: NRLBM, RIVM, GGD, Puleston et al. Eurosurv 2012, Bassi et al. Eurosurv 2017, Lucidarme et al. Eurosurv 2016, LCI-richtlijn Meningokokken)
Buitenlandse signalen
Mazelen in Europa
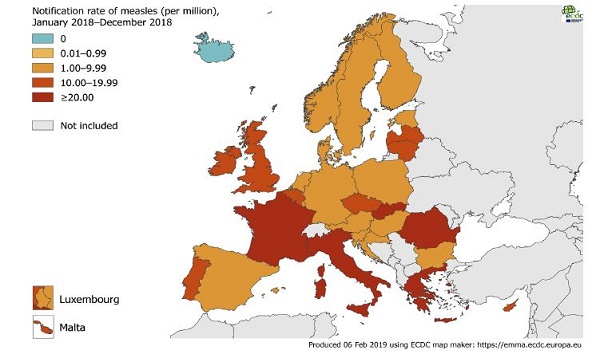
In 2018 werd bij 82.586 mensen in Europa mazelen vastgesteld. Dit is bekend gemaakt door de World Health Organization (WHO). 64% werd gemeld door Oekraïne en 15% vanuit landen in de EU/EEA (Figuur 1). In landen die gegevens over ziekenhuisopname meldden werd 61% van de mazelenpatiënten in het ziekenhuis opgenomen. 72 kinderen en volwassenen zijn overleden. Het aantal mensen dat in 2018 mazelen heeft gehad in Europa is daarmee het hoogste in de afgelopen 10 jaar.
Figuur 1. Meldingsrate van mazelen (per miljoen inwoners) per land in de EU/EEA, 1 januari 2018 t/m 31 december 2018. Bron: ECDC.
Ook in 2019 worden patiënten met mazelen gemeld. De meesten in Oost-Europa: ˃15.000 patiënten in Oekraïne en er worden uitbraken gemeld in onder andere Roemenië, Georgië en Rusland.Begin februari maakten de Franse Gezondheidsautoriteiten bekend dat in Val Thorens, een populair wintersportgebied, in korte tijd 18 mensen besmet raakten met mazelen. Half februari waren er al ≥ 24 patiënten. Het zou vooral gaan om seizoenswerkers, maar de Deense gezondheidsautoriteiten meldden dat ook 2 Denen die het gebied bezochten ziek waren geworden.Volgens de laatste berekeningen van de WHO-UNICEF van de vaccinatiegraad van mazelen in Europa, blijkt dat slechts 4 landen (Hongarije, Portugal, Slowakije en Zweden) een vaccinatiegraad hebben van ≥ 95% voor de tweede vaccinatie tegen bof, mazelen en rodehond. Dit betekent dat, gezien de huidige circulatie van mazelen in Europa, de trend van de afgelopen jaren en de suboptimale vaccinatiegraad, er een groot risico is op doorgaande transmissie van mazelen. (Bronnen: WHO , ECDC, Media, SSI)
Dengue op La Réunion
Op het eiland La Réunion in de Indische Oceaan, in de buurt van Madagascar zijn tussen 1 januari en 3 februari 476 patiënten met dengue gemeld veroorzaakt door serotype 2 (DENV-2). Dit aantal is hoger dan in dezelfde periode vorig jaar. Op het eiland wonen 800.000 mensen. Sinds het begin van de uitbraak in 2018 is bij 7.346 patiënten dengue vastgesteld. De Landelijke Coördinatie Reizigersadvisering (LCR) adviseert reizigers naar La Réunion om zich overdag tegen muggen te beschermen. (Bronnen: Sante Publique France, ARS).
Dengue op Jamaica
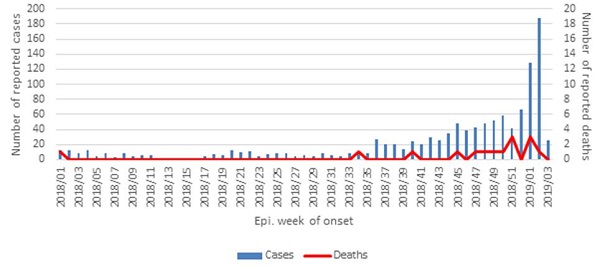
Op 3 januari 2019 meldde het Jamaicaanse contactpunt voor de internationale gezondheidsregeling (IGR) aan de WHO een stijging van het aantal patiënten met dengue. In de eerste 3 weken van 2019 werden 339 waarschijnlijke en bevestigde denguebesmettingen gemeld. 6 patiënten zijn overleden (Figuur 3). Eind 2018 werd het grootste aantal besmettingen gemeld uit de plaatsen Kingston en Saint Andrew Parish. De meeste meldingen in 2019 kwamen uit Saint Catherine Parish. Laboratoriumonderzoek heeft aangetoond dat denguevirustype 3 (DENV3) circuleert.Vorig jaar werden 986 patiënten met dengue gemeld (voornamelijk in de periode van week 36-52). Hiervan overleden 13 patiënten. In 2017 werden 215 patiënten gemeld waarvan 6 overleden. Ook in 2016 was er een dengue-uitbraak, met 2.297 patiënten. Toen circuleerden DENV3 en DENV4.
In januari 2019 meldden ook andere landen in het Caribisch gebied, zoals Guadeloupe, Martinique en Saint Martin (het Franse gedeelte van St. Maarten), een toename van dengue. Op Saint Martin en Guadeloupe circuleert momenteel DENV1 St. Maarten Laboratory Services (SLS) ziet de laatste maanden regelmatig positieve dengue IgM’s. Volgens gegevens uit de syndroomsurveillance zijn er begin februari op geen van de Nederlandse eilanden aanwijzingen voor een verhoogde incidentie van arbovirale infecties. Dat sluit niet uit dat incidenteel deze infecties, waaronder dengue, wel kunnen worden gediagnosticeerd. (Bronnen: WHO Disease Outbreak News, St. Maarten Laboratory Services)
Figuur 2. Aantal denguepatiënten en sterfgevallen per eerste ziekteweek, 1 januari 2018 tot 21 januari 2019, Jamaica. (*n=1.325, totaal aantal mogelijke/ waarschijnlijke/bevestigde besmettingen). (Bron: Jamaica Ministry of Health, gereproduceerd door PAHO/WHO)
Ebola-uitbraak in Noord-Kivu en Ituri, Democratische Republiek Congo
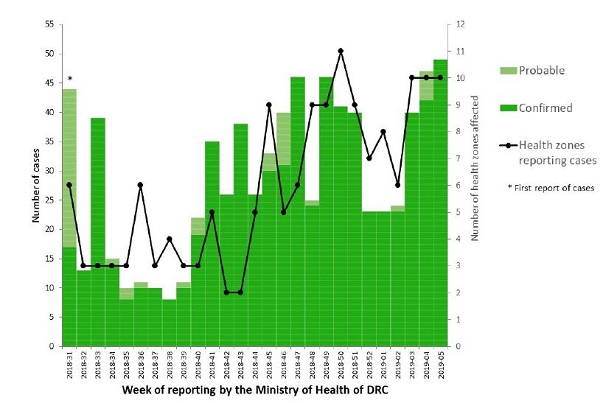
Sinds het begin van de ebola-uitbraak op 11 mei 2018 in de Democratische Republiek Congo (DRC) zijn tot en met 18 februari 2019 844 patiënten gemeld (779 bevestigde en 65 waarschijnlijk patiënten), waaronder 528 overleden patiënten (463 bevestigde en 65 waarschijnlijke patiënten) (Figuur 3). Er zijn 68 gezondheidswerkers geïnfecteerd. Patiënten worden gemeld vanuit 19 gezondheidszones in de provincies Noord-Kivu en Ituri. De huidige ebola-uitbraak is de grootste gemelde uitbraak in DRC tot nu toe, en de op 1 na grootste wereldwijd. Het ECDC heeft een update van de rapid risk assessment uitgebracht, vanwege de voortdurende transmissie van ebolavirus in stedelijke gebieden en de toename van het aantal gemelde patiënten in de afgelopen weken. Ook is een deel van de nieuwe patiënten niet eerder als contactpersoon geïdentificeerd. Dit benadrukt het belang van intensieve surveillance en toont aan hoe moeilijk de bestrijding is vanwege de slechte humanitaire en politieke omstandigheden. Het risico op onverwachte introductie van ebola in Europa via reizigers of hulpverleners wordt nog steeds als erg laag ingeschat. Nederlandse hulpverleners die terugkeren naar Nederland worden gemonitord. (Bron: ECDC RRA, WHO)Figuur 3: Aantal waarschijnlijke (lichtgroen) en bevestigde (donkergroen) patiënten met ebolavirusinfectie en aantal meldende gezondheidszones (zwarte lijn) per week in Noord-Kivu en Ituri, DRC (week 31 2018 – week 5 2019). (Bron: ECDC RRA)
Figuur 3. Aantal waarschijnlijke (lichtgroen) en bevestigde (donkergroen) patiënten met ebolavirusinfectie en aantal meldende gezondheidszones (zwarte lijn) per week in Noord-Kivu en Ituri, DRC (week 31 2018 – week 5 2019). (Bron: ECDC RRA)
Circulatie van vaccine derived poliovirustype 1 in Papoea, Indonesië
In Indonesië is circulatie van vaccine derived poliovirustype 1 (cVDPV1) bevestigd. Genetisch gelinkte cVDPV1 isolaten werden gedetecteerd afkomstig van een patiënt met acute slappe verlamming met begin van de paralyse op 27 november 2018, en van een gezond contact met monsterafname op 24 januari 2019, in de provincie Papoea. Het Global Polio Eradication Initiative en partners ondersteunen de lokale gezondheidsautoriteiten bij het nemen van maatregelen. In 2014 was Indonesië poliovrij verklaard; de laatste patiënt kwam uit de provincie Aceh en werd gemeld in 2006.
Deze uitbraak in Papoea is niet gerelateerd aan de uitbraak in het aangrenzende Papoea-Nieuw-Guinea, waar sinds juni 2018 in totaal 26 patiënten met cVDPV1 uit 9 provincies zijn gediagnosticeerd. Naar aanleiding van de uitbraak in Papoea-Nieuw-Guinea had de Indonesische overheid in juli 2018 besloten om poliovaccinatie in Papoea te intensiveren door additionele vaccinatie samen met de reguliere mazelen-rubellavaccinatie. De polio vaccinatiegraad in Papoea was met 75% in 2017, relatief laag. Het LCR adviseert alle reizigers naar Indonesië DTP-vaccinatie volgens het huidige protocol; voor Papoea-Nieuw-Guinea geldt sinds september 2018 een polioverplichting. (Bronnen: Polioeradication.org, WHO, LCR)
Auteur
S. Mooij, Centrum Infectieziektebestrijding, RIVM
Correspondentie
Infectieziekten Bulletin, jaargang 30, nummer 2, maart 2019
Een patiënt met rabiës in public health perspectief
In juni 2013 werd bij een inwoner van Utrecht rabiës vastgesteld. Rabiës komt in Nederland zelden voor: er is een cluster van 4 patiënten geweest in 1962 en in 1996, 2007 en 2014 zijn nog 3 patiënten overleden aan de gevolgen van deze ziekte (tabel 1). (1-7) Een goede samenwerking tussen de curatieve en preventieve zorg is noodzakelijk voor een adequate beperking van verdere verspreiding of voor de opsporing van (andere) personen die mogelijk zijn blootgesteld.
Een patiënt met rabiës in public health perspectief
Casus
De patiënt was een man van 53 die in april 2013 voor een niet-gouvernementele organisatie (NGO) naar Port-au-Prince, Haïti was gereisd. Hij was niet gevaccineerd tegen rabiës. Op 3 mei werd hij in zijn rechterhand gebeten door een hond. Dit gebeurde op een compound waar hij op dat moment was om van een aantal mensen afscheid te nemen. Deze mensen zijn waarschijnlijk de eigenaren van de hond geweest. De hond lag aangelijnd en toen de man de hond wilde aaien werd hij gebeten. De man had de wond zelf goed schoongemaakt, maar geen medische hulp gezocht; hij heeft dan ook geen rabiësvaccinatie gehad. 47 dagen na de beet - de man was inmiddels weer in Nederland - kreeg hij koorts, hoofdpijn en stijfheid van zijn rechterhand en onderarm. Hij verbleef aanvankelijk in bed en hield rust, maar 2 dagen later meldde hij zich toch bij de huisartsenpost met slikklachten, sensibiliteitsstoornissen in romp en schouders en hydrofobie (watervrees). Door de combinatie van zijn klachten en het feit dat hij door een hond was gebeten in Haïti, dacht de huisarts aan rabiës. De man werd eerst opgenomen in een ziekenhuis in Utrecht maar vanwege de sterke verdenking op rabiës vervolgens overgebracht naar een academisch ziekenhuis buiten de regio van GGD Utrecht. Daar werd verdere diagnostiek gedaan en werd hij behandeld volgens een gemodificeerd schema van het Milwaukee protocol. (9) Ondertussen was ook de GGD Utrecht op de hoogte gebracht en konden zij starten met bron- en contactonderzoek. Een aantal dagen later werd de diagnose rabiës bevestigd door het aantonen van het virus in een huidbiopt uit de nek van de patiënt, in liquor en in speeksel. De man overleed 26 dagen na het ontstaan van zijn klachten.
Tabel 1. Schematische weergave kenmerken van de 8 omschreven patiënten met rabiës in Nederland sinds 1962 (1-7)
| jaar | 1962 (cluster) | 1996 | 2007 | 2013 | 2014 |
Land vanbesmetting | Nederland | Marokko | Kenia | Haïtie | India |
| Geslacht | 3 mannen, 1vrouw | man | vrouw | man | vrouw |
| Leeftijd | 3, 16, 60, ? | 49 | 34 | 53 | 35 |
| Dier | hond, waar-schijnlijk allendoor dezelfde | hond | vleermuis | hond | hond |
| Type wond* | onbekend | II-III | III | III | onbekend |
| MARIG | waarschijnlijkgeen van allen | nee | ja (dag 27) | nee | nee |
| Vaccinatie(PEP) | waarschijnlijkgeen van allen | ja (HDCS** (vaccin), reeks niet afgemaakt) | ja (start dag 27, aantal en schema onbekend + start Milwaukee*** protocol) | nee (wel start Milwaukee protocol met monoklonale antistoffen) | ja (4x vaccin in India, schema onbekend + start Milwaukee protocol met monoklonale antistoffen) |
| Profylaxecontacten | 548 contacten | geen informatie beschikbaar | 47 contacten | 5 contacten | ja, onbekend hoeveel |
| Betrokken partijen (voor zover bekend) | vele partijen uit veterinaire en humane gezondheidszorg | ziekenhuis en RIVM | ziekenhuis, RIVM en GGD | 2 ziekenhuizen, RIVM en GGD | 2 ziekenhuizen verder geen informatie beschikbaar |
* Type I = Aanraken, voeren, likken op intacte huid. Type II = Knabbelen aan de intacte huid met als gevolg kleine krassen of ontvellingen zonder bloeden. Type III = Eén of meer transdermale beten of krassen, lik op beschadigde huid, verontreiniging slijmvliesmembraan met speeksel.(8)** Human Diploid Cell Strain***Behandelschema dat onder andere bestaat uit therapeutische coma en antivirale medicatie.(9)
Bron- en contactonderzoek
Het was al snel duidelijk hoe de patiënt waarschijnlijk was besmet omdat hij had verteld te zijn gebeten door een hond. De hond moest zo snel mogelijk opgespoord worden om vast te stellen of hij rabiës had en of er nog meer mensen besmet waren. Het Centrum Infectieziektebestrijding (CIb) van het RIVM nam hiervoor contact op met het National Focal Point (NFP) van de World Health Organization (WHO) in Haïti. Ook zond het CIb/RIVM een bericht uit via het Early Warning and Repons System (EWRS) om het European Centre for Disease Prevention and Control (ECDC) en de WHO op de hoogte te stellen. Uit een later bericht bleek dat de hond op 7 mei was overleden. Het ging om een pup die eind februari was geboren. Alle mensen in Port au Prince die contact hebben gehad met de hond zijn volgens het bericht geïnformeerd en geadviseerd om naar een arts te gaan. 2 mensen zouden preventief behandeld zijn; daar zijn echter nooit de bewijsstukken van gezien. Voor zover bekend zijn er geen andere mensen besmet geraakt.
Na onderzoek onder de directe contacten van de patiënt kwamen 3 gezinsleden en 1 ander familielid in aanmerking voor postexpositieprofylaxe (PEP). Het besmettingsrisico van het personeel in het ziekenhuis in Utrecht, waar de patiënt in eerste instantie was opgenomen, was erg klein. Alle veiligheidsvoorschriften waren goed nageleefd. Toch adviseerde de GGD, in overleg met het CIb/RIVM om de contacten wel nauwkeurig in kaart te brengen en bij daadwerkelijk risicocontact PEP toe te dienen. Verder adviseerde het CIb/RIVM om ook alle andere mensen die contact hadden gehad met de patiënt te informeren. De medisch microbioloog in het ziekenhuis heeft in samenwerking met de bedrijfsarts een risico-inschatting gemaakt aan de hand van een vragenlijst van het Amerikaanse Centers for Disease Control and Prevention (CDC). Deze vragen hebben onder andere betrekking op de mate van fysiek contact met een patiënt en het gebruik van beschermende maatregelen daarbij.(10) Uiteindelijk werd 1 van de personeelsleden gevaccineerd zonder toediening van menselijk antirabiës immunoglobuline (MARIG).
Discussie
Rabiës is een meldingsplichtige ziekte uit groep B1. De meldplicht geldt voor alle artsen en hoofden van laboratoria. Bij het vermoeden of vaststellen van de diagnose of het aantonen van het rabiësvirus door het laboratorium moet dit binnen 24 uur (dus ook in het weekend) gemeld worden aan de arts infectieziektebestrijding van de GGD in de regio. Die kan op zijn beurt overleggen met het CIb/RIVM. Zo wordt alle expertise op het gebied van rabiës gebundeld voor een adequate bestrijding. De GGD voert vervolgens een uitvoerig bron- en contactonderzoek uit om eventueel besmette mensen te immuniseren. De Nederlandse Voedsel- en Warenautoriteit (NVWA) kan de bron van besmetting door het laboratorium van Wageningen Bioveterinary Research in Lelystad laten onderzoeken op rabiësvirus.(8)
Situatie Haïti
Sinds 1983 worden in Latijns-Amerika en de Cariben gestructureerde acties uitgevoerd om de transmissie van rabiës door honden terug te dringen. De landen worden hierbij ondersteund door de Pan American Health Organization (PAHO/WHO). Dit heeft ervoor gezorgd dat de incidentie met 90% is teruggelopen. Tussen 2010 en 2013 werden 111 patiënten met rabiës uit dit deel van de wereld gerapporteerd. In 40 gevallen was er sprake van transmissie door een hond. Het grootste aantal hiervan werden op Haïti gemeld (16/40). Mogelijk is dit mede een gevolg van de aardbeving die dit land in 2010 trof waardoor een belangrijk deel van de (medische) infrastructuur werd beschadigd. Dit werd verergerd doordat er ook nog een cholera-epidemie uitbrak waarbij alle financiële middelen en medische hulp die nog beschikbaar waren daarvoor ingezet werden, ten koste van andere onderdelen van de gezondheidszorg.(11)
Belang van preventiemaatregelen
Pre-expositieprofylaxe (PrEP) is een belangrijke maatregel om het risico op rabiës te reduceren. Een eerder voltooid PrEP-schema vereenvoudigt postexpositieprofylaxe (PEP) aanzienlijk (er is dan geen MARIG geïndiceerd). In de richtlijnen van het Landelijk Coördinatiecentrum Reizigersadvisering (LCR) wordt echter niet bij alle reizigers naar rabiës endemische landen PrEP geadviseerd. Het hangt bijvoorbeeld ook af van de duur van de reis en geplande activiteiten.(12) Het is in ieder geval erg belangrijk altijd zo snel mogelijk na blootstelling aan een mogelijk rabide dier te starten met PEP. Rabiës is niet meer te behandelen als de patiënt eenmaal klinische verschijnselen vertoond. De man in deze casus was voor zijn reis niet gevaccineerd tegen rabiës en kreeg na de beet ook geen PEP. Hij had er niet aan gedacht dat hij rabiës kon oplopen en de wond genas ook snel.
Samenwerking en communicatie
Een casus als deze vereist een uiterst goed georganiseerde samenwerking met een duidelijke rolverdeling tussen betrokken partijen. Na het cluster van de 4 rabiëspatiënten in 1962 in Nederland werd het belang van een goede samenwerking al beschreven. Destijds ging het met name om de samenwerking tussen veterinaire en humane sector vanwege de besmette dieren in Nederland.(1) Tegenwoordig komen dieren met rabiës nog zelden voor en gaat het meer om een goede samenwerking tussen curatieve en preventieve sector. De betrokken partijen in deze casus waren het perifere ziekenhuis, het academisch ziekenhuis, de GGD en het CIb/RIVM. Op het gebied van de medische zorg rondom de patiënt zijn vooral de ziekenhuizen aan zet, maar wie het bron- en contactonderzoek uitvoert is niet zo duidelijk. Voor het onderzoek onder directe gezinscontacten is de GGD het eerste aanspreekpunt. Voor contacten op grote afstand, zoals in dit geval in Haïti, wordt het CIb/RIVM ingezet. Binnen het ziekenhuis is de bedrijfsarts verantwoordelijk voor het personeel.
Op verzoek van de GGD, in overleg met het CIb/RIVM, kregen de medewerkers die contact hadden gehad met de patiënt, een standaardvragenlijst (opgesteld door het CDC) om te beantwoorden.(10) Er zijn enkele kanttekeningen geplaatst bij deze vragenlijst. Bijvoorbeeld de eerste vraag die informeert naar fysiek contact met de patiënt. Deze is waarschijnlijk bedoeld als ‘filter’ om snel onderscheid te kunnen maken tussen mensen die wel en geen contact hebben gehad. Veel medewerkers beantwoordden deze vraag met ‘ja’. Daardoor ontstond veel ongerustheid terwijl er lang niet bij ieder fysiek contact sprake is van een risico. Verder was de vragenlijst in het Engels waardoor er een kans op verkeerd begrijpen is.
De rolverdeling op het gebied van communicatie moet duidelijk zijn. Ook de berichtgeving moet eenduidig en duidelijk zijn. De ziekenhuizen moeten hun personeel van juiste informatie voorzien. De GGD is verantwoordelijk voor het informeren van de gemeente en staat zo nodig de lokale pers te woord. De taak van CIb/RIVM ligt op het vlak van communicatie vooral op nationaal en internationaal niveau: het beantwoorden van vragen van de landelijke pers en het onderhouden van het contact met de WHO en het NFP van ander landen.Ook de communicatie naar de familie van een patiënt en, zoals in dit geval de werkgever, is belangrijk. Zij kunnen veel vragen krijgen en het is belangrijk hen hierin bij te staan. In dit geval heeft met name de familie de persaandacht als erg naar ervaren.
Conclusie en take home messages
• Samenwerking tussen curatieve en preventieve gezondheidszorg• Afspraken over wie waarover communiceert. Stel zo nodig een communicatieplan op.• De boodschap moet voor alle betrokkenen duidelijk én eenduidig zijn.• Begeleiding van het gezin van de patiënt en indien van toepassing zijn werkgever.
Auteurs
M. Dimmendaal 1, J.H.T.C. van den Kerkhof 2, A. Schreijer 3, A. Kockelmans 4, P.P.A.M. van Thiel 5, R. van Kessel 1
- Afdeling Infectieziektebestrijding, GGD regio Utrecht, Zeist
- Centrum Infectieziektebestrijding, RIVM, Bilthoven
- Consultant Infectious Disease Control, Utrecht
- Bedrijfsarts, Blijwerkt, Woerden
- Tropencentrum, afdeling Infectieziekten, Amsterdam UMC, locatie AMC
Correspondentie
Literatuur
- Bekker BV. Medische aspecten van de recente rabiesuitbraak. Tijdschr Diergeneesk. 1963;Deel 88, aflevering 25:1971-8.
- Ladee GA, Blomjous AAM, Silberman RM. Een geval van in Nederland geacquireerde rabies. Ned Tijdschr Geneeskunde 1962; 106:2222-4.
- Schrijver HM, Veering MM, Vis MM. Een patiënt met rabiës in Nederland. Ned Tijdschr Geneeskunde 1997;141(9).
- van Thiel PPAM, van den Hoek JAR, Eftimov F, et al. Fatal case of human rabies (Duvenhage virus) from a bat in Kenya: the Netherlands, December 2007. Euro Surveill. 2008;13(2):pii=8007.
- Goorhuis A. Rabies - Netherlands: ex Haiti, canine, human. ProMed-mail archive number 201306251791201. Published date: 2013-06-25.
- Goorhuis A. Rabies – Netherlands ex India (Tamil Nadu), canine, human. ProMed-mail archive number 201408252721553. Published date: 2014-08-25.
- van Thiel PPAM, de Bie RMA, Eftimov F, Tepaske R, Zaaijer HL, van Doornum GJJ, et al. Fatal Human Rabies due to Duvenhage Virus from a Bat in Kenya: Failure of Treatment with Coma-Induction, Ketamine, and Antiviral Drugs. PLOS Neglected Tropical Diseases. 2009;3(7):e428.
- RIVM. LCI-richtlijn rabies [ http://www.rivm.nl/Documenten_en_publicaties/Professioneel_Praktisch/Ric...ës].
- Medical College of Wisconsin. Milwaukee Protocol, version 6 (updated November 2018) 2018 [19-12-2018]. Available from: https://www.mcw.edu/-/media/MCW/Departments/Pediatrics/Infectious-Diseas....
- Kan VL, Joyce P, Benator D, Agnes K, Gill J, Irmler M, et al. Risk Assessment for Healthcare Workers After a Sentinel Case of Rabies and Review of the Literature. Clinical Infectious Diseases. 2015;60(3):341-8.
- Vigilato MA, Cosivi O, Knobl T, Clavijo A, Silva HM. Rabies update for Latin America and the Caribbean. Emerg Infect Dis. 2013;19(4):678-9.
- LCR. Richtlijn rabies (pre-expositie) [ https://www.mijnlcr.nl/MagicScripts/MGrqispi.dll?APPNAME=mijnLCR&PRGNAME... 38].
Infectieziekten Bulletin, jaargang 30, nummer 2, maart 2019
Voldoen medisch microbiologische laboratoria en de GGD aan de landelijke meldingsplicht voor invasieve Hib-ziekte
Invasieve infectie met Haemophilus influenzae type b (Hib) werd in 2009 meldingsplichtig, om de effectiviteit van vaccinatie te kunnen monitoren en waardoor de GGD’en chemoprofylaxe kunnen adviseren. Wij hebben onderzocht waarom er via het NRLBM bijna 2 keer meer patiënten met Hib-ziekte gemeld worden dan via Osiris. Het melden aan en door de GGD wordt regelmatig per abuis niet gedaan omdat men nog op een typeringsuitslag gewacht en daarna vergeet te melden. Ook twijfel over de meldingsplicht wanneer Hib niet in liquor, maar wel in andere normaal steriele lichaamsvloeistoffen wordt gevonden, speelt een rol. Wij brengen via deze rapportage de meldingscriteria voor invasieve Hib-ziekte opnieuw onder de aandacht bij GGD’en en MML’s.
Voldoen medisch microbiologische laboratoria en de GGD aan de landelijke meldingsplicht voor invasieve Hib-ziekte?
Inleiding
De gramnegatieve, gekapselde bacterie Haemophilus influenzae (Hi) is een natuurlijke bewoner van de keel-neusholte van gezonde mensen. Via infectie van de bovenste luchtwegen kan de bacterie echter invasieve ziekte veroorzaken, zich manifesterend als meningitis, epiglottitis, pneumonie of septische artritis. Men onderscheidt 6 serotypen Hi-bacteriën (a tot en met f) en een niet-typeerbaar type. Tot de invoering van vaccinatie tegen Hib in 1993, kwam serotype b het meeste voor. Dit serotype veroorzaakte de grootste ziektelast, met name onder kinderen. De diagnose wordt gesteld op basis van het aantonen van de bacterie uit (normaal steriele) lichaamsvloeistof. Voor typering worden Hi-isolaten door de MML’s naar NRLBM gestuurd. (1) Tot 2009 werd het vóórkomen van invasieve Hib-ziekten gemonitord door registratie van de aantallen Hib-isolaten die het NRLBM ontving. Via dit surveillancesysteem kwamen de meeste gevallen van invasieve Hib-ziekte weliswaar aan het licht,(2) maar ontbraken gegevens over klinische manifestaties, vaccinatiestatus en sterfte.Om de effectiviteit van vaccinatie beter te kunnen monitoren en (bijkomstig) de informatie in het landelijke surveillancesysteem voor Hib te optimaliseren, werd in 2009 een wettelijke meldingsplicht ingevoerd voor invasieve Hib-ziekte voor artsen en MML’s aan GGD’en (net als voor de andere ziekten waartegen met vaccins uit het Rijksvaccinatieprogramma (RVP) wordt gevaccineerd).(3) GGD’en kregen door de meldingsplicht bovendien de verantwoordelijkheid over het adviseren van chemoprofylaxe om secundaire besmettingen te voorkomen.
Een patiënt met invasieve Hib-ziekte moet binnen 1 werkdag door artsen en MML’s worden gemeld aan de GGD indien er sprake is van:
- Een persoon met een klinisch beeld passend bij invasieve Hib-ziekte, dat wil zeggen, een persoon die ten minste 1 van de volgende verschijnselen heeft: meningitis, epiglottitis, bacteriemie zonder focus of sepsis, artritis, pneumonie, osteomyelitis, pericarditis of cellulitis en
- Hib aangetoond in materiaal afkomstig uit een normaal steriele plaats.(1)
GGD’en nemen vervolgens contact op met de indexpatiënt, doen contactonderzoek, adviseren over chemoprofylaxe en melden patiënten via het digitale registratiesysteem Osiris aan het Rijksinstituut voor Volksgezondheid en Milieu (RIVM). In de praktijk melden MML’s een invasieve Hi-infectie vaak al aan de GGD voordat het type bekend is, zodat de GGD het contactonderzoek in gang kan zetten in afwachting van de typeringsuitslag. Die wordt in de regel binnen enkele dagen door het NRLBM aan het inzendende MML, en op verzoek ook aan de GGD, teruggekoppeld.
Het Hib-surveillancesysteem in Nederland bestaat sinds de invoering van de meldingsplicht uit de combinatie van laboratoriumsurveillance door het NRLBM en epidemiologische surveillance door melding van invasieve Hib-ziekte door GGD’en in Osiris. Door het RIVM worden de 2 systemen aan elkaar gekoppeld. Om te bepalen in hoeverre de meldingsplicht voor Hib het surveillancesysteem daadwerkelijk heeft aangevuld, hebben wij de 2 databestanden (NRLBM en Osiris) vergeleken en naar oorzaken voor verschillen gezocht. De resultaten hebben geleid tot enkele aanbevelingen om het surveillancesysteem voor invasieve Hib-ziekte in Nederland te verbeteren.
Methode
Uit de NRLBM- en Osirisbestanden werden alle geregistreerde patiënten met invasieve Hib-ziekte die tussen 1 januari 2009 en 31 december 2017, geselecteerd. De 2 bestanden werden volgens de reguliere procedures gematcht op grond van geboortejaar, woongemeente van de patiënt en (geschatte) datum van start van de klachten. Na deze matching volgde nog een extra ronde om met uitgebreidere zoektermen en hulp van laboranten van het NRLBM te proberen om de meldingen die niet gematcht waren alsnog te koppelen. Dat lukte in nog 7 gevallen.In het gematchte bestand werd een onderscheid gemaakt tussen patiënten die alleen door de GGD’en waren gemeld, patiënten die alleen in het NRLBM-bestand voorkwamen en patiënten die door beide systemen waren gemeld. De patiënten in deze 3 subsets werden vergeleken in tijd, plaats en persoon. De beschrijvende analyse werd verricht in Stata/SE 14.2. Vijf GGD’en en MML’s in hun regio hadden opvallende verschillen tussen de aantallen meldingen in de verschillende subsets. Hen werd gevraagd naar een verklaring hiervoor. Tot slot zijn de bevindingen aan de verantwoordelijken van het NRLBM en RIVM voorgelegd en is met hen gezocht naar mogelijke verklaringen voor de verschillen en manieren om de Hib-surveillance te verbeteren.
Resultaten
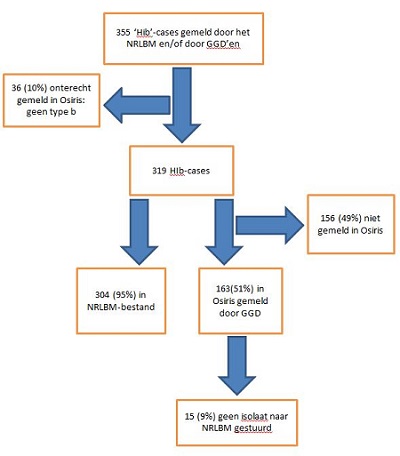
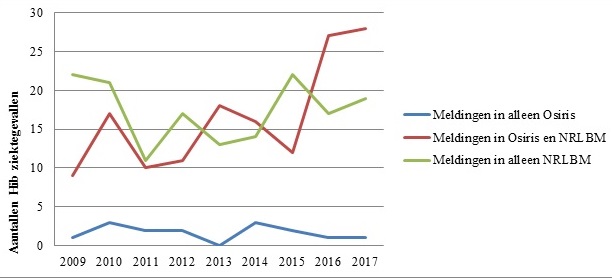
Figuur 1 geeft schematisch weer hoe het onderzoeksbestand was opgebouwd. In totaal werden 355 patiënten met invasieve Hib-ziekte gemeld door GGD’en en/of het NRLBM, waarvan 36 (10%) onterecht in Osiris geregistreerd werden, omdat het non-type b Hi-infecties bleken. Van de overige 319 patiënten werden er 156 (49%) alleen in het NRLBM-bestand geregistreerd, 15 (5%) alleen in Osiris, en 148 (46%) in beide. Anders gezegd, 304 van de 319 meldingen (95%) waren terug te vinden in het NRLBM-bestand en 163 (51%) in Osiris. Figuur 2 toont het verloop over de jaren van de meldingen in NRLM, Osiris of in beide databestanden. Het absolute aantal meldingen dat per jaar door alleen GGD’en werd gedaan, ligt de laatste jaren onder de 5. Het absolute aantal meldingen door NRLBM of door NRLBM én GGD’en schommelt tussen de 10 en 30 per jaar. Het aantal meldingen dat in beide systemen staat, neemt sinds 2015 toe.
Figuur 1. Onderverdeling van invasieve Hib-cases gemeld door GGD, NRLBM of beide tussen 1 januari 2009 en 31 december 2017
Figuur 2. Aantal patiënten met Hib-ziekte per subset over de tijd
Patiënten alleen geregistreerd in Osiris (n=15)
Zesendertig meldingen in Osiris konden worden gekoppeld aan een non-b-type Hi in het originele NRLBM-bestand (Figuur 1). Deze meldingen zijn dus ten onrechte door de GGD’en gedaan. Dit gebeurde in de eerste jaren nadat de meldingsplicht was ingegaan, met een frequentie van 5 tot 9 keer per jaar, maar is sinds 2014 nog maar 2 keer voorgekomen (in 2015 en 2016). Dit komt mogelijk door een actiever controlebeleid van het RIVM. Uit navraag bij een van de GGD’en waar dit onterecht melden het vaakst (n=6) voorkwam, bleek dat in deze gevallen Osirismeldingen al door de GGD afgerond waren voordat de typeringsuitslag bekend was. Van 15 Osirismeldingen werden de isolaten niet door het NRLBM ontvangen. Deze meldingen werden door 8 van 25 GGD’en met een frequentie van 1 tot 6 keer per jaar gedaan (figuur 3). Eén GGD meldde 6 van deze 15 patiënten. Volgens het betrokken MML waren 3 van de 6 bijbehorende Hi-isolaten wel naar het NRLBM gestuurd en zouden zij getypeerd zijn als non-b. De typeringsuitslag was echter niet bij de GGD bekend en wij hebben deze 3 ook niet kunnen matchen in het originele NRLBM-bestand. De andere 3 waren niet naar het NRLBM gestuurd maar wel aan de GGD gemeld, omdat men bij het MML in de veronderstelling was dat isolaten uit bloedkweken niet doorgestuurd hoefden te worden voor typering. Geen van de Hi-isolaten behorend bij deze 15 Osirismeldingen, was gekweekt uit liquor, aldus de informatie uit Osiris; 11 waren gekweekt uit bloed, 1 uit gewrichtspunctaat, en van 3 was dit onbekend. Omdat er van geen van deze 15 meldingen een microbiologische bevestiging van het type beschikbaar was, vallen ze feitelijk niet onder de meldingsplicht.
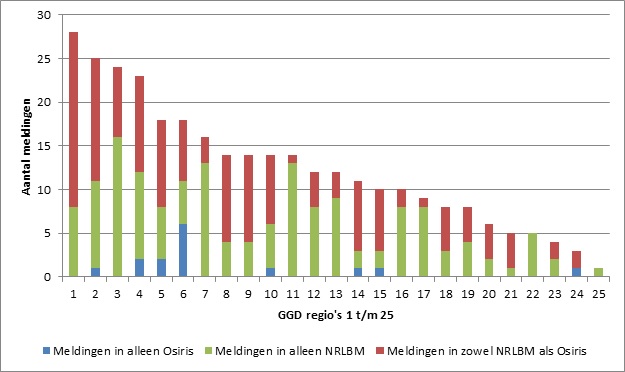
Figuur 3. Aantallen meldingen in alleen Osiris, alleen NRLBM-bestand en in beide, per GGD regio (genummerd 1 t/m 25) van 2009 t/m 2017
Patiënten alleen geregistreerd in NRLBM-bestand en patiënten geregistreerd in zowel NRLBM-bestand als in Osiris
Van de 319 patiënten kwamen er 156 (49%) alleen in het NRLBM-bestand voor en 148 (46%) in zowel het NRLBM-bestand als Osiris, zie figuur 1. Drie (2%) van de patiënten die alleen in het NRLBM-bestand voorkwamen, konden aan een Osirismelding worden gekoppeld die door de betreffende GGD weer was gewist, omdat de diagnose volgens de GGD onvoldoende bewezen was (aldus de verklaring van de GGD in Osiris).In tabel 1 staan de belangrijkste kenmerken van de meldingen die alleen in het NRLBM-bestand stonden, in vergelijking met de meldingen in zowel Osiris als het NRLBM-bestand. Van de patiënten die alleen in het NRLBM-bestand voorkwamen, was 21% jonger dan 5 jaar; dat gold voor 46% van de patiënten in zowel het NRLBM-bestand als Osiris (p<0,001). Hib-isolaten die niet waren gemeld in Osiris gedaan was, werden significant vaker uit bloed gekweekt dan isolaten die in beide systemen waren gemeld (88% en 69%, respectievelijk). En isolaten die gemeld waren in beide systemen werden vaker in liquor aangetroffen (3% en 10%, respectievelijk). Met andere woorden, vanuit de GGD’en kwamen naar verhouding veel meldingen van invasieve Hib-ziekte in kinderen, zich uitend als meningitis. Er was geen significant verschil in geslacht tussen patiënten in alleen het NRLBM-bestand of in beide.De verhouding tussen de meldingen in het NRLBM-bestand en Osiris verschilt significant per GGD-regio (figuur 3). Twee GGD’en meldden geen Hib in Osiris, terwijl er wel Hib-isolaten door de MML’s in de betreffende regio’s naar het NRLBM waren gestuurd. Vanuit 9 GGD regio’s stonden meer meldingen alleen in het NRLBM-bestand dan in zowel NRLBM als Osiris. Van 15 van 69 MML’s die Hib-isolaten naar het NRLBM stuurden, waren geen bijbehorende meldingen in Osiris bekend. Daarnaast waren er 4 MML’s waarvan tenminste 80% van de meldingen alleen bij het NRLBM bekend waren (≥8 meldingen per MML). Drie van deze 4 MML’s zijn via de GGD’en benaderd met het verzoek om na te gaan waarom geen melding aan de GGD was gedaan. Eén GGD meldde dat de afspraak met het MML was dat een geval van Hi-ziekte pas aan de GGD wordt doorgegeven als bekend is dat het om een type b gaat (dus na typering door het NRLBM). Vaak wordt het melden aan de GGD dan vergeten. Bij de andere MML’s was er onduidelijkheid over de noodzaak te melden bij de GGD wanneer het om een andere vorm van invasieve infectie gaat dan meningitis, zoals sepsis. Ook was melden aan de GGD in sommige gevallen vergeten door het MML of waren er technische problemen met het systeem van geautomatiseerd melden.
Tabel 1. Kenmerken van meldingen in alleen NRLBM-bestand en meldingen in zowel NRLBM-bestand als in Osiris
| Meldingen in alleen NRLBM bestand | Meldingen in zowel NRLBM als Osiris |
| |
Aantal | 156 | 148 |
| |
Leeftijd in jaar (mediaan (range)) | 56 (0-99) | 7 (0-86) | p<0,001 | |
Percentage < 5 jaar (n) | 21% (n=32) | 46% (n=68) | p<0,001 | |
Geslacht (% man (n)) | 52% (n=81) | 49% (n=72) | p=0,57 | |
Materiaal waaruit Hib isolaat afkomstig was (% (n)): | ||||
| Bloed | 88% (n=137) | 69% (n=98) | p<0,001 |
| Liquor | 3% (n=4) | 10% (n=15) | |
| Bloed en liquor | 8% (n=12) | 20% (n=29) | |
| Gewrichtspunctaat | 1% (n=2) | 1% (n=1) | |
| Punctaat elders | 1% (n=1) | 0% (n=0) | |
| Onbekend | 0% (n=0) | 3% (n=5) | |
In welke mate was Osiris aanvullend op NRLBM-data?
Van alle Hib-patiënten (n=304) bevestigd door het NRLBM, werd 47% (n=148) in Osiris gemeld. Dat gold voor 68% van de patiënten jonger dan 5 jaar (68 van de 100; p<0,001) en voor 73% van de patiënten met een meningitisbeeld (44 van de 60; p<0,001).Van 147 van de 148 die ook in Osiris waren gemeld (99%), was informatie beschikbaar over het ziektebeeld en van 145 (98%) over mortaliteit. Van alle 156 meldingen die alleen in het NRLBM-bestand stonden, waren deze gegevens niet bekend.Van de 156 NRLBM-meldingen hadden er 40 een geboortejaar van 1993 of later (zij hadden dus vanuit het Rijksvaccinatieprogramma gevaccineerd kunnen worden). Hiervan werd in 95% (n=38) van de ziektegevallen de vaccinatiestatus achteraf door het RIVM opgevraagd. Van alle patiënten die waren gemeld in Osiris, was de vaccinatiestaat bekend.
Discussie en conclusie
Ondanks de meldingsplicht is nog altijd meer dan de helft van de patiënten met invasieve Hib-ziekte niet bekend bij de GGD’en. De meldplicht in 2009 heeft dan ook niet geleid tot compleetheid van surveillancedata met betrekking tot ziektebeeld en mortaliteit. Kinderen < 5 jaar met Hib-ziekte en patiënten met meningitis als klinische presentatie waren wel beter vertegenwoordigd in Osiris (68% en 73% respectievelijk). Het feit dat in 2016 en 2017 een toename van Hib-ziekte bij kinderen < 5 jaar werd gezien, verklaart mogelijk mede waarom het aantal meldingen in beide surveillancesystemen de afgelopen jaren steeg. Of met de huidige 2 surveillancesystemen alle patiënten met invasieve Hib-ziekte in Nederland in beeld zijn, valt op basis van de aanwezige gegevens overigens niet met zekerheid te zeggen.
De richtlijn van de Landelijke Coördinatie Infectieziektebestrijding (LCI) over Hib-ziekte geeft aan dat chemoprofylaxe ter voorkóming van secundaire gevallen geadviseerd wordt aan alle huisgenoten van de indexpatiënt, indien er in het gezin kinderen <4 jaar zijn die niet of onvolledig gevaccineerd zijn, of indien er in het gezin een immuno-incompetent kind is.(1) De GGD speelt in de praktijk vaak een rol bij het adviseren over chemoprofylaxe. Naar alle verwachting zijn er onder de patiënten die alleen terug te vinden waren in het NRLBM-bestand en niet bij de GGD bekend waren, patiënten van wie gezinscontacten ten onrechte geen chemoprofylaxe hebben ontvangen. De bewijslast voor de effectiviteit van chemoprofylaxe voor het voorkómen van secundaire Hib-ziekte is beperkt (1) en er zijn in Nederland geen secundaire besmettingen gemeld. Toch zou het al dan niet voorschrijven van chemoprofylaxe niet moeten afhangen van of MML’s denken aan het melden aan de GGD.
Van de meldingen die alleen uit het NRLBM-bestand bekend zijn, ontbreken relevante surveillancegegevens over klinische manifestaties, sterfte aan invasieve Hib-ziekte en vaccinatiestatus. Dit beperkt de huidige surveillance van (de ziektelast van) invasieve Hib-ziekte in Nederland en het monitoren van de vaccineffectiviteit. Het betekent ook dat we geen volledige gegevens kunnen aanleveren aan bijvoorbeeld internationale surveillancesystemen.
Voor adequate advisering over chemoprofylaxe door GGD’en én voor een verbetering van de volledigheid van het Nederlandse Hib-surveillancesysteem, brengen wij bij deze de meldingscriteria voor invasieve Hib-ziekte opnieuw onder de aandacht van MML’s en GGD’en. Wij bevelen aan dat GGD’en bij de MML’s in hun regio nagaan in hoeverre de meldingscriteria voor invasieve Hib bekend zijn en deze zo nodig nog eens bespreken. Het is belangrijk dat er afspraken zijn tussen MML’s en GGD’en over het moment van melden aan de GGD (voor of nadat de typeringsuitslag bekend is). Bij een melding van Hi waarvan de typering nog instaat, moet duidelijk zijn hoe de typeringsuitslag tijdig bij de GGD terecht komt. GGD’en kunnen hiervoor rechtstreeks met het NRLBM contact opnemen, bij voorkeur per zorgmail. Het NRLBM is bezig met het opstellen van een werkinstructie opgesteld. Typeringen voor Hi worden dagelijks ingezet door het NRLBM en de uitslag is binnen 1 tot 2 werkdagen bekend. Verder zal het NRLBM in het vervolg de MML’s bij het terugkoppelen van de typeringsuitslag herinneren aan de meldingsplicht. Tot slot zal meer real-time matching van de gegevens van de NRLBM en Osiris door het RIVM de kans op foutieve meldingen in Osiris (zoals non-b type Hi-meldingen) doen afnemen. Hiermee is in 2015 gestart..
De auteurs danken Ilse Schuurman, Wendy Keijzers, Monique Feller en Agaath Arends voor hun technische assistentie vanuit het Nederlands Referentielaboratorium voor Bacteriële Meningitis.
Auteurs
J. van den Boogaard 1,2, A. van der Ende 3, A. Westerhof 1, W.L.M. Ruijs 1, H.E. de Melker 1, M.J. Knol 1
- Centrum voor Infectieziektebestrijding, RIVM, Bilthoven
- European Programme for Intervention Epidemiology Training (EPIET), European Centre for Disease Prevention and Control (ECDC), Stockholm, Zweden
- Afdeling Medische Microbiologie en Nederlandse Referentie Laboratorium voor Bacteriële Meningitis (NRLBM), Amsterdam UMC
Correspondentie
Jossy.van.den.boogaard@rivm.nl
Literatuur
1. RIVM. LCI-richtlijn HaemopHilus influenza type b infectie. Last updated May 2016. Available from: https://lci.rivm.nl/richtlijnen/haemopHilus-influenzae-type-b-infectie (date last accessed 9-3-2018).2. Spanjaard L, Bol P, Ekker W, Zanen HC. The incidence of bacterial meningitis in the Netherlands – a comparison of three registration systems, 1977-1982. J Infect 1985; 11(3): 259-268.3. Van Vliet JA, Haringhuizen GB, Timen A, Bijkerk P. Veranderingen in de meldingsplicht voor infectieziekten door de Wet Publieke Gezondheid. Ned Tijdschr Geneeskd 2009; 153: B79.INDD.
Infectieziekten Bulletin, jaargang 30, nummer 2, maart 2019
Moedermelk, donormelk en infectieziekterisico
Voor pasgeboren baby’s is moedermelk het beste wat ze kunnen krijgen. Dit komt door de juiste samenstelling van voedingsstoffen en de aanwezigheid van antistoffen in moedermelk. Voor sommige pasgeborenen is er onvoldoende moedermelk en voor hen kan een beroep worden gedaan op moedermelkdonoren. Het UMC Amsterdam (locatie VU) heeft een moedermelkbank speciaal voor te vroeg geboren baby’s. Voor op tijd geboren baby’s is moedermelk verkrijgbaar via onlinekanalen. Is deze moedermelk microbiologisch veilig of zijn er virussen of bacteriën die specifiek door moedermelk of borstvoeding infecties bij de pasgeborene kunnen veroorzaken?
Moedermelk, donormelk en infectieziekterisico
De infectierisico’s voor pasgeboren baby’s die donormoedermelk krijgen zijn verwaarloosbaar klein. Er zijn tot op heden geen meldingen geweest van baby’s die op deze manier een virale of bacteriële infectie opliepen. (1) Dit geldt echter alleen voor donormoedermelk van officiële moedermelkbanken. Als donormoedermelk altruïstisch of commercieel ongecontroleerd wordt aangeboden, kunnen er risico’s zijn voor de pasgeborene die die donormelk krijgt. Niet- gecontroleerd betekent dat de herkomst van de moedermelk onbekend is of dat screening van de donor en de pasteurisatie van de moedermelk niet volgens protocol is gebeurd. Vooral de meer kwetsbare pasgeboren baby’s, zoals baby’s die te vroeg geboren zijn, hebben een verhoogde kans op infecties omdat hun afweersysteem nog niet optimaal werkt. (2) Eventuele blootstelling aan ziekteverwekkers via donormoedermelk moet dan ook bij hen zeker worden voorkomen.
In onder andere de Verenigde Staten zijn er daarom strikte criteria voor het doneren van moedermelk, vanwege de kans dat infectieziekten - en ook medicijnen, kruidenproducten, alcohol of drugs - worden overgedragen via moedermelk. Die criteria zijn gelijk aan die voor het doneren van bloed. (1) Vrouwen die positief testen op hiv, HTLV1 of 2-infecties, hepatitis B, hepatitis C, syfilis, of tuberculose, mogen geen moedermelk doneren.
Afgezien van de vereiste screening op bovenstaande infectieziekten van moeders die donormelk willen afstaan na de bevalling, worden in Nederland bijna alle vrouwen al tijdens hun zwangerschap gescreend op hivinfectie, hepatitis B en syfilis, via de Prenatale Screening Infectieziekten en Erytrocytenimmunisatie (PSIE). Dit is een landelijk bevolkingsonderzoek dat bij voorkeur wordt uitgevoerd vóór week 13 van de zwangerschap. Zwangere vrouwen krijgen dit onderzoek tijdens de eerste afspraak met de verloskundige aangeboden. Vrouwen bij wie hiv wordt aangetoond worden meteen behandeld en in Nederland krijgen zij ook het advies om geen borstvoeding te geven. In Nederland is de kans dat een vrouw die moedermelk doneert een hivinfectie heeft, dus zeer klein.
In onderstaand overzicht staan de infectierisico’s van moedermelk en daarmee ook van donormoedermelk. Pasteurisatie van donormoedermelk inactiveert hiv, HTLV en ook CMV. Maar te vaak of te lang verhitten van moedermelk doet afbreuk aan de kwaliteit van de anti-infectieuze - en voedingseigenschappen in de melk. (1)
Het is handzaam om onderscheid te maken in
- infectie van de baby tijdens borstvoeding met bacteriën of virussen die bij de moeder aanwezig zijn;
- bacteriële besmetting van moedermelk nadat moedermelk is gekolfd.
1. Infectie door moedermelk tijdens borstvoeding
Bacteriële infecties
Bij een aantal ernstige bacteriële infectieziekten bij vrouwen moet tijdelijk (24-96 uur) borstvoeding worden gestaakt om besmetting van de baby te voorkomen: infecties met Brucella, groep B- streptokokken, pneumokokken, meningokokken, Staphylococcus aureus en Haemophilus influenzae b. De borstvoeding kan worden hervat, nadat de moeder behandeld is met antibiotica en de bacteriën uit de bloedbaan en de moedermelk zijn verdwenen. (3) Bij andere bacteriële infecties, zoals borstabcessen die vaak worden veroorzaakt door Staphylococcus aureus, is het advies om juist door te gaan met borstvoeding.
Tuberculose
Tuberculosebacteriën worden niet via borstvoeding overgedragen. Antibiotica kunnen in moedermelk worden aangetoond, maar een aantal antibioticumklassen zijn veilig om te gebruiken tijdens borstvoeding. Door pasteurisatie van moedermelk worden tuberculosebacteriën gedood.
Syfilis
Syfilis wordt veroorzaakt door de bacterie Treponema pallidum. In 2017 werden 1.228 infecties vastgesteld. (11) In Nederland krijgen vooral mannen die seks hebben met mannen (MSM) syfilis: 95% van alle patiënten met syfilis zijn MSM. De syfilisbacterie wordt niet overgedragen via moedermelk, maar via de placenta tijdens de zwangerschap of tijdens de bevalling. (4)
Virale infecties
CMV
Ongeveer de helft van de volwassenen is ooit geïnfecteerd met CMV. (5) Dit virus blijft levenslang aanwezig in lymfocyten. Onder andere tijdens borstvoeding reactiveert CMV bij praktische iedere moeder en wordt dan in de moedermelk uitgescheiden. Vooral baby’s die geboren worden na een zwangerschap van < 32 weken kunnen na infectie met CMV ernstig ziek worden met een sepsisachtig beeld en een kans op longafwijkingen (bronchopulmonale dysplasie). (6) Bij op tijd geboren baby’s met een normaal geboortegewicht is de kans op een ernstige CMV-infectie zeer klein. (7)
Gelekoortsvirus
In de literatuur is beschreven dat overdracht via moedermelk van gelekoortsvaccinvirus mogelijk is. (8) Bij de andere levend verzwakte vaccins is dit risico nooit gemeld.
Hepatitis B
Hepatitis B kan chronisch verlopen en uiteindelijke cirrose of leverkanker veroorzaken. Ook kunnen patiënten met hepatitis B anderen besmetten via seks, bloedcontact of tijdens de bevalling. Er zijn in Nederland ongeveer 40.000 patiënten met chronische hepatitis B. (9) Omdat niet iedereen weet of hij of zij geïnfecteerd is met hepatitis B-virus (HBV), worden zwangere vrouwen erop gescreend via PSIE. Zwangere vrouwen worden gescreend op hepatitis B omdat vooral tijdens de bevalling de kans op besmetting van de baby heel groot is. Deze baby’s worden daarom direct na de bevalling actief en passief geïmmuniseerd. Alhoewel HBV kan worden aangetoond in moedermelk (10), is overdracht via moedermelk niet aangetoond. (11)
Hepatitis C
Vrouwen die donormoedermelk afstaan, worden vaak gescreend op hepatitis C maar dat is eigenlijk niet nodig. Overdracht van HCV via moedermelk is niet aangetoond en moedermelk bevat substanties die HCV inactiveren. (12)
Herpesvirussen
Vrouwen met een huidinfectie van de borst, veroorzaakt door bijvoorbeeld het herpessimplexvirus of waterpokkenvirus (Varicella), worden geadviseerd om te stoppen met de borstvoeding totdat de besmettelijke wondjes/blaasjes geheeld zijn. Ook al zouden herpesvirussen in de moedermelk aanwezig zijn, het is niet aannemelijk dat de baby via de moedermelk besmet raakt. (1)
Hiv- en HTLV- infecties
Zwangere vrouwen met een HTLV1- of 2-infectie of een hivinfectie krijgen het advies om geen borstvoeding te geven. (3) HTLV en hiv zijn retrovirussen die zich inbouwen in menselijk DNA, waardoor de ziekten die deze virussen veroorzaken chronisch worden. Mensen die een hivinfectie hebben en niet behandeld worden, overlijden hier vrijwel altijd aan. HTLV infectie geeft andere symptomen: bij 2-4% van de patiënten met een HTLV1-infectie ontstaat in de loop van tientallen jaren Adult T-cell leukemia lymphoma, wat een slechte prognose heeft; en patiënten met HTLV1- of 2-infecties kunnen na jaren myelopathie krijgen, wat ernstige neurologische en motorische beperkingen tot gevolg kan hebben.
De overdracht van HTLV1 en 2 en hiv1 via moedermelk is onomstotelijk vastgesteld. Over transmissie via moedermelk van hiv2 is niet veel bekend, maar hierbij worden de richtlijnen zoals bij hiv1 aangehouden. Ongeveer 14% van de baby’s van moeders met een onbehandelde hivinfectie worden via borstvoeding geïnfecteerd. (13) Als de moeder wel behandeld wordt, is die kans veel kleiner. (14) De kans op een HTLV1-infectie is vergelijkbaar of hoger. (15) De prevalentie van HTLV-infecties in Nederland is onbekend, maar zal zeer laag zijn bij in Nederland geboren moeders, omdat HTLV1 vooral in de Cariben, Japan, Sub-Sahara Afrika en het Midden-Oosten voorkomt. (16) Het aantal mensen wereldwijd met een HTLV-infectie wordt geschat op 10 miljoen.
2. Bacteriële contaminatie van moedermelk na uitscheiding
Moedermelk is niet steriel want het kan bacteriën bevatten die op de huid van de moeder zitten. (17) Hierbij loopt een pasgeboren baby meestal geen risico. Dit komt door de aanwezigheid van bacteriedodende substanties in de moedermelk en door het afweersysteem van de baby. Echter, als besmette moedermelk wordt opgeslagen na onvoldoende behandeling c.q. pasteurisatie, is uitgroei van die bacteriën mogelijk. Dit kan ook gebeuren tijdens de opslag of transport, bijvoorbeeld omdat de melk onvoldoende is ingevroren. Vooral te vroeg geboren baby’s met hun onvoldoende ontwikkelde afweersysteem moeten beschermd worden tegen elke potentiele besmetting. Het drinken van besmette donormoedermelk kan bij hen leiden tot een gastro-intestinale infectie met eventueel secundaire bacteriemie, afhankelijk van de bacteriesoort. (18)
Conclusie
Alleen voor hiv, HTLV en CMV is transmissie via moedermelk aangetoond. In Nederland is de kans dat hiv en HTLV in donormoedermelk zitten, heel klein, omdat HTLV bij in Nederland geboren vrouwen bijna niet voorkomt en er een standaard hivscreening plaatsvindt bij zwangere vrouwen. Niettemin is het absoluut noodzakelijk dat pasgeborene baby’s hiv- en HTLV-vrije moedermelk krijgen vanwege de ernstige gevolgen van eventuele infectie. De kans dat CMV wordt overgedragen via moedermelk is groter dan bij HTLV en hiv. Dit kan vooral kwetsbare, te vroeg geboren baby’s symptomatische CMV-infecties veroorzaken.
Donormoedermelk waarvan de herkomst onduidelijk is, is in theorie niet uit Nederland afkomstig. Daarbij kan de prevalentie van hiv en HTLV-I en II en de gebruikelijke screening voor hiv infectie (plus behandeling bij positieve uitkomst) niet gelijk zijn met die in Nederland. Naast donorscreening is vooral pasteurisatie van belang om virussen (hiv, HTLV-I en II, CMV) te inactiveren en bacteriën te doden. Als er onvoldoende zicht is op de kwaliteit van het pasteurisatieproces van donormoedermelk, worden risico’s hoger voor te vroeg geboren baby’s. Dan kan herhaaldelijk pasteuriseren van ‘onbekende’ donormoedermelk de risico’s verminderen. Hierdoor wordt het voordeel van moedermelk boven melkpoeder wel kleiner omdat het aantal waardevolle cytokines en groeifactoren afneemt door verhitting.
Kortom, in Nederland zijn de virale infectierisico’s zelfs van ‘onbekende’ donormoedermelk gering en kunnen door pasteurisatie verder gereduceerd worden. Maar omdat bij uitstek de groep pasgeborenen gezondheidswinst kan hebben van (donor)moedermelk en juist zij beschermd moeten worden tegen infectie door virussen of bacteriën, is screening van moeders en gestandaardiseerde verwerking van moedermelk noodzakelijk. Het ongecontroleerde aanbod via andere kanalen, zoals het internet is niet acceptabel.
Baby’s op een crèche die per ongeluk niet hun eigen flesje moedermelk krijgen lopen geen risico. De kans op virussen in moedermelk is nihil door screening van de moeder tijdens de zwangerschap en bij zuigelingen – geboren na een normale zwangerschapsduur - vormt CMV in moedermelk geen risico. De kans dat bacteriën in moedermelk uitgroeien is aanwezig, maar omdat moedermelk ook antimicrobiële substanties bevat, is consumptie van ongepasteuriseerde, afgekolfde moedermelk na gekoelde opslag bij 4 graden Celsius tot 72 uur in glas of hard plastic, nog veilig. Dat is ook het advies van het Voedingscentrum (http://www.voedingscentrum.nl).
Auteur
A. Vollaard, Centrum Infectieziektebestrijding, RIVM, Bilhoven
Correspondentie
Literatuur
- Landers, Pediatr Clin N Am, 60 (2013) 247–260) (Canadian Paediatric Society;Maternal Infectious Diseases, Antimicrobial Therapy or Immunizations: Very Few Contraindications to Breastfeeding; Can J Infect Dis Med Microbiol. 2006 Sep-Oct; 17(5): 270–272
- J.M. Melville, T. J. M. Moss, The immune consequences of preterm birth, Front Neurosci. 2013; 7: 79
- Lawrence RM, Circumstances when breastfeeding is contraindicated. Pediatr Clin North Am. 2013
- Genç M, Ledger WJ, Syphilis in pregnancy, Sexually Transmitted Infections 2000;76:73-79)
- Korndewal MJ, Mollema L, Tcherniaeva I, van der Klis F, Kroes AC, Oudesluys-Murphy AM, Vossen AC, de Melker HE. Cytomegalovirus infection in the Netherlands: seroprevalence, risk factors, and implications. J Clin Virol. 2015 Feb;63:53-8
- Hamprecht K, Goelz R, Postnatal Cytomegalovirus Infection Through Human Milk in Preterm Infants: Transmission, Clinical Presentation, and Prevention. Clin Perinatol. 2017 Mar;44(1):121-130
- Schleiss MR, Role of breast milk in acquisition of cytomegalovirus infection: recent advances. Curr Opin Pediatr. 2006 Feb;18(1):48-52
- Susan Kuhn, Loreto Twele-Montecinos, Judy MacDonald, Patricia Webster and Barbara Law. Case report: probable transmission of vaccine strain of yellow fever virus to an infant via breast milk. Canadian Medical Association Journal, 2011
- Hahne SJ, de Melker HE, Kretzschmar M, et al. Prevalence of hepatitis B‐virus infection in The Netherlands in 1996 and. 2007. Epidemiol Infect. 2012;140:1469-80
- de Oliveira PR, Yamamoto AY, de Souza CB, de Araújo NM, de Andrade Gomes S, Heck AR, de Castro Figueiredo JF, Mussi-Pinhata MM, Hepatitis B viral markers in banked human milk before and after Holder pasteurization. J Clin Virol. 2009 Aug;45(4):281-4
- Beasley RP, Stevens CE, Shiao IS, Meng HC (1975) Evidence against breast-feeding as a mechanism for vertical transmission of hepatitis B. Lancet 2: 740–741
- Pfaender S, Heyden J, Friesland M, Ciesek S, Ejaz A, Steinmann J, Steinmann J, Malarski A, Stoiber H, Tsiavaliaris G, Bader W, Jahreis G, Pietschmann T, Steinmann E. Inactivation of hepatitis C virus infectivity by human breast milk. J Infect Dis. 2013 Dec 15;208(12):1943-52
- Dunn DT, Newell ML, Ades AE, Peckham CS. Risk of human immunodeficiency virus type 1 transmission through breastfeeding. Lancet 1992 Sep 5;340(8819):585-8
- White, Cochrane review, 2014
- Hirata M, Hayashi J, Noguchi A, Nakashima K, Kajiyama W, Kashiwagi S, Sawada T SO. The effects of breastfeeding and presence of antibody to p40tax protein of human T cell lymphotropic virus type-I on mother to child transmission. Int J Epidemiol. 1992
- Gessain A, Cassar O. Epidemiological Aspects and World Distribution of HTLV-1 Infection. Front Microbiol. 2012 Nov 15;3:388
- Almutawif Y, Hartmann B, Lloyd M, Erber W, Geddes D. A retrospective audit of bacterial culture results of donated human milk in Perth, Western Australia. Early Hum Dev. 2017 Feb;105:1-6
- Nakamura K, Kaneko M, Abe Y, Yamamoto N, Mori H, Yoshida A, Ohashi K, Miura S, Yang TT, Momoi N, Kanemitsu K. J Hosp Infect. Outbreak of extended-spectrum β-lactamase-producing Escherichia coli transmitted through breast milk sharing in a neonatal intensive care unit. 2016 Jan;92(1):42-6
Infectieziekten Bulletin, jaargang 30, nummer 2, maart 2019
Evaluatie van de virologische weekstaten
De virologische weekstaten vormen een laboratoriumsurveillancesysteem, waarin een overzicht van wekelijks aangetoonde infectieziekten wordt gegeven. Tot 21 laboratoria verspreid over Nederland melden eenmaal per week bepaalde ziekteverwekkers die bij patiënten werden gevonden (voornamelijk virussen). In 2017/2018 heeft het RIVM een vragenlijstonderzoek uitgevoerd onder de deelnemende laboratoria om de kwaliteit van dit surveillancesysteem en de tevredenheid onder laboratoria te evalueren.
Evaluatie van de virologische weekstaten
Wat zijn de virologische weekstaten?
Laboratoria die deelnemen aan de surveillance melden wekelijks het aantal nieuw vastgestelde infecties met momenteel 46 verschillende ziekteverwekkers. Daarnaast meldt een deel van de laboratoria op wekelijkse of jaarlijkse basis ook het totaal aantal testen dat is uitgevoerd per ziekteverwekker (noemergegevens). Het RIVM gebruikt de virologische weekstaten en andere surveillancebronnen om het voorkomen van infectieziekten te monitoren en daarmee de volksgezondheid te bewaken. (1) Met de gegevens kunnen veranderingen in het voorkomen van infectieziekten worden gesignaleerd. Dit kan leiden tot verder onderzoek, het nemen van bestrijdingsmaatregelen en/of vermelding in het Wekelijks overzicht infectieziektesignalen. Dit overzicht wordt verstuurd naar ruim 2.600 professionals op gebied van infectieziekten om hen te informeren over relevante, recente ontwikkelingen op het gebied van infectieziekten in binnen- en buitenland. (2) Daarnaast kunnen onderzoekers (van buiten het RIVM) een aanvraag indienen om gegevens te gebruiken voor wetenschappelijk onderzoek. De landelijke dekking van de virologische weekstatenwerd in 2002 geschat tussen 38% en 73%. De hoogte van dit percentage hangt af van de ziekteverwekker omdat het per laboratorium verschilt voor welke ze (kunnen) testen. (3) De recente gegevens van de virologische weekstaten zijn in openbare rapportages beschikbaar op de RIVM-website.
Evaluatie van de virologische weekstaten
Het RIVM beschouwt de virologische weekstaten als een zeer waardevol surveillancesysteem. Enerzijds vanwege de lange en constante looptijd en anderzijds het brede scala van ziekteverwekkers waarvoor niet altijd goede andere surveillancebronnen beschikbaar zijn in Nederland. De waarde van de surveillance hangt af van de medewerking van de laboratoria en de kwaliteit van hun gegevens. Het RIVM heeft in samenwerking met de NWKV een evaluatie van de virologische weekstaten uitgevoerd om inzicht te krijgen in:
1. de kwaliteit van het huidige virologische weekstaten surveillancesysteem en
2. de ervaring van de laboratoria met de virologische weekstaten
om het systeem verder te verbeteren en bestendig te maken voor de toekomst.
Methode
In april 2017 hebben we een uitgebreide vragenlijst gestuurd naar alle medisch-microbiologische laboratoria die deelnemen aan de virologische weekstaten. De vragen gingen over diagnostiek/testbeleid, methoden van data-aanlevering aan de virologische weekstaten, gebruiksvriendelijkheid en mogelijke verbeterpunten voor de virologische weekstaten. De antwoorden zijn geanalyseerd met behulp van kwalitatieve en kwantitatieve methoden, waaronder mixed methods designs. In lijn met de richtlijnen van de Amerikaanse Centers for Disease Prevention and Control (CDC) voor de evaluatie van surveillancesystemen voor de publieke gezondheid, hebben we 5 systeemattributen geselecteerd en verder uitgewerkt: datakwaliteit, representativiteit, bruikbaarheid, simpliciteit en draagvlak. (4)
Resultaten
In totaal hebben 16 van de 21 aangesloten laboratoria (76%) de vragenlijst ingevuld. Wij lichten per systeemattribuut de belangrijkste bevindingen toe:
Datakwaliteit
De diagnostiek van meer dan 20% van ziekteverwekkers wordt uitbesteed aan een ander laboratorium; hierbij gaat het vaak om zeldzame ziekteverwekkers. De meeste laboratoria die diagnostiek uitbesteden of uitvoeren voor een ander laboratorium hebben geen afspraken gemaakt over wie meldt aan de virologische weekstaten in het geval van een positieve laboratoriumuitslag. Ruim de helft van de laboratoria (60%) gaf aan naast de positieve testuitslagen ook de wekelijkse of jaarlijkse noemergegevens te melden. Herhaalde diagnostiek voor dezelfde patiënt wordt door 81% van de laboratoria niet gemeld. 1 laboratorium gaf aan ook bepalingen die uitsluitend worden uitgevoerd in het kader van wetenschappelijk onderzoek te melden.
Representativiteit
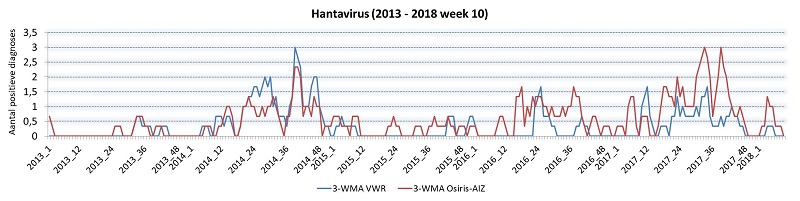
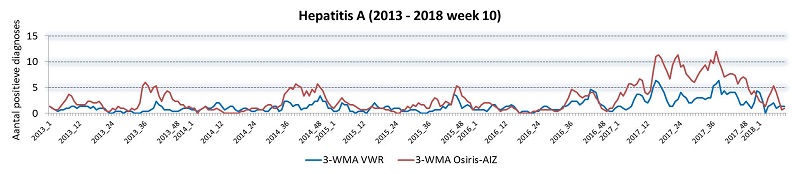
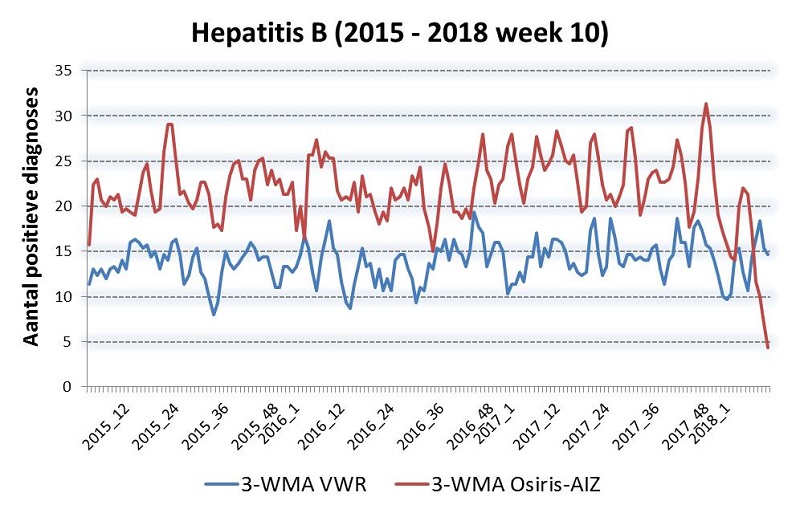
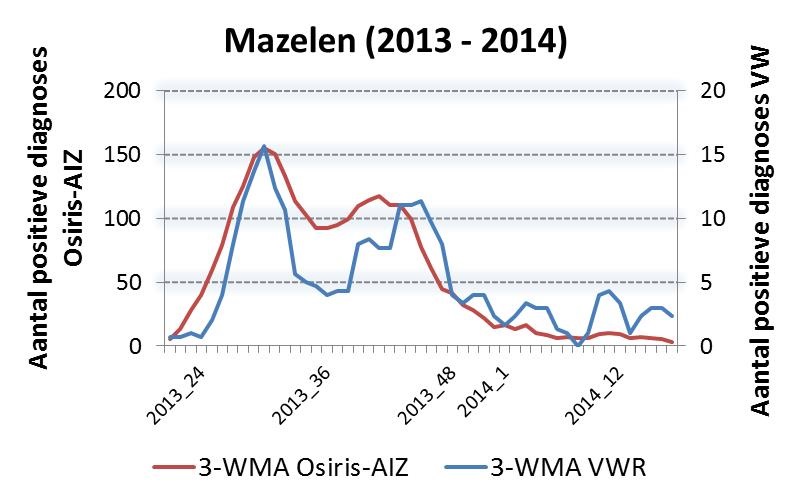
Voor een aantal geselecteerde ziekteverwekkers hebben wij retrospectief het aantal positieve uitslagen per week vergeleken met de meldingen in Osiris-AIZ (het systeem waarin meldingsplichtige ziekten worden geregistreerd in het kader van de meldingsplicht). Het doel was om een inschatting te maken van de representativiteit van de virologische weekstaten. Zoals verwacht waren de absolute aantallen hoger in Osiris-AIZ (vanwege de landelijke dekking, in tegenstelling tot de virologische weekstaten). De trends - de toe- en afname van het aantal meldingen - waren vergelijkbaar (figuur 1), waarmee de virologische weekstaten representatief lijken voor landelijke trends.Figuur 1: Aantal meldingen van hantavirus, hepatitis A, hepatitis B (acuut en chronisch) en mazelen in de virologische weekstaten (blauwe lijn) vergeleken met Osiris-AIZ (rode lijn). 3-WMA = lopend gemiddelde over 3 weken. De figuur voor mazelen is opgesplitst in verband met de epidemie in 2013/2014 (let op het gebruik van een 2e Y-as (schaal) in de grafiek van mazelen (2013-2014)).
Veranderingen in testbeleid komen regelmatig voor, zowel op landelijk niveau als binnen afzonderlijke laboratoria. Zo gaf 27% van de laboratoria aan dat zij na 2010 gestart zijn met hepatitis E-virusdiagnostiek. 20% van de laboratoria is gebruik gaan maken van moleculaire technieken zoals polymerase chain reaction (PCR), ter vervanging van kweek.
Figuur 1. Aantal meldingen van hantavirus, hepatitis A, hepatitis B (acuut en chronisch) en mazelen in de virologische weekstaten (blauwe lijn) vergeleken met Osiris-AIZ (rode lijn). 3-WMA = lopend gemiddelde over 3 weken. De figuur voor mazelen is opgesplitst in verband met de epidemie in 2013/2014 (let op het gebruik van een 2e Y-as (schaal) in de grafiek van mazelen (2013-2014)).
Bruikbaarheid voor surveillancedoeleinden
Jaarlijks worden gemiddeld 6 signalen gebaseerd op gegevens uit de virologische weekstaten (vervolgsignalen niet meegerekend) vermeld in het Wekelijks overzicht infectieziektesignalen.
Simpliciteit
De mediane tijd die laboratoria wekelijks besteden aan het melden aan de virologische weekstaten ligt op 30 minuten, met een spreiding van 15 minuten tot 4 uur. Ongeveer de helft van de laboratoria gaf aan dat als zij ook noemergegevens zouden doorgeven, dit te veel extra tijd in beslag zou nemen, tenzij het meldsysteem wordt aangepast.
Draagvlak
De meeste (67%) laboratoria hebben goede ervaringen met de virologische weekstaten; 13% noemde het systeem zeer goed; 13% ondervindt er geen voordeel van; 6% vindt het nuttig voor retrospectieve analyses maar ziet weinig real-time impact. Een laboratorium geeft aan ‘Goed om de landelijke trend te zien ten opzichte van de eigen data’, en een ander ‘Ik vind het superhandig, ook als stok achter de deur om je eigen data op orde te hebben’. Het belangrijkste verbeterpunt voor de virologische weekstatenis verdere automatisering, om het proces van rapportage te vereenvoudigen.
Discussie / conclusie
• Uit de evaluatie blijkt dat de virologische weekstaten een representatief beeld geven van de epidemiologie van een selectie van ziekteverwekkers in Nederland. De virologische weekstaten zijn bruikbaar voor het tijdig waarnemen van trends of uitbraken die regelmatig genoemd worden in het Wekelijks overzicht van infectieziektesignalen.• De kwaliteit van de gegevens kan verbeterd worden door afspraken tussen de deelnemende laboratoria. Zo is het belangrijk om bij uitbestede diagnostiek afspraken te maken over welk laboratorium de melding doet. Dit zal onder- en overrapportage voorkomen.• Veranderingen in testbeleid, zoals het toenemende gebruik van moleculaire technieken, hebben invloed op het aantal meldingen. Zo zal een (zeldzame) ziekteverwekker vaker worden aangetoond als die wordt opgenomen in een multiplex-PCR. Hier wordt voor zover mogelijk rekening mee gehouden bij de interpretatie van de gegevens.• Noemergegevens helpen bij het interpreteren van de gegevens uit de virologische weekstaten mits een groot deel van de laboratoria deze gegevens ook meldt. Dan kan een inschatting worden gemaakt of een toename van positieve testuitslagen (deels) verklaard kan worden door een toename van het aantal uitgevoerde testen. Bijvoorbeeld omdat het testbeleid is veranderd of omdat artsen meer alert zijn.• Over het algemeen zijn de deelnemende laboratoria positief over de virologische weekstaten, ondanks de tijd die het melden wekelijks kost. Verdere automatisering van het proces van melden is belangrijk om de tijdsinvestering van laboratoria te beperken en foutgevoeligheid te verminderen. Daarnaast zal de handleiding van de virologische weekstaten worden aangepast in overleg met de deelnemende laboratoria (zie kadertekst).
De volgende aanbevelingen komen naar aanleiding van de evaluatie naar voren:
- Aanpassing van de handleiding van de virologische weekstaten voor deelnemende laboratoria, waarin o.a. staat:
- Welk laboratorium meldt in geval van uitbestede diagnostiek.
- Dat er éénmalig gemeld dient te worden per ziekteperiode.
- Hoe om te gaan met diagnostiek die wordt uitgevoerd in het kader van wetenschappelijk onderzoek.
- Het belang van noemergegevens benadrukken.
- Mogelijkheden voor het automatiseren van de virologische weekstaten onderzoeken, en indien mogelijk implementeren.
Deze evaluatie had als doel de gegevenskwaliteit van de virologische weekstaten en de ervaringen van de deelnemende laboratoria te onderzoeken, om waar mogelijk het surveillancesysteem te verbeteren. In een volgende evaluatie kunnen ook andere gebruikers van de gegevens (i.e. laboratoria die niet deelnemen aan de virologische weekstaten, onderzoekers, deelnemers aan het wekelijkse Signaleringsoverleg op het RIVM) worden meegenomen.
Tot slot willen wij de deelnemende laboratoria graag hartelijk danken voor hun wekelijkse inzet bij het melden en de medewerking aan deze evaluatie: zonder hen zouden de virologische weekstaten niet bestaan.
Auteurs
M. van Dijk 1, S. Mooij 1, J. Duijster 1, R. Pijnacker 1, A. Vossen 2, S. Hahné 1
- Centrum Infectieziektebestrijding, RIVM
- Klinische virologie, Leids Universitair Medisch Centrum
Literatuur
- https://www.rivm.nl/virologische-weekstaten
- https://signalen.rivm.nl/
- Van den Brandhof WE, Kroes ACM, Bosman A.,et al. Rapportage van virologische diagnostiek in Nederland. Representativiteit van de gegevens uit de virologische weekstaten. Infectieziekten Bulletin 2002.
- Center for Disease Control (2001). Updated guidelines for evaluating public health surveillance systems: recommendations from the guidelines working group. http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5013a1.htm
Infectieziekten Bulletin, jaargang 30, nummer 2, maart 2019
Registratie infectieziekten
Wet publieke gezondheid
Virologische weekstaten
Meldingen in de virologische weekstaten tot en met week 8, 2019