Fecesonderzoek bij contacten van shigellosepatiënten is te uitgebreid
Achtergrond
Gastro-enteritis veroorzaakt door Shigella is een veel voorkomende aandoening in de open populatie. Slechts een klein deel van de mensen met klachten gaat naar de huisarts. Meestal zal de huisarts geen laboratoriumdiagnostiek aanvragen (1,2). Een aanzienlijk aantal patiënten met vermoedelijk shigellose wordt dus niet bij de GGD gemeld. Desondanks komen in Nederland nauwelijks grote uitbraken voor. En in de leeftijdsgroep waar verspreiding het meest voorkomt, kinderen van 0-6 jaar, blijkt dat slechts 1 op de 4 een ander besmet. (3)
In de richtlijn Shigellose (2019) van de landelijke Coördinatie Infectieziektebestrijding (LCI) wordt aanbevolen om bij bepaalde contacten van de indexpatiënt fecesonderzoek te doen. Deze onderzoeken kosten de GGD veel tijd. Contacten moeten worden opgespoord en gemotiveerd om een fecesmonster in te sturen. De tijd die het duurt om het contact te spreken, om een fecesmonster te laten afnemen en om het fecesmonster op het laboratorium te krijgen, zijn van invloed op de uitslag. Hoe langer alles duurt, hoe kleiner de kans op een positieve kweekuitslag. Vooral bij fecesmonsters met een laag bacterieaantal zal het onderzoek resulteren in (mogelijk fout-)negatieve kweekuitslagen. Het is niet waarschijnlijk dat de factoren die vertraging veroorzaken geoptimaliseerd kunnen worden. Bovendien valt het te betwijfelen of optimalisatie invloed zal hebben op het aantal shigelloseclusters. De vraag is dus: Wat is de meerwaarde van fecesonderzoek bij contacten van patiënten met shigellose?
Methode
- Literatuuronderzoek naar de secundaire transmissie van Shigella in Nederland.
- Alle GGD’en kregen een vragenlijst over het proces van fecesonderzoek van contacten, en het aantal patiënten met shigellose en uitbraken in de afgelopen jaren in hun regio.
- 13 microbiologische laboratoria - 3 in academische centra, 4 huisartsenlaboratoria, 6 laboratoria in perifere ziekenhuizen - ontvingen een vragenlijst over de wijze waarop zij shigelladiagnostiek uitvoeren.
- Bij de GGD’en van Utrecht, Haaglanden, Rotterdam en Groningen zijn gegevens verzameld over 2016 en 2017 over het aantal contacten bij wie fecesonderzoek geïndiceerd was, hoe vaak het fecesmonster daadwerkelijk verstuurd is en wat de uitslagen van het onderzoek waren.
Resultaten
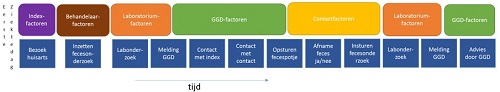
We hebben in kaart gebracht hoe het proces van contactonderzoek verloopt (figuur 1). Wat we over elk onderdeel van het proces tijdens het regioproject onderzocht hebben wordt hieronder besproken.
Figuur 1. Factoren van invloed op contactonderzoek Shigella. Klik hier om de afbeelding te vergroten
Indexpatiënt
Haagsma et al. hebben een surveillancepiramide voor Shigella opgesteld voor Nederland, op basis van data en modellering. (4) Hierbij gingen zij uit van de volgende gegevens:
- 8% van de mensen met niet-bloederige diarree bezoekt de huisarts,
- 31% van de mensen met bloederige diarree bezoekt de huisarts,
- 25% van de patiënten met shigellose heeft bloederige diarree.
Op basis van deze percentages en modellering concluderen Haagsma et al. dat gemiddeld 14% van de patiënten met shigellose de huisarts bezoekt. Na modellering schatten zij dat er per jaar in Nederland ongeveer 17.000 patiënten met shigellose zijn en dat hiervan ongeveer 2.300 naar de huisarts gaan.
Behandelaar
Voor een groot deel van de mensen die met diarreeklachten naar de huisarts gaan, wordt geen diagnostiek aangevraagd. De schatting is dat de huisarts van 82% van de mensen die langer dan 2 dagen bloederige diarree hebben, ontlasting instuurt; van mensen met niet-bloederige diarree is dit 10%. Voor shigellose komt dit neer op 1.182 fecesonderzoeken per jaar. (4) Op basis van aannames over het aantal diagnostiekaanvragen bij Shigella en de sensitiviteit van de test, zijn vermoedelijk 329 van 1.182 fecesonderzoeken positief voor Shigella. Van de geschatte 17.000 patiënten met shigellose worden dus 329 patiënten gediagnosticeerd, dat is 1 op de 53. Dit betekent dat tegenover elke melding van een patiënt, 52 patiënten niet gemeld worden. Dat wil zeggen dat 98% (52 van de 53) van de patiënten niet gemeld wordt en bij hen dus geen contactonderzoek wordt gedaan.
Figuur 2. Stroomschema ten aanzien van bezoek huisarts en inzetten diagnostiek, weergegeven in aantallen en % per jaar, gebaseerd op Haagsma et al.
Laboratoriumonderzoek
Er is weinig literatuur over de optimale condities voor het kweken van Shigella en bovendien is de informatie niet eenduidig. Onder de ideale omstandigheden is de kweekopbrengst maximaal 80%.(5) Het beste moment voor het inzetten van een kweek is óf direct na afname en verwerken binnen maximaal 8 uur, óf het gebruik van een transportmedium en verwerken binnen 48 uur. Ook is de informatie over de optimale bewaartemperatuur tegenstrijdig, alhoewel meestal 4°C wordt geadviseerd. (6)
In de LCI-richtlijn Shigellose staat: De opbrengst van de feceskweek wordt geleidelijk minder (fout-negatieve kweek) als het fecesmonster pas na > 24 uur op het laboratorium ingezet kan worden. Inzetten van de kweek na meer dan 3 dagen heeft weinig zin.
Vragenlijst laboratoria
Dertien laboratoria uit alle regio’s in Nederland - 4 huisartsenlaboratoria, 3 in academische centra en 6 in perifere ziekenhuizen - hebben in 2018 een vragenlijst ingevuld over hun methode van diagnostiek naar Shigella. De respons was 100%. Uit de antwoorden blijkt:
- Alle laboratoria zetten eerst een PCR in; als deze positief is, vaak meer dan 24 uur na binnenkomst, wordt een kweek ingezet,
- 7 laboratoria zetten 1 dag na ontvangst van het fecesmonster, PCR in,
- 10 van de 13 laboratoria zetten in het weekend geen diagnostiek in.
Hieruit blijkt dat een kweek inzetten binnen 8 uur na monsterafname voor de meeste laboratoria niet haalbaar is.
GGD
In 2017 hebben alle GGD’en (n=25) een vragenlijst gekregen over hoe zij te werk gaan met contacten van indexpatiënten met shigellose en het aantal patiënten en uitbraken in de afgelopen jaren. De respons was 84%. Uit de antwoorden blijkt dat de GGD’en die afwijken van de LCI-richtlijn Shigellose (n=5) niet méér uitbraken of méér meldingen hadden dan de andere GGD’en (n=16). [link naar Alle resultaten]
Gegevens van 4 grote GGD’en
Voor meer informatie over indexpatiënten en hun contacten in de jaren 2016 en 2017, hebben we hebben gegevens verzameld van de GGD’en regio Utrecht, Haaglanden, Rotterdam-Rijnmond en Groningen. Van GGD regio Utrecht zijn alleen de gegevens over 2017 gebruikt. We hebben geanalyseerd hoe vaak volgens deze GGD’en fecesonderzoek geïndiceerd was bij een contact, hoe vaak het fecesmonster daadwerkelijk verstuurd is en wat de uitslag was.
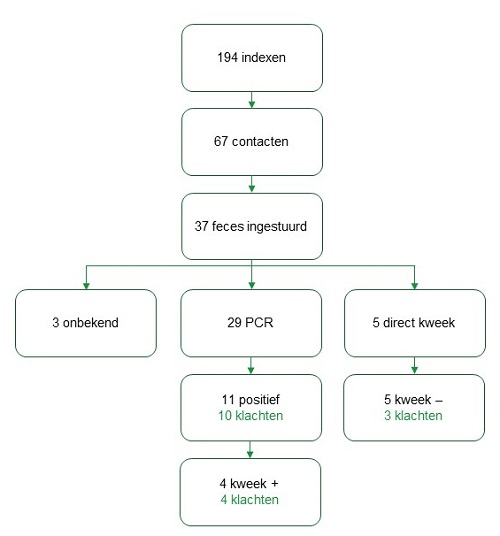
- In de jaren 2016 en 2017 werden 194 indexpatiënten gemeld. Bij 38 indexpatiënten (20%) kwamen 1 of meer contacten in aanmerking voor onderzoek; in totaal werden 67 contacten geïdentificeerd. Het aantal contacten op 100 indexpatiënten was gemiddeld 35. Het viel op dat dit aantal per GGD uiteenliep van geen contact tot 77 contacten. Dit betekent dat GGD’en verschillend omgaan met de criteria in de LCI-richtlijn voor fecesonderzoek bij contacten.
- Bij 37 van de 67 contacten werd fecesonderzoek gedaan. Dat is gemiddeld 55% (82% Utrecht, 47% Haaglanden, 30% Rotterdam en 0% Groningen). 29 van de 37 fecesmonsters werden getest met PCR, waarvan 11 (38%) positief waren. Bij 4 van de 11 was ook de uitslag van de kweek positief (36%). Bij 5 contacten werd direct een kweek ingezet en die waren bij alle 5 negatief. Bij 3 contacten kon de uitslag niet uit de data worden gehaald.
- Alle 4 contacten bij wie de PCR- en kweekuitslag positief waren, hadden klachten. Verder hebben we gekeken naar het aantal contacten met klachten en een PCR-positieve /kweek-negatieve uitslag. Het blijkt dan dat 6 van de 7 contacten met een negatieve kweekuitslag en een positieve PCR-uitslag klachten hadden. Tevens hadden 3 van de 5 contacten met een negatieve kweekuitslag bij wie geen PCR was gedaan klachten (figuur 3). Het hoge percentage klachten bij contacten met een negatieve kweekuitslag kan duiden op een vals-negatieve uitslag van de kweek.
Figuur 3. Geagrgregeerde data van de GGD'en Regio Utrecht (alleen 2017), Haaglanden, Rotterdam-Rijnmond en Groningen, 2016-2017
Extrapolatie van gegevens naar de rest van Nederland
We hebben de gegevens uit het artikel van Haagsma et al. en die van de 4 GGD’en geëxtrapoleerd naar de rest van Nederland. Dan ontstaat het volgende beeld:
In de periode 2015-2017 zijn gemiddeld 446 patiënten met shigellose gemeld (gegevens uit het Infectieziekten Bulletin). Dit is meer dan in de periode 2001-2005 waar Haagsma et al vanuit gaan. 13,5% van de mensen die shigellose hebben, gaat naar de huisarts en bij ongeveer 14,3% van hen wordt Shigella aangetoond. (4) Dit betekent dat er in de periode 2015-2017 ongeveer 3100 mensen met shigellose per jaar naar de huisarts gingen (figuur 2) en dat er per jaar ongeveer 23.000 patiënten waren.
Bij de 4 GGD’en waren in 2016 en 2017 194 indexpatiënten met 67 contacten; bij 37 contacten werd fecesonderzoek gedaan en 4 van hen bleken positief. Als we de cijfers meenemen uit de jaarverslagen van de GGD Amsterdam - de GGD met de grootste Shigella case load (2016-2017: 391 indexpatiënten met een onbekend aantal contacten, 102 fecesonderzoeken bij contacten, 18 waren positief) – dan waren er in dezelfde periode bij de 5 GGD’en samen, 585 indexpatiënten en 139 fecesonderzoeken van contacten (24%) waarvan 22 positief (16%) testten. Wanneer we deze percentages toepassen op het gemiddelde van 446 indexpatiënten in de jaren 2015-2017, betekent dit dat er in heel Nederland bij 107 contacten fecesonderzoek is gedaan (24%) waarvan 17 positief testten (16%) (tabel 1).
Tabel 1. Fecesonderzoek in Nederland 2015-2017
Op basis van cijfers Haagsma et al. (periode 2001 – 2005) | Op basis van cijfers Infectieziekten Bulletin (periode 2015-2017) |
|---|---|
| Jaarlijkse schatting | Jaarlijkse schatting |
| 17.000 mensen in de populatie met klachten van shigellose | 23.000 mensen in de populatie metklachten van shigellose |
| 2300 bezoeken aan huisarts (13,5%1) | 3100 bezoeken aan huisarts (13,5%1) |
| 329 (2) cases opgespoord/gemeld (14,3%1) | 446 cases opgespoord/gemeld (14,3%1) |
| 107 fecesonderzoeken bij contacten (24%3) | |
| 17 kweekpositieve contacten in NL (16%3) |
(1) Gebaseerd op artikel Haagsma et al. 2013 (4)(2) Gemiddeld aantal meldingen bij RIVM in die periode(3) Geëxtrapoleerd op basis van gegevens van de 4 GGD'en + GGD Amsterdam, 2016-2017
Expertmeeting
Wij hebben de resultaten van ons onderzoek gepresenteerd tijdens een expertmeeting met GGD-artsen/verpleegkundigen, epidemiologen, vertegenwoordigers van de LCI, regionaal arts-consulenten en artsen-microbiologen, uit alle regio’s van Nederland (tabel 2). Het doel van de bijeenkomst was om te bepalen of de huidige criteria voor contactonderzoek volgens de LCI-richtlijn Shigellose moeten worden herzien.
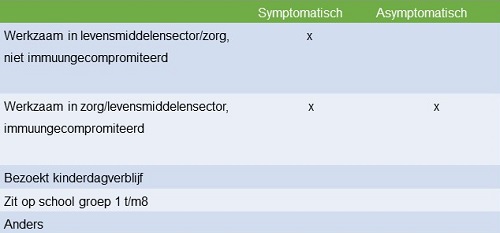
De discussie werd gevoerd aan de hand van een aantal stellingen . De afspraak was om alleen criteria aan te passen als daarover consensus was. Dit resulteerde in het voorstel om bij de volgende contacten fecesonderzoek te doen:
- Symptomatische contacten die werken in de levensmiddelensector of een verzorgend beroep hebben. Bij deze groep is het belangrijk om zicht te hebben of de indexpatiënt de contactpersoon besmet heeft. Dat is ook van belang bij eventuele juridische claims van werkgevers, bezoekers of patiënten. De contacten moeten geweerd worden tot klinisch herstel.
- Asymptomatische immuungecompromiteerde contacten, werkzaam in de levensmiddelensector of zorg. Zij kunnen langdurig asymptomatisch drager zijn en moeten geweerd worden van werk tot de kweek negatief is.
Er was consensus over de contacten bij wie fecesonderzoek niet meer nodig is:
- Asymptomatische gezins-of vergelijkbare contacten. Ook niet als ze in de levensmiddelensector werken of een verzorgend beroep hebben. Deze groep draagt weinig bij aan verdere verspreiding als blijkt dat zij drager zijn.
- Symptomatische volwassen gezins-of vergelijkbare contacten die niet in de levensmiddelensector werken of een verzorgend beroep hebben. Met deze groep worden altijd hygiënemaatregelen afgesproken, onafhankelijk van de kweekuitslag. De verspreiding zal vooral binnen het gezin blijven.
- Symptomatische gezins-of vergelijkbare contacten die op school of een kindercentrum zitten. (4) Zieke kinderen moeten thuisblijven totdat zij beter zijn. Op een kindercentrum - niet op school - zijn verscherpte hygiënemaatregelen en alertheid op nieuwe ziektegevallen gedurende 1 week nodig.
Bovengenoemde bevindingen hebben geleidt tot een aantal aanbevelingen voor de herziening van de shigelloserichtlijn (figuur 4).
Figuur 4. Bij de gezins - of vergelijkbare contacten met een X is het verrichten van fecesonderzoek zinvol, op basis van consensus tijdens de expertmeeting
Er moet meer onderzoek gedaan worden naar hoe vaak asymptomatisch dragerschap voorkomt en of asymptomatische dragers nog besmettelijk zijn. Ook moet overwogen worden of shigellapositieve PCR-uitslagen meldingsplichtig moeten worden. PCR is bij alle laboratoria de diagnostiek die het eerst wordt ingezet en vaker positief is dan kweek. Alhoewel PCR geen goed onderscheid kan maken tussen EIEC en STEC, blijkt uit de IBESS-studie dat het klinisch beeld en de invloed van EIEC en STEC op de volksgezondheid, gelijk zijn.(7)
Discussie
In de praktijk blijkt dat bij bijna de helft van de contacten van shigellosepatiënten geen fecesonderzoek wordt uitgevoerd. De fecesonderzoeken die wel worden gedaan leveren zeer weinig positieve kweken op (naar schatting jaarlijks 17 voor heel Nederland). Dit heeft met verschillende factoren te maken, zowel bij de indexpatiënt, de behandelaar, het laboratorium, de GGD als bij de contacten. Wij veronderstellen dat de tijd en kosten die met het motiveren van de contacten gepaard gaan, in veel gevallen niet opwegen tegen het aantal positieve kweken. Deze kweken zijn namelijk vaak positief bij contacten die al klachten hebben. Dan is wering op basis van het klinisch beeld voldoende.
Gevolgen van minder contactonderzoek
Het niet meer uitvoeren van fecesonderzoek bij bepaalde contacten gaat (vermoedelijk) geen significante impact hebben op de verspreiding van Shigella. Deze conclusie sluit aan bij andere artikelen die hierover gepubliceerd zijn. (1,2) Wel blijft het zinvol om bij contacten die werken in de voedselbereiding en de zorg fecesonderzoek te doen, omdat verspreiding via hen grote impact op de volksgezondheid kan hebben. Dat is een van de redenen waarom de meldingsplicht voor shigellose en het uitvoeren van bron-en contactonderzoek gerechtvaardigd blijven.
De nadelen van minder contactonderzoek zijn:
- Er zullen minder surveillancegegevens beschikbaar zijn over bijvoorbeeld antibioticaresistentie,
- Contacten die er niet zeker van zijn dat zij shigellose hebben, kunnen minder gemotiveerd zijn om geadviseerde hygiënemaatregelen op te volgen,
- Door het beperken van fecesonderzoek beschikt de GGD over minder informatie om een uitbraak of andere bijzondere situatie op te sporen.
Conclusies
Wij concluderen dat er veel argumenten zijn om het fecesonderzoek bij contacten van patiënten met shigellose te beperken. In overleg met de redactie LCI-richtlijnen zal deze aanbeveling bij de herziening van de LCI-richtlijn meegenomen worden. Dit regioproject laat zien welke methoden gebruikt kunnen worden om het nut van contactonderzoek te onderzoeken. Voor andere ziekten waarbij fecesonderzoek wordt gedaan, zoals buiktyfus en STEC, zou een soortgelijk onderzoek kunnen worden gedaan. Hierdoor kan onnodig contactonderzoek door GGD’en zoveel mogelijk worden ingeperkt.
Dit regioproject werd gefinancierd vanuit het regionale programmabudget van het RIVM voor Infectieziektebestrijding. Het volledige verslag van de resultaten is te vinden op de RIVM website
Auteurs
S.L. Niemansburg (1,2), A.M.L. Tjon-A-Tsien (2), F. van Kolfschoten (2), E.E. Stobberingh (2), H.A.C.M. Voeten (2)
- GGD Zuid-Holland Zuid.
- GGD Rotterdam-Rijnmond
Correspondentie
Literatuur
- Niessen W en Ott A. Wanneer contactonderzoek bij shigellose? Geen reden voor uitgebreid contactonderzoek bij solitaire patiënt. Commentaar. Ned Tijdschr Geneeskd. 2015;159:A8170
- Niessen W, J. van Steenbergen, T. Waegemaekers, C. Hoebe. Bron- en contactonderzoek bij individuele meldingen? Een aanzet tot een discussie. Opinie. Infectieziekten Bulletin. 2016;27(1):12-15
- Bovee L, J. Whelan, G. Sonder, A. van Dam en A. van den Hoek. Risk factors for secondary transmission of Shigella infection within households: implications for current prevention policy. BMC Infectious Diseases. 2012,12:347
- Haagsma JA, Geenen PL, Ethelberg S, Fetsch A, Hansdotter F, et al. Community incidence of pathogen-specific gastroenteritis: reconstructing the surveillance pyramid for seven pathogens in seven European Union member states. Epidemiol Infect. 2013 Aug;141(8):1625-39
- Medscape. Shigella Infection Workup, June 2016
- WHO Global Foodborne Infectious Network, Laboratory protocol: Isolation of Salmonella and Shigella from faecal specimen. November 2010
- https://www.rivm.nl/sites/default/files/2018-11/Samenvatting_Invasieve_B...
Infectieziekten Bulletin, jaargang 30, nummer 6, november 2019