Infectieziekten Bulletin
September 2020 | Jaargang 31, nummer 1
https://magazines.rivm.nl/2020/09/infectieziekten-bulletin
Gesignaleerd
Epidemiologische situatie COVID-19 in Nederland en wereldwijd
De Wereldgezondheidsorganisatie (WHO) berichtte begin januari 2020 over een cluster van patiënten met een klinisch beeld van respiratoire klachten door onbekende oorzaak. Dit cluster was vastgesteld in Wuhan, een Chinese metropool met 19 miljoen inwoners en hoofdstad van de provincie Hubei (zie www.who.int/csr/don/05-january-2020-pneumonia-of-unkown-cause-china/en/). De meeste patiënten hadden een link met de Huanan Seafood Market, waar vis en levende dieren worden verhandeld. Respiratoir materiaal van ernstig zieke patiënten die tot het cluster behoorden, werd nader onderzocht, waarna een nieuw coronavirus werd vastgesteld: SARS-CoV-2. Het ziektebeeld kreeg de naam COVID-19. Per 28 januari 2020 is COVID-19 in Nederland aangemerkt als groep A-meldingsplichtige ziekte. Dit betekent dat de behandelend arts en het hoofd van het laboratorium bij het vermoeden van de ziekte dit telefonisch moeten melden bij de GGD. Op 30 januari heeft de WHO International Health Regulations and Emergency Committee de opkomst van het nieuwe coronavirus SARS-CoV-2 in en buiten China uitgeroepen tot een pheic (public health emergency of international concern).
Aantal meldingen
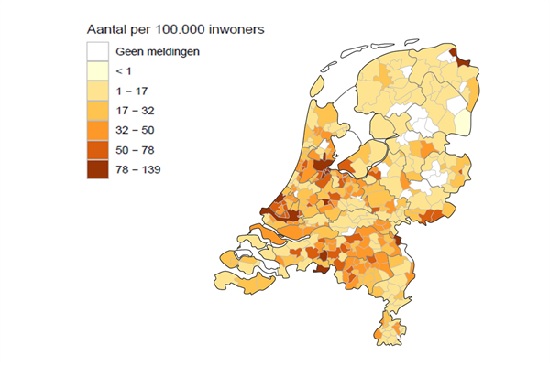
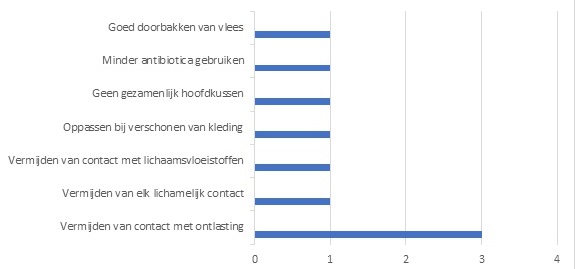
Het aantal meldingen per week van patiënten met COVID-19 is stabiel. In de periode van 26 augustus tot en met 31 augustus zijn minder ziekenhuisopnames gemeld en er zijn minder patiënten overleden dan de week ervoor. Het geschatte reproductiegetal is 0,99 (95% betrouwbaarheidsinterval 0,91-1,08). De meeste meldingen hebben nog steeds betrekking op jongeren en jongvolwassenen (figuur 1). De incidentie van COVID-19 is het hoogst in Noord-Holland, Zuid-Holland en Noord-Brabant (figuur 2). Het RIVM publiceert wekelijks op dinsdag een rapport over de Epidemiologische situatie van COVID-19 in Nederland. De richtlijn voor COVID-19, met de casusdefinitie en informatie over diagnostiek, behandeling en maatregelen, wordt regelmatig geactualiseerd.
Figuur 1. Aantal bij de GGD’en gemelde COVID-19-patiënten vanaf 6 juli t/m 31 augustus 2020, per leeftijdsgroep. (Bron: RIVM)
Figuur 2. Aantal bij de GGD’en gemelde COVID-19-patiënten per 100.000 inwoners per gemeente met GGD-meldingsdatum van 18 augustus t/m 1 september 10:00 uur. De donkergrijze lijnen geven de grenzen van de GGD-regio’s weer. (Bron: RIVM)
GGD-teststraten
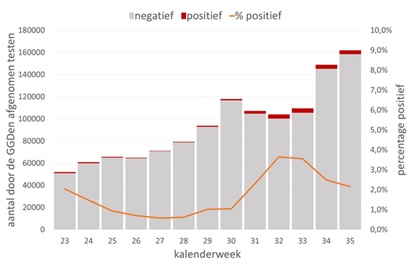
In week 35 (23 t/m 29 augustus) zijn 161.948 testen afgenomen door de GGD’en en onderzocht. Het percentage positieve uitslagen was 2,2%. Dit percentage vertoont een dalende trend sinds week 32 (3,7%), al is het absolute aantal positieve testen niet naar rato gedaald door het sterk gestegen testvolume (figuur 3).
Figuur 3. Aantal door de GGD’en afgenomen testen en het percentage positieve testen, week 23-35. (Bron: RIVM)
Import
Van de 3.846 COVID-19-patiënten die in de afgelopen week bij de GGD’en zijn gemeld (peildatum 3 september 10:00 uur), waren 730 patiënten (19%) in de 14 dagen voor het begin van de ziekte in het buitenland geweest. De hierbij het meest bezochte landen zijn Spanje (139), Frankrijk (104) en Turkije (115).
Clusters
Op basis van de gegevens in Osiris zijn er momenteel 457 actieve COVID-19-clusters (minimaal 3 patiënten gemeld als aan elkaar gerelateerd) in Nederland. De mediane grootte van deze clusters is 4 (range 3-53). De meeste clusters doen zich voor onder huisgenoten (148 clusters), gevolgd door reizen en vakanties (72 clusters). (Bronnen: RIVM, RIVM Nieuwsbericht, Osiris, CoronIT, Nivel)
SARS-CoV-2-besmettingen bij nertsenfokkerijen
Er zijn op dit moment op 45 nertsenfokkerijen besmettingen met SARS-CoV-2 aangetoond. De bedrijven liggen voornamelijk in Noord-Brabant en Limburg. Daarnaast is er bij in ieder geval 2 bedrijven nog sprake van verdenking op besmetting. Daar wordt momenteel aanvullend onderzoek verricht. Gezien de voortdurende nieuwe besmettingen op de nertsfokkerijen is het outbreak management team-zoönosen (OMT-Z) bijeen geweest. Het OMT-Z stelt in haar advies dat de mens waarschijnlijk de belangrijkste verspreidingsbron tussen de bedrijven is. Er zijn geen aanwijzingen voor besmetting via voer, voertuigen, huisdieren, wild, op de bedrijven gebruikte materialen of via de lucht. Het risico voor de werknemers op de bedrijven om geïnfecteerd te raken bij contact met besmette nertsen lijkt hoog te zijn. Het risico voor omwonenden van nertsenfokkerijen wordt ingeschat als verwaarloosbaar. Alhoewel het risico voor de volksgezondheid vooralsnog beperkt is. bestaat er nog veel onduidelijkheid over de transmissieroute. Het is dan ook onwenselijk dat het virus blijft circuleren onder de bedrijven (reservoirvorming) waardoor er in een later stadium alsnog transmissie naar de algemene populatie zou kunnen optreden. Op basis van de adviezen van het OMT-Z en BOA-Z heeft het kabinet het te voeren beleid geformuleerd. Dit betekent onder meer dat het monitoren van de nertsenfokkerijen wordt geïntensiveerd en dat deze bedrijven geen medewerkers mogen uitwisselen. De gehele sector van pelsdierfokkerijen zal met 3 productseizoenen versneld worden beëindigd per 1 maart 2021. In geval besmetting op een fokkerij wordt vastgesteld, worden alle dieren geruimd. (Bron: Kamerbrief nertsen met bijlagen)
COVID-19 in Caribisch Nederland
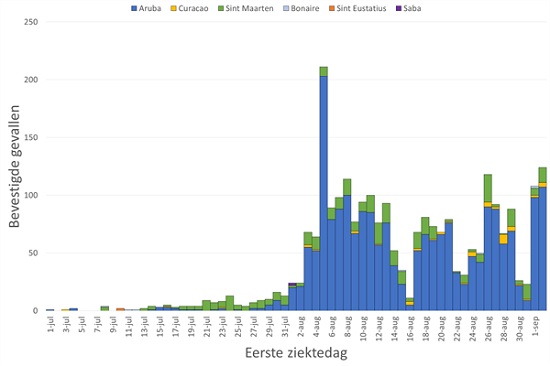
In totaal zijn er tot en met 2 september 2.799 patiënten met COVID-19 gemeld op de CAS- en BES- eilanden: 2211 op Aruba, 495 op Sint-Maarten, 75 op Curaçao, 9 op Bonaire, 5 op Saba en 4 op Sint-Eustatius. In totaal zijn 32 patiënten overleden (figuur 3). Sinds 26 augustus tot en met 2 september zijn 530 nieuwe patiënten met COVID-19 gemeld, waarvan 451 op Aruba, 53 op Sint-Maarten, 22 op Curaçao en 4 op Bonaire.
Figuur 4. Aantal COVID-19-patiënten in Caribisch Nederland, 1 juli- 2 september 2020
Voetnoot 1: Figuur 3 is gebaseerd op datum van eerste ziektedag. In geval deze datum ontbrak of de persoon asymptomatisch was, is de testdatum gebruikt. Van veel recente patiënten op Aruba en Sint-Maarten is de meldingsdatum gebruikt vanwege het ontbreken van aanvullende informatie
Voetnoot 2: Vóór 1 juli zijn er in totaal 213 patiënten gemeld op de eilanden, waarvan de meesten in maart en april
Verspreiding SARS-CoV-2 in Europa en wereldwijd
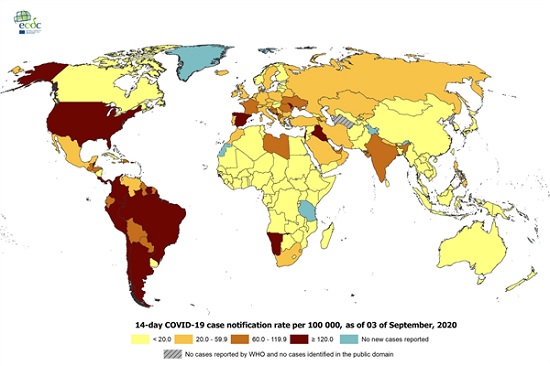
In Europa (EU/EEA en Verenigd Koninkrijk) zijn tot en met 3 september 2.278.310 patiënten gerapporteerd met bevestigde COVID-19. Hiervan zijn 182.183 patiënten overleden. Het aantal wereldwijd gerapporteerde patiënten bedraagt tot en met 3 september 26.059.065 waarvan 863.535 overleden. De hoogste aantallen nieuw bevestigde besmettingen sinds 14 dagen zijn gemeld in India (932.598), de Verenigde Staten (545.810), Brazilië (494.279), Colombia (121.891) en Argentinië (111.769) . Figuur 5 toont het aantal meldingen in de afgelopen 14 dagen per 100.000 inwoners per land. (Bron: ECDC)
Figuur 5. Aantal nieuw gerapporteerde bevestigde COVID-19-patiënten per 100.000 inwoners in de afgelopen 14 dagen, data van 3 september. (Bron: ECDC)
Overige binnenlandse signalen
Voedselgerelateerde uitbraak veroorzaakt door ciguatoxines in vis
Eind mei 2020 kreeg de Nederlandse Voedsel- en Warenautoriteit (NVWA) een melding van een uitbraak die mogelijk was veroorzaakt door ciguatera. Ciguatera is een vergiftiging die wordt veroorzaakt door ciguatoxines (CTX). Dit toxine komt voor in algen in tropische zeeën. Aangezien dit toxine amper wordt afgebroken in dieren, neemt de concentratie van het gif toe naarmate een dier hoger in de voedselketen staat. De belangrijkste symptomen bij mensen zijn maagdarmklachten, hoofdpijn, spierpijn, gevoelsstoornissen en hallucinaties. De uitbraak betrof 5 patiënten die met elkaar vis hadden gegeten en daarna binnen enkele uren ziek werden. Alle patiënten hadden gastro-enteritis en neuropathische symptomen, waaronder koude allodynie (overgevoeligheid voor aanraking en temperatuur). Niemand werd in het ziekenhuis opgenomen. De vis, een red snapper steak (Lutjanus bohar) afkomstig uit India, was bij een toko gekocht. Er lag nog een restant in de vriezer van 1 van de patiënten. De NVWA besloot dat het product als schadelijk moest worden gezien en een recall en publiekswaarschuwing volgde.
Het restant van de vis is door Wageningen Food Safety Research (WFSR) in de neuro-2a bioassay gescreend op mogelijke aanwezigheid van ciguatoxines (CTX). Neuro-2a-cellen zijn neurale cellen die in het laboratorium worden gekweekt en zeer gevoelig en specifiek reageren op de aanwezigheid van neurotoxines, zoals ciguatoxines en brevetoxines (BTX). Uit de laboratoriumanalyses bleek dat in het onderzochte vismonster vermoedelijk CTX zat. Binnen de Europese Unie is er geen limiet en beschrijft de wet enkel dat vis die CTX bevat niet op de markt mag worden gebracht. De US Food and Drug Administration (FDA) hanteert echter een limiet van 0,01 μg Pacific CTX1-equivalenten/kg. Op basis van de response in de neuro-2a-test is het waarschijnlijk dat deze FDA-limiet was overschreden. (Bronnen: NVWA, WFSR, GGD Hart voor Brabant)
Tijgermuggen aangetroffen langs snelwegen
Het Centrum Monitoring Vectoren (CMV) van de NVWA doet onderzoek op risicolocaties, zoals tweedehands bandenbedrijven, bamboe-importbedrijven en luchthavens zoals Schiphol naar de aanwezigheid van exotische muggen. Omdat exotische muggen ook via de weg (vakantieverkeer, vrachtwagens) ons land binnen kunnen komen, worden dit jaar, net zoals eerder in 2010 en 2011, ook parkeerplaatsen gemonitord. Half augustus zijn hierbij op 2 locaties in het zuiden van het land eitjes van tijgermuggen (Aedes albopictus) gevonden. Op de betreffende locaties worden larvenbroedplekken bemonsterd en zo nodig bestreden. Tot nu toe leek de import van tijgermuggen beperkt tot import van eitjes in autobanden en lucky-bambooplanten. Dit is de eerste keer dat door snelwegmonitoring tijgermuggen zijn aangetoond. Dit bewijst dat volwassen tijgermuggen via auto’s en/of vrachtwagens naar Nederland kunnen komen en hier vervolgens hun eitjes kunnen afzetten. (Bronnen: RIVM, CMV NVWA)
Overige buitenlandse signalen
Eerste patiënt met autochtone babesiosis in Engeland
Public Health England (PHE) meldde op 31 juli voor het eerst een patiënt met babesiosis die de ziekte in Groot-Brittannië had opgelopen. De patiënt bleek geïnfecteerd met de parasiet Babesia divergens. De diagnose was gebaseerd op klassieke morfologische oudere patiënt met co-morbiditeit, maar niet bekend immuungecompromitteerd. De patiënt wordt momenteel poliklinisch vervolgd. In Devon in het zuiden van Engeland, waar ook de patiënt woont, heeft PHE teken onderzocht op de parasiet Babesia, maar bij geen enkele teek werd Babesia aangetoond. In Nederland wordt onderzoek gedaan naar het voorkomen van Babesia divergens in teken en wild. Daarbij is het aantal teken dat is gevonden met Babesia laag. Tot nu toe is er nog nooit een melding geweest van iemand die een infectie met Babesia opgelopen had in Nederland. Babesia-infecties verlopen waarschijnlijk bij een groot deel van immuuncompetente patiënten asymptomatisch. Als er klachten zijn dan zijn dat meestal weinig specifieke griepachtige klachten. Eventueel kunnen andere symptomen optreden zoals koorts, rillingen, hoofdpijn, spierpijn, vermoeidheid, hepatosplenomegalie en hemolytische anemie. Er is niet veel bekend over infecties met Babesia divergens. De meeste informatie die bekend is gaat over Babesia microti. Deze parasiet komt in de Verenigde Staten veel voor. Door Babesia microti zouden langdurige subklinische infecties kunnen ontstaan die meestal spontaan herstellen maar ook kunnen aanhouden. Bij mensen zonder milt kan een infectie snel en heftig verlopen; binnen 1-3 weken septische koorts, hemoglobinuri of geelzucht door hemolyse. De mortaliteit wordt geschat rond 40%, vooral door multi-orgaanfalen. Het aantal beschreven infecties met Babesia divergens in Europa is beperkt (<50) en betreft vooral patiënten zonder milt. De incubatie tijd varieert van 1-8 weken en er is geen mens-op-mensoverdracht tenzij door bloedtransfusies. Naast dit in Europa relatief zeldzame ziektebeeld kunnen andere ziekten ontstaan na een tekenbeet, zoals de ziekte van Lyme en tekenencefalitis. (Bronnen: PHE, RIVM, LCI-richtlijn Babesiosis)
Eradicatie van wildtype poliovirus in Afrika
De Afrikaanse regionale certificeringscommissie van de WHO meldde op 25 augustus dat de Afrikaanse WHO-regio vrij is van wildtype poliovirus. In de afgelopen 4 jaar zijn geen nieuwe patiënten met wildtype poliovirus gemeld. In augustus 2016 is in Nigeria voor het laatst bij een patiënt wildtype poliovirus 1 vastgesteld. Van het poliovirus bestaan 3 serotypen: type 1, 2 en 3. Het wildtype poliovirus 1(wpv1) is nu nog actief in Pakistan en Afghanistan. Tot nu zijn in 2020 daar 65 respectievelijk 37 patiënten gemeld. De andere 2 varianten zijn wereldwijd uitgeroeid. Een hoge vaccinatiegraad tegen polio blijft van belang aangezien momenteel in 16 landen binnen de Afrikaanse WHO-regio vaccine-derived poliovirus type 2 circuleert. In populaties met een lage vaccinatiegraad tegen polio kan incidenteel een vaccine-derived poliovirus ontstaan bij gebruik van het oraal levend verzwakt poliovaccin. In Jemen is op basis van 15 patiënten met Acute Flaccid Paralysis (AFP) waarbij vaccine-derived poliovirus type 1 is vastgesteld, momenteel een uitbraak van cVDPV1. (Bron: WHO)
Elfde uitbraak van ebolavirus in de Democratische Republiek Congo
De WHO meldde op 1 juni een nieuwe ebolavirusuitbraak in de provincie Équateur in het noordwesten van de Democratische Republiek Congo (DRC). Dit is de elfde ebolavirusuitbraak in DRC sinds het virus in 1976 in het land werd ontdekt. Aanvullend contactonderzoek is gestart en er is verscherpte surveillance in de regio. De uitbraak breidt zich nog steeds uit. In 11 health zones werden tot 3 september 104 bevestigde en 6 waarschijnlijke patiënten geteld, waarvan 47 (case fatality ratio 43%) zijn overleden. In 8 health zones werden tussen 12 augustus en 1 september 24 bevestigde patiënten gerapporteerd. Onder de patiënten waren 3 gezondheidswerkers. Meer dan 27.492 mensen zijn sinds de start van deze uitbraak gevaccineerd, waaronder hoogrisicocontacten (n= 7.244) en gezondheidswerkers (n= 2.641). In 2018 was in dezelfde regio tussen mei en juli een ebolavirusuitbraak met 54 bevestigde patiënten.
Waarschijnlijk is de uitbraak nu ontstaan door een nieuwe introductie vanuit het dierreservoir. Er is geen directe relatie aangetoond met de tiende uitbraak in het oosten van de DRC (provincies Noord-Kivu, Zuid-Kivu en Ituri) die begon in augustus 2018 en duurde tot juni 2020. In die uitbraak werden 3.470 patiënten vastgesteld in 29 health zones, waarvan 3.317 bevestigde - en 153 waarschijnlijke patiënten. Daarvan overleden 2.287 patiënten (overall case fatality rate 66%). Een derde van de patiënten (1152/3470) overleed toen buiten de ebolabehandelcentra. (Bronnen: WHO (elfde uitbraak), WHO (tiende uitbraak))
Auteur
B. Schimmer, Centrum Infectieziektebestrijding, RIVM, Bilthoven
Correspondentie
Infectieziekten Bulletin, jaargang 31, nummer 1, september 2020
De rol van de microbiota van de bovenste luchtwegen bij luchtweginfecties in kinderen
In de Gouden Eeuw nam de Republiek der Zeven Verenigde Nederlanden wereldwijd een vooraanstaande positie in met betrekking tot het ontdekken van het onbekende. Niet alleen brachten de Nederlanders vreemde landen en nieuwe hemellichamen in kaart, maar ook pionierde Antoni van Leeuwenhoek, met zijn uitvinding van de microscoop, in de ontdekking en exploratie van de microscopische wereld. Met name zijn experimenten met animacules (microben) waren de basis van een nieuwe wetenschap: microbiologie.
Van Leeuwenhoek stierf op 90-jarige leeftijd. Dit was uitzonderlijk omdat mensen in de 17e eeuw over het algemeen niet ouder werden dan 40-50 jaar. Infectieziekten waren de belangrijkste doodsoorzaak, vooral bij kinderen. Door de ontwikkelingen in de geneeskunde en in publieke gezondheidszorg, zoals de introductie van hygiënemaatregelen, vaccinatieprogramma’s en de beschikbaarheid van antibiotica, zijn de sterftecijfers sterk afgenomen.
Acute luchtweginfecties veroorzaken echter nog steeds belangrijke gezondheidsproblemen. Luchtweginfecties zijn wereldwijd de primaire oorzaak van kindersterfte, voornamelijk in lage inkomenslanden. In midden- en hoge- inkomenslanden zorgen luchtweginfecties voor een groot deel van de ziektecijfers. Bovendien zijn bovenste luchtweginfecties, zoals verkoudheden en oorontstekingen, een van de belangrijkste redenen voor het voorschrijven van antibioticaVolgens de zogenaamde Germ Theory of Disease van Louis Pasteur en Robert Koch in de 19e eeuw, wordt een luchtweginfectie veroorzaakt door een enkel ziekmakend micro-organisme, zoals een Streptococcus pneumoniae, Haemophilus influenzae of rhinovirus. Deze microben zitten echter ook zeer vaak in de bovenste luchtwegen van kerngezonde kinderen. Steeds meer komen we erachter dat deze potentieel ziekmakende micro-organismen deel uitmaken van een ecologische gemeenschap met andere bacteriën, virussen en eukaryoten, die ook wel wordt geduid als microbiota.
The role of the upper respiratory tract microbiota in childhood respiratory infections,W.H. ManPromotoren: prof. E.A.M. Sanders, prof. D. BogaertCopromotor: dr. M.A. van HoutenUniversiteit: Universiteit UtrechtISBN: 978 946 323 66 69URL: http://dspace.library.uu.nl/handle/1874/380426
De nasopharyngeale microbiota voorspellen het ziektebeloop van kinderen met een acuut loopoor
We hebben het ecosysteem onderzocht in de bovenste luchtwegen van 94 kinderen die trommelvliesbuisjes hadden. Zij waren acuut ziek geworden door een middenoorontsteking. Daarvoor hebben we de samenstelling van de microbiota in de neus-keelholte (nasopharynx) en in het middenoorvocht dat uit de trommelvliesbuisjes liep, vergeleken. Hieruit bleek dat in het middenoorvocht gemiddeld 26 verschillende bacteriële soorten (ook wel species genoemd) voorkomen. Ook was er sprake van een sterke correlatie met de micro-organismen in de neus-keelholte. Hiermee steunen we de hypothese dat de samenstelling van de microbiota in het middenoor voortkomt uit de microbiota in de neus-keelholte.
Verder was het opvallend dat de micro-organismen in de neus-keel het natuurlijke beloop van de acute middenoorontstekingen konden voorspellen, terwijl dit niet mogelijk was op basis van de samenstelling van de microbiota van het middenoorvocht. Dit impliceert dat de samenstelling van de microbiota in de neus-keelholte niet alleen de bron is voor ziekmakende bacteriën in het middenoor, maar ook bepalend voor de weg naar herstel. Dit werd versterkt door de sterke associatie tussen het voorkomen van Dolosigranulum en Corynebacterium in de nasopharynx en een sneller natuurlijk herstel van de middenoorontsteking. Dolosigranulum en Corynebacterium worden in de literatuur exclusief geassocieerd met gezonde luchtwegen.
Moraxella catarrhalis kan een commensaal zijn in plaats van een ziekteverwekker
Moraxella catarrhalis wordt beschouwd als een van de belangrijkste veroorzakers van middenoorontstekingen. Een interessante bevinding in het onderzoek was dat we in geen enkele analyse een associatie vonden tussen de relatieve aanwezigheid van M. catarrhalis in de neus-keelholte en in het middenoorvocht. De veronderstelling dat M. catarrhalis een onschadelijk micro-organisme (commensaal, is en mogelijk zelfs onderdeel van een ‘beschermend’ microbiota, wordt onderschreven door de consistente associatie van M. catarrhalis met de gezondheid van luchtwegen in alle onderzoeken van deze promotie. Onze resultaten bieden stof tot nadenken en onderschrijven de zorgvuldigheid die nodig is bij eventuele toekomstige vaccinatiestrategieën tegen M. catarrhalis. Hoewel er continu nieuwe vaccinatie-antigenen worden geïdentificeerd, zijn ze nog niet onderzocht in een klinische trial.
Microbiota- en kindkarakteristieken kunnen infecties van de onderste luchtwegen onderscheiden van gezondheid
We hebben een case-controlstudie opgezet naar infecties van de onderste luchtwegen. Hiervoor hebben we tegenover elk ziek kind dat opgenomen was in een ziekenhuis vanwege een infectie van de ondersteluchtwegen (n=154) 2 gezonde kinderen (n=307) geplaatst die waren geselecteerd op basis van leeftijd, geslacht en tijd. Uit deze studie blijkt dat er een sterk verband is tussen de micro-organismen in de neus-keelholte en het ontstaan van infecties van de onderste luchtwegen, gedefinieerd conform de criteria van de Wereldgezondheidsorganisatie (WHO). Virussen waren alomtegenwoordig in de neus-keelholte, waarbij 97.1% van de zieke kinderen en 82.5% van de gezonde kinderen ten minste 1 virus bij zich droeg (p=0·00019). In de zieke kinderen zaten vooral het respiratoir-syncytieelvirus (RSV) en humaan-metapneumovirus. Rhinovirus werd significant vaker aangetoond bij gezonde kinderen. Wat betreft de bacteriële micro-organismen vonden we telkens een sterke associatie tussen kinderen met een infectie van de onderste luchtwegen en de relatieve aanwezigheid van haemophilusspecies, S. pneumoniae en orale species. In de microbiota van gezonde kinderen werden daarentegen potentieel gunstige bacteriën zoals Moraxella, Corynebacterium, Dolosigranulum en Helcococcus aangetroffen.
Het belangrijkste resultaat van de case-controlstudie is dat zieke kinderen op een geheel nieuwe manier onderscheiden kunnen worden van gezonde kinderen door de combinatie van virale, bacteriële en kindgerelateerde gegevens, zoals borstvoeding of een voorgeschiedenis van infecties van de onderste luchtwegen. Het onderscheidende vermogen (ondersteluchtweginfectie versus gezond) van de gecombineerde gegevens was uitstekend (area under the curve = 0.92) en overtrof dat van de niet gecombineerde gegevens. Deze mate van nauwkeurigheid is niet eerder beschreven. Het gegeven dat het in onze studie alleen lukte door de integratie van meer verschillende gegevens, geeft aan dat het ontstaan van infecties van de onderste luchtwegen bij kinderen complex is en van veel factoren afhangt. Hoewel onze werkwijze zeer kunstig lijkt, tonen enkele proof-of-principlestudies aan dat de klinische toepassing van deze mathematische modellen wellicht dichterbij is dan gedacht. Hiermee lijkt de weg gebaand voor een evolutie van de diagnostiek van infecties van de onderste luchtwegen bij kinderen, met hedendaagse moleculaire tools naast de eeuwenoude technieken die uitgevonden zijn door Antoni van Leeuwenhoek (microscoop), Robert Koch (kweekplaten), en Louis Pasteur (anaerobe kweekmethoden).
RSV-profylaxe als zuigeling beïnvloedt luchtwegmicrobiota op de leeftijd van 6 jaar
In een derde studie hebben we onderzoek gedaan naar RSV, een van de belangrijkste veroorzakers van infecties van de ondersteluchtwegens bij kinderen. Hiervoor hebben we de gegevens bestudeerd van een onderzoek onder 429 kinderen die in hun eerste levensjaar ofwel profylaxe tegen RSV kregen met palivizumabvaccinaties, ofwel behandeld werden met een placebo. We vonden dat de palivizumabvaccinaties een beperkt maar evident effect had op de samenstelling van de luchtwegmicrobiota op de leeftijd van 6 jaar. Opvallend was dat in de kinderen die palivizumabvaccinaties hadden gekregen, op 6-jarige leeftijd vooral Haemophilus werd aangetoond en minder Moraxella. Met andere woorden, hun luchtwegmicrobiota hadden microbiële kenmerken die wij en anderen altijd relateerden aan acute middenoorontstekingen en infecties van de onderste luchtwegen. Verder vonden we de positieve associatie tussen de relatieve aanwezigheid van Haemophilus in de neus-keelholte en de reversibiliteit na bronchusverwijding vanwege een longfunctieonderzoek, een van de kenmerken van astma. Het onderzoek naar RSV illustreert hoe een schijnbaar eenvoudige interventie meerdere beoogde maar ook mogelijk onbedoelde gevolgen kan hebben het evenwicht tussen gastheer en de samenstelling van microbiota.
Verlies van microbiële topografie is gerelateerd aan luchtweginfecties
In onze laatste studie hebben we verder ingezoomd op de dynamiek van micro-organismen in de bovenste luchtwegen van zuigelingen. En we hebben 112 kinderen onderzocht die we vanaf hun geboorte tot aan de leeftijd van 6 maanden heel vaak bezochten voor het afnemen van samples.
We vonden een sterke relatie tussen luchtweginfecties en de microbiële topografie van de bovenste luchtwegen (i.e. de dynamiek over de tijd tussen de microbiota in de mondholte en in de neus-keelholte). Het verlies van microbiële topografie was namelijk sterk geassocieerd met de mate van vatbaarheid voor luchtweginfecties. Dit fenomeen werd hoofdzakelijk bepaald door de toevloed van bacteriële soorten vanuit de mondholte naar de neus-keelholte, maar niet vice versa. De aanwezigheid van bacteriën in de neus-keelholte afkomstig uit de mondholte ging vooraf aan de klachten die uiteindelijk ontstonden bij de luchtweginfecties. Deze resultaten leveren sterk bewijs voor de hypothese dat verlies van microbiële topografie een afgeleide is van een luchtwegmicrobiota die uit balans is (ook wel: dysbiose) en gerelateerd is aan vatbaarheid van luchtweginfecties.
Wij zagen in deze studie ook dat verlies van microbiële topografie wordt voorkomen met de relatieve aanwezigheid in de neus-keelholte van vermoedelijk gunstige corynebacterium-, dolosigranulum- en moraxellasoorten. Uit dit promotieonderzoek en uit de literatuur blijkt dat er sterke aanwijzingen zijn dat deze soorten een sleutelrol hebben in de microbiota van de neus-keelholte en lijken ze een poortwachter te zijn van luchtweggezondheid.Herstel van deze gunstige commensalen die verdwenen zijn in de dysbiose tijdens ziekte, lijkt een duidelijke prioriteit. Dit zou kunnen door bijvoorbeeld borstvoeding en vaginale geboortes te blijven stimuleren. Maar ook door het ontwikkelen van een probioticum dat dezelfde gunstige effecten heeft. In dat kader tonen enkele pilotstudies bij muizen en volwassen mensen aan dat de toediening van Corynebacterium als neusspray veilig en effectief is om microbiële dysbiose te voorkomen. Hoewel zo’n behandeling voor kinderen waarschijnlijk nog jaren duurt, geven de eerste successen in pilotstudies ons realistische hoop voor de toekomst.
Slotwoord
Baby’s worden geboren in een wolk van microben. Het opgroeien van een kind verloopt synchroon met de vorming van zijn microbiota en kan worden beschouwd als een verbluffende, ecologische gebeurtenis. Tijdens dit promotietraject hebben we ontdekt dat de microbiota in de neus-keelholte de grens vormt tussen de omgeving en de luchtwegen. De nieuwe kennis die dit promotieonderzoek heeft opgeleverd is veelbelovend voor toekomstige diagnose, behandeling en preventie van luchtweginfecties bij kinderen.
Auteur
W.H. Man, Willem Alexander KinderZiekenhuis, LUMC, Leiden
Correspondentie
W.H. Man@lumc.nl
Infectieziekten Bulletin, jaargang 31, nummer 1, september 2020
Laboratoriumsurveillance van soa: van toegevoegde waarde?
De Centra Seksuele Gezondheid (CSG) en de huisartsenpraktijken zijn de belangrijkste bronnen van informatie voor de surveillance van seksueel overdraagbare aandoeningen (soa) in Nederland. De gegevens van de CSG zijn volledig als het gaat om aangevraagde laboratoriumtesten en diagnoses. Maar omdat het testen van mensen in hoogrisicogroepen wordt geprioriteerd, ontbreekt inzicht in de algemene populatie.
Huisartsen voeren het overgrote deel van de soazorg uit. (2) 7% van de huisartsen in Nederland melden hun gegevens over soa in het registratiesysteem van het Nivel Nederlands Instituut voor Onderzoek van de Gezondheidszorg. (3) Deze gegevens wordt gebruikt voor de soasurveillance.
De gegevens uit de soasurveillance worden jaarlijks gepubliceerd in het rapport Monitor Seksuele Gezondheid. Uit het rapport van 2016 bleek dat van de mensen die zich in 2015 hadden laten testen op soa:
- 47% (95%CI 40%-54%) was getest bij een huisarts;
- 27% (22%-33%) in een CSG;
- 14% (10%-21%) in een ziekenhuis;
- 5% had een zelf(afname)test gebruikt, waarvoor geen surveillance is.
Laboratoriumgegevens worden vooralsnog niet meegenomen in de soasurveillance, met uitzondering van de gegevens over chlamydia en hiv. Die komen uit de database van de virologische weekstaten waarin de meldingen worden geregistreerd van 21 laboratoria. (4) De geschatte dekkingsgraad is 40% van de belangrijkste laboratoria verspreid over Nederland en trends waren representatief voor een aantal geselecteerde ziekteverwekkers. (5) Er is een stijging te zien in het aantal positieve chlamydiatesten, maar zonder informatie over het totaal aantal uitgevoerde testen is het onbekend of deze stijging wordt veroorzaakt door een werkelijke toename van mensen met chlamydia of omdat er meer mensen getest worden. (6)
Onderzoeksvraag
Wat zijn de mogelijkheden om een landelijke laboratoriumsurveillance voor soa op te zetten en wat is de toegevoegde waarde ervan naast de al bestaande surveillancesystemen
Methode
Onderzoeksopzet en werving
In oktober 2018 hebben we een vragenlijst gestuurd naar Nederlandse medisch microbiologische- en huisartsenlaboratoria. We hebben de laboratoria als volgt geselecteerd:
- via google met de zoekwoorden medisch microbiologisch laboratorium, soa laboratorium testen, huisartsenlaboratorium en ziekenhuis medisch microbiologie;
- via de websites van de Nederlandse Vereniging voor Medische Microbiologie (NVMM), de Raad voor Accreditatie (RVA) en de Nederlandse Laboratorium Site;
- uit de virologische weekstaten;
- uit Prenatale Screening Infectieziekten en Erytrocytenimmunisatie (PSIE). (4, 7)
De deelnemende laboratoria kregen geen financiële vergoeding. Het was niet nodig om de toestemming van patiënten te hebben omdat we alleen geaggregeerde gegevens hebben opgevraagd.
Vragenlijst
We hebben de vragenlijst gemaakt en getest samen met 2 artsen-microbiologen en een datamanager. Het eerste deel ging over het totaal aantal soatesten en positieve testresultaten in 2017 voor Nederlandse aanvragers. Het aantal testen dat was uitgevoerd in opdracht van de CSG hebben we uitgesloten omdat ze geregistreerd worden in de database van het Seksueel Overdraagbare Aandoeningen Peilstation (SOAP). Daarnaast hebben we gevraagd naar wie de aanvraag voor de testen had ingediend: huisarts/primaire zorgaanbieder, ziekenhuis, (commerciële) zelftesten of anders. Het tweede deel van de vragenlijst ging over de haalbaarheid van een landelijke laboratoriumsurveillance en de bereidheid om daarvoor laboratoriumgegevens van voorgaande jaren en in de toekomst met het RIVM te delen.
Analyse
We hebben het totale aantal soatesten en positieve testresultaten van de deelnemende laboratoria opgeteld. Omdat laboratoria niet altijd op alle soa testen kunnen deze gegevens per soa verschillen. Het aantal screeningstesten voor syfilis en hiv die waren uitgevoerd voor PSIE zaten aanvankelijk bij het totale aantal. (7) We hebben die vervolgens uitgesloten door bij PSIE het aantal testen en uitslagen op te vragen en af te trekken van ons totaal (syfilis: 89.519 screeningstesten, 88 positieve screeningstesten, 12 positieve laboratoriumuitslagen, hiv: 85.637 screeningstesten, 70 positieve confirmatietesten). (7)Op basis van het aandeel meldingen van hepatitis B door de deelnemende laboratoria, hebben we een inschatting gemaakt van de landelijke soacijfers. Hierbij was de aanname dat het aandeel hepatitis B-testen door laboratoria representatief is voor het aandeel soatesten dat zij doen. Bij 75% van de acute (n=114), chronische (n=1.082) en onbekende duur (n=16) hepatitis B-meldingen in Osiris in 2017, was bekend welk laboratorium de melding had gedaan. Voor ieder laboratorium is een extrapolatiefactorberekend aan de hand van het aandeel hepatitis B-meldingen in Osiris ten opzichte van het totaal aantal hepatitis-B meldingen te berekenen. Het totaal aantal soatesten en positieve soaresultaten is voor elke soa vermenigvuldigd met deze extrapolatiefactor.
Resultaten
We hebben 121 websites van laboratoria gevonden en 64 laboratoria uitgenodigd voor het onderzoek. Hiervan voerden 55 soadiagnostiek uit (figuur 1). Tweeëndertig van de 55 laboratoria (58%) hebben meegedaan aan het onderzoek:
- 27 laboratoria deden diagnostiek voor huisartsen/primaire zorgaanbieders;
- 28 laboratoria voor ziekenhuizen; 23 van de 28 laboratoria waren hierbij gestationeerd in een ziekenhuis;
- 5 laboratoria deden diagnostiek aan de hand van (commerciële) zelfafnametesten;
- 3 laboratoria deden diagnostiek in opdracht van derden;
- 13 laboratoria (41%) deden diagnostiek voor CSG, waarvan 1 laboratorium CSG-aanvragen niet van andere aanvragers kon onderscheiden;
- 28 laboratoria deden diagnostiek voor PSIE;
- 9 laboratoria rapporteerden aan de virologische weekstaten.
Figuur 1. Flow-chart van respons vragenlijst
Soatesten en positieve testresultaten
In tabel 1 staan het aantal soatesten en positieve testresultaten in 2017 weergegeven naar soa en onze schatting van de landelijke cijfers op basis van hepatitis B-meldingen. Zesentwintig laboratoria rapporteerden hun chlamydia- en gonorroetesten en 30 laboratoria hun syfilis- en hivscreeningstesten. Naarmate onze gegevensaanvragen gecompliceerder werden daalde het aantal laboratoria dat de gegevens kon/wilde verstrekken.
Tabel 1. Aantal uitgevoerde testen en positieve testresultaten per soa exclusief testen van centra voor seksuele gezondheid en extrapolatie op basis van aandeel hepatitis B-meldingen, 2017
| Gerapporteerd in vragenlijst | Landelijke extrapolatie op basis van hepatitis B-notificaties (1) | |||||||
| Labs | Totaal testen | Positief | Positief | Factor | Totaal testen | Positief | ||
| n | n | n | % | n | n | |||
| Chlamydia | ||||||||
| Alle lichaamslocaties | 26 | 285,296 | 25,542 | 9,0 | 0,61 | 471,155 | 42,182 | |
| Naar lichaamslocatie | 17 | 0,46 | ||||||
| Urogenitaal | 214,333 | 19,644 | 9,2 | 466,277 | 42,735 | |||
| Extragenitaal | 18,323 | 1,151 | 6,3 | 39,861 | 2,504 | |||
| LGV | ||||||||
| Doorgestuurd naar ander lab | 19 | |||||||
| Testen zelf uitgevoerd | 12 | 2,42 | 207 | 8,6 | ||||
| Vervolgonderzoek na positieve anale Ct: | ||||||||
| Bij alle positieve monsters | 7 (25%) | |||||||
| Alleen bij mannen | 12 (43%) | |||||||
| Alleen op verzoek aanvrager | 9 (32%) | |||||||
| Gonorroe | ||||||||
| Alle lichaamslocaties | 26 | 254,017 | 5,682 | 2,3 | 0,61 | 419,499 | 9,384 | |
| Naar lichaamslocatie | 16 | 0,45 | ||||||
| Urogenitaal | 191,642 | 4,06 | 2,1 | 425,088 | 9,006 | |||
| Extragenitaal | 12,248 | 607 | 5,0 | 27,168 | 1,346 | |||
| Syfilis (2) | ||||||||
| Screeningstest (3) | 30 | 94,32 | 0,64 | 146,666 | ||||
| Screeningstest en positieve screeningstesten | 25 | 73,812 | 4,776 | 3,2 | 0,58 | 127,724 | 8,264 | |
| Positieve VDRL/RPR | 20 | 1,08 | 0,5 | 2,162 | ||||
| Nieuw positieve VDRL/RPR (4) | 7 | 178 | 0,19 | 915 | ||||
| Hiv (2,5) | ||||||||
| Screeningstest (3) | 30 | 132,267 | 0,64 | 205,32 | ||||
| Confirmatietest | 23 | 3,248 | 0,54 | 5,999 | ||||
| Nieuwe diagnoses | 17 | 495 | 0,3 | 1,623 | ||||
- Extrapolatiefactoren berekend door het aantal hepatitis B-meldingen door rapporterende laboratoria in Osiris te delen door het totaal aantal hepatitis B-meldingen. Extrapolatie van LGV-gegevens is niet gerapporteerd vanwege lage totalen.
- Gegevens over screening van zwangere vrouwen zijn uitgesloten (syfilis: 89.519 screeningstesten, 88 positieve screeningstesten (in periode tot en met 30-09-2017), 12 positieve laboratoriumuitslagen (uitgesloten van positieve VDRL/RPR-uitslagen), hiv: 85.637 screeningstesten, 70 positieve confirmatietesten).
- >60% van de laboratoria gebruikt TPHA/TPPA of EIA. De overigen gebruiken CLIA of ECLIA of een combinatie daarvan.
- Nieuw positieve VDRL/RPR-uitslagen: follow-uponderzoek uitgesloten, d.w.z. alleen positieve testresultaten van patiënten van wie geen eerdere positieve VDRL/RPR-uitslagen geregistreerd zijn. Niet ingevuld vanwege tijd (n=4), gegevens werden niet geregistreerd (n=3), of geen reden (n=6).
- Aantal uitgevoerde confirmatietesten per patiënt kan afwijken. Diagnose op basis van laboratoriumuitslag. Nieuwe diagnoses kunnen eerder elders gesteld zijn.
Bereidheid tot delen gegevens
Tweeëntwintig van de 32 laboratoria (69%; 40% van 55 relevante laboratoria) waren bereid om in de toekomst gegevens te delen met het RIVM. Twintig van de 22 laboratoria (63%; 36% van 55 relevante laboratoria) waren ook bereid om historische gegevens te delen met het RIVM. Vijf laboratoria gaven daarbij aan dat dit afhankelijk was van de aanvraag: bijvoorbeeld wel als er alleen gevraagd wordt om chlamydia- en gonorroegegevens, maar niet als de aanvraag te gecompliceerd is of teveel tijd kost.
De reacties van laboratoria die bereid waren om gegevens te delen waren:
- Mits er rekening gehouden wordt met tijd en kosten, louter aantallen;
- Alleen voor epidemiologische gegevens, omdat soadiagnostiek aantrekkelijk is voor aanbieders;
- Bij landelijke dekking, conform de richtlijnen van de Algemene verordening gegevensbescherming (AVG);
- Wanneer dit een gezamenlijke actie wordt van het RIVM en laboratoria en vanuit hier beleid wordt gemaakt ter versterking van seksuele gezondheid.
De laboratoria die hun gegevens niet wilden delen met het RIVM gaven als redenen hiervoor:
- Aan deze gegevens zitten behalve surveillance teveel andere belangen;
- Het is teveel werk om gegevens uit het systeem te halen.
Twee laboratoria stelden voor om aan te sluiten bij de Virologische Weekstaten via een laboratorium dat al meldt aan de Virologische Weekstaten en in ISIS-AR (Infectious Disease Surveillance Information System Antimicrobial Resistance). Twee andere laboratoria stelden voor om de laboratoriumsurveillance vanuit de GGD uit te voeren.
Discussie
Deze eerste poging om op landelijk niveau gegevens over soatesten op te vragen bij laboratoria onderstreept de complexiteit van laboratoriumsurveillance. Hoe uitgebreider de aanvragen, hoe minder laboratoria die beantwoorden: omdat het te veel tijd en moeite kost, omdat de gegevens niet geregistreerd worden of omdat hun systeem de gegevens niet kan exporteren. Een aanvraag die geschikt is voor alle laboratoria vraagt meer inzicht in de informatiesystemen die zij gebruiken.
Om op basis van laboratoriumgegevens inzicht te krijgen in het testgedrag van mensen, moeten we weten wie de diagnostiekaanvragen indienen bij de laboratoria. Alle laboratoria behalve 1 konden de diagnostiekaanvragen van de CSG onderscheiden. Maar voor andere aanvragen was dat ingewikkelder. Het kan voor elk laboratorium per jaar verschillen van wie de aanvragen komen. Om de vragenlijst zo simpel mogelijk te houden hebben we alleen gevraagd om geaggregeerde gegevens. Maar dit beperkt de mogelijkheid om te corrigeren voor dubbeltellingen, bijvoorbeeld bij herhaald testen per episode of testen voor meerdere aanvragers. Om hiervoor te corrigeren zijn uitgebreidere patiëntgegevens nodig. Uit ons onderzoek blijkt echter dat sommige laboratoria alleen geaggregeerde gegevens willen of kunnen aanleveren.
De respons van de deelnemende laboratoria was onvolledig waardoor wij een beperkt inzicht hebben gekregen in het totaal aantal uitgevoerde soatesten en positieve testresultaten. Naast logistieke problemen, zoals gebrek aan tijd, het gebruik van verschillende systemen en vertraging in rapportage bij laboratoria, zijn er laboratoria die geen gegevens willen delen. Een van de redenen daarvoor kan zijn dat soadiagnostiek een hoge omzet heeft is en laboratoria niet hun marktaandeel bekend willen maken aan concurrerende laboratoria.
De precieze dekkingsgraad van de deelnemende laboratoria is lastig te bepalen omdat gegevens ontbreken over de patiëntenpopulatie en omdat sommige laboratoria voor meerdere regio’s testen uitvoeren. De deelnemende laboratoria waren verantwoordelijk voor 66% van de hepatitis B-meldingen in Osiris. Dit suggereert dat zij representatief zijn voor grofweg tweederde van het landelijke totaal. Deze uitkomst zou anders zijn als er 1 laboratorium relatief veel hepatitis B-diagnoses op basis van de CSG-aanvragen zou melden, maar het aandeel van hepatitis B-diagnoses voor de CSG in het totale aantal hepatitis B-meldingen, is klein (<10%). De verspreiding van hepatitis B komt niet precies overeen met die van soa. In onze gegevens was er bij een aantal laboratoria een verschil tussen het aandeel hepatitis B en het aandeel soa (bijvoorbeeld chlamydia) maar we verwachten dat deze verschillen (voor het ene laboratorium te laag, voor het andere te hoog) zich redelijk opheffen in het totaal. Er is geen surveillance van het aantal soatesten uitgevoerd door huisartsen en andere testaanbieders (figuur 2).
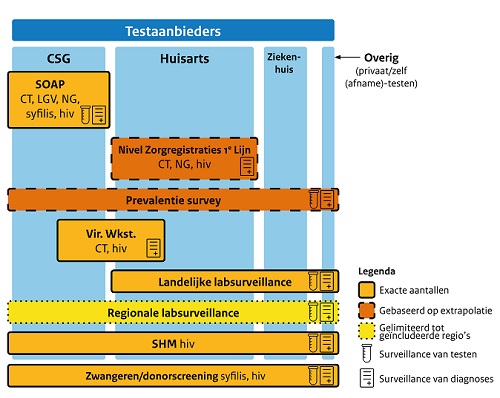
Figuur 2. Huidige surveillance van testen en diagnoses van chlamydia (CT), gonorroe (NG), Lymfogranuloma Venereum (LGV), syfilis en hiv bij verschillende testaanbieders in Nederland. Landelijke labsurveillance: zoals uitgevoerd in deze studie. Regionale labsurveillance: surveillance gebruik makend van data van laboratoria in een bepaalde regio. Nivel: Nederlands Instituut voor Onderzoek van de Gezondheidszorg. Vir.Wkst.: Virologische weekstaten.
Chlamydia en gonorroe
In de vragenlijst zijn 466.277 urogenitale chlamydiatesten geëxtrapoleerd die werden uitgevoerd in 2017. Dit is meer dan de geëxtrapoleerde 307.397 soagerelateerde episodes in de Nivel Zorgregistraties Eerste lijn in 2017. (3) Het aantal geëxtrapoleerde positieve chlamydia- en gonorroetesten in de vragenlijst (respectievelijk 42.182 en 9.384) is wel vergelijkbaar met het geschatte aantal diagnoses in Nivel Zorgregistraties Eerste lijn in 2017 (chlamydia: 39.786, gonorroe: 9.558). Dit geeft aan dat deze schatting redelijk accuraat is en dat het aantal chlamydia- en gonorroediagnoses door medisch specialisten gering is. In 2017 zijn door 21 laboratoria 26.950 chlamydiadiagnoses gerapporteerd in de virologische weekstaten, maar hierbij zijn de diagnoses door de CSG ook meegerekend. Daardoor zijn de aantallen niet vergelijkbaar met die van ons onderzoek.
In een eerder onderzoek werden op basis van laboratoriumgegevens uit 5 regio’s, trends vergeleken in het aantal testen voor urogenitale chlamydia aangevraagd door CSG en huisartsen. (8) Het gemiddelde vindpercentage van urogenitale chlamydia bij huisartsen was daarbij hetzelfde als in ons onderzoek (9,2%). We konden de totalen voor Noord-Nederland uit ons onderzoek vergelijken met die uit het eerdere onderzoek omdat de rapporterende laboratoria hetzelfde waren. Uit het eerdere onderzoek bleek dat in 2016 in Noord-Nederland 23.905 urogenitale chlamydiatesten waren aangevraagd door huisartsen. In ons onderzoek waren dit 30.475 aanvragen door huisartsen, ziekenhuizen en overige. Dit betekent dat ongeveer 22% van alle testen (6.570; waarvan 3,2% positief) werden aangevraagd door ziekenhuizen en overige. Dit komt ongeveer overeen met de gegevens uit de Monitor Seksuele Gezondheid. (9)
Lymfogranuloma venereum
Er werden 270 LGV-diagnoses gerapporteerd die we niet geëxtrapoleerd hebben vanwege het lage aantal. In SOAP werden in 2017 271 LGV-diagnoses geregistreerd. (10) Dit suggereert dat minimaal 50% van de LGV-diagnoses buiten de CSG worden gesteld. Dit percentage is waarschijnlijk hoger door het beperkte aantal responderende laboratoria in ons onderzoek. Een belangrijke kanttekening hierbij is dat LGV-testen door 19/32 deelnemende laboratoria niet zelf waren uitgevoerd maar waren doorgestuurd naar een ander laboratorium. Bij die laboratoria is meestal niet bekend wie de test heeft doorgestuurd waardoor dubbeltelling testen mogelijk is. Een derde van de laboratoria testte alleen op verzoek op LGV, wat kan leiden tot gemiste infecties.
Syfilis
Testen voor infectieuze syfilis en -diagnoses bij de CSG worden volledig in SOAP geregistreerd (n=1.228 diagnoses in 2017), maar de gegevens van de andere aanvragers zijn niet beschikbaar (Figuur 2). Het is moeilijk om het aantal nieuwe syfilisdiagnoses vast te stellen aan de hand van laboratoriumgegevens. Dit komt omdat de diagnose wordt gebaseerd op de resultaten van een combinatie van testen in een bepaald tijdsinterval, gecombineerd met klinisch onderzoek. (11) Nieuwe syfilisinfecties zijn niet identificeerbaar omdat de patiënten vaak niet langdurig herkenbaar zijn in het systeem. Daarnaast kunnen de VDRL/RPR-testen (venereal disease research laboratory test/ rapid plasma reagin test) die de effectiviteit van de behandeling aantonen, niet altijd onderscheiden worden van VDRL/RPR-testen die worden uitgevoerd om een nieuwe infectie vast te stellen. Om het totale aantal diagnoses van infectieuze syfilus buiten de CSG vast te stellen, zou een meldplicht voor infectieuze syfilis een optie zijn.
Hiv
De gegevens van de Stichting HIV (SHM) monitoring geven een compleet overzicht, inclusief uitgebreide epidemiologische gegevens, van nieuw gediagnosticeerde patiënten die in zorg zijn (Figuur 2). (12) Uitbraken kunnen vroegtijdig opgespoord worden met de nationale realtimegegevens van de CSG in combinatie met lokale alerts. (10) Dit is belangrijk voor clustermanagement omdat de gegevens van de SHM gepaard gaan met rapportagevertraging. Aanvullend geven de Virologische Weekstaten een wekelijkse melding van het aantal nieuwe infecties. In 2017 werden 734 hivinfecties gemeld in de virologische weekstaten en 749 nieuwe hivdiagnoses geregistreerd bij de SHM. In ons onderzoek waren dit 1.623 diagnoses hetgeen wijst op dubbeltellingen van laboratoriumgegevens. (4, 12) Op grond van ons onderzoek lijkt laboratoriumsurveillance voor hiv geen aanvullende waarde te hebben. Wel zouden ter evaluatie van beleid of interventies, de laboratoria het totaal aantal testen kunnen aanleveren als uitkomstmaat om huisartsen te stimuleren om op hiv te testen.
Zelf(afname)testen
Uit een eerdere schatting bleek dat bij 10-15% van de soatesten een zelf(afname)test gebruikt werd. (13) Uit het rapport Monitor Seksuele Gezondheid 2016 blijkt dat 4,3% (95%CI 2.8%-6.5%) van de mensen die zich in 2015 getest had, een zelfafnametest had gebruikt (uitslag via laboratorium). (9) Zelfafnametesten worden geregistreerd in het laboratoriuminformatiesysteem. Niet alle laboratoria kunnen gemakkelijk uit hun laboratoriuminformatiesysteem halen van welke testaanbieder de test afkomstig is omdat dit niet wordt geregistreerd. Daarnaast biedt een aantal CSG ook zelfafnametesten aan die geregistreerd worden in de CSG-database. Als het aantal personen dat zelfafnametesten gebruikt toeneemt, zal laboratoriumsurveillance nodig worden. Uit de Monitor blijkt ook dat slechts 0,9% (95%CI 0,4%-2,1%) van de mensen ooit zelftesten (directe uitslag) had gebruikt. (9) Omdat deze testresultaten niet uit een laboratorium komen is surveillance niet mogelijk. Vanwege het lage aantal, het ontmoedigen van gebruik en verscherpte Europese wetgeving in 2022 met betrekking tot kwaliteitseisen verwachten we dat surveillance niet nodig is.
Dit onderzoek heeft niet geleid tot een landelijk overzicht van soatesten en positieve testresultaten. Als de laboratoria hiervoor jaarlijks zouden worden benaderd zal de respons misschien hoger worden. 2 laboratoria suggereerden om bij ISIS-AR aan te sluiten. ISIS-AR registreert antibioticaresistentie bij 46 laboratoria. Maar omdat alleen positieve uitslagen worden geregistreerd is ISIS-AR in zijn huidige vorm niet toereikend voor soasurveillance. Het is een optie om voor chlamydia noemergegevens toe te voegen aan de Virologische Weekstaten. Uit een evaluatie van de Virologische Weekstaten blijkt dat ongeveer de helft van de laboratoria al noemergegevens meldt, maar dat voor stelselmatig melden een aanpassing in het meldingssysteem nodig is. (5) Omdat het complex is om de laboratoriumsurveillance landelijk dekkend te krijgen, kunnen we de surveillance ook op regionaal niveau uitvoeren. Regionale laboratoriumsurveillance wordt al uitgevoerd in Amsterdam, Rotterdam, Twente (14), Flevoland (15), Noord-Nederland (16) en Limburg (17,18).
Conclusie
Wij hebben onderzoek gedaan naar de mogelijkheid van een landelijke laboratoriumsurveillance van soa en de toegevoegde waarde ervan. Onze conclusie is dat de huidige laboratoriuminformatiesystemen betekenisvolle gegevens bevatten naast de andere surveillancebronnen die we hebben, maar dat de extra investeringen die laboratoria zouden moeten doen voor een landelijke laboratoriumsurveillance, te groot zijn. Dit onderzoek zal in zijn huidige vorm niet worden herhaald, wel zoekt het RIVM naar andere mogelijkheden voor een laboratoriumsurveillance voor meerdere infectieziekten.
Tot slot willen wij de deelnemende laboratoria graag hartelijk danken voor hun medewerking aan deze vragenlijst en hun bijdrage aan soasurveillance. We bedanken Martijn van Rooijen (GGD Amsterdam) voor het testen van de vragenlijst en Alewijn Ott (Certe, Groningen) voor het testen van de vragenlijst en de suggesties voor het verbeteren van het manuscript. We bedanken Kim Vos (RIVM) en Frithjofna Abbink (RIVM) van PSIE en Maartje Visser (RIVM) voor het aanleveren van Osirisgegevens. Ook bedanken we de medewerkers van ISIS-AR en de laboratoria van de virologische weekstaten.
Auteurs
I. Slurink (1), A. van Dam (2), J. Heijne (1), J. van Bergen (1,3,4), B. van Benthem (1)
- Centrum Infectieziektebestrijding, RIVM, Bilthoven
- Afdeling Infectieziekten, Streeklaboratorium, GGD Amsterdam, Amsterdam.
- Afdeling Huisartsgeneeskunde, AMC-UvA, Amsterdam.
- Soa Aids Nederland, Amsterdam.
Correspondentie
Literatuur
- Rijksinstituut voor Volksgezondheid en Milieu (RIVM). Nationaal Actieplan soa, hiv en seksuele gezondheid 2017-2022. 2018.
- Slurink IAL, van Aar F, Op de Coul ELM, Heijne JCM, van Wees DA, Hoenderboom BM, et al. Sexually transmitted infections in the Netherlands in 2018. Bilthoven: Centre for Infectious Disease Control - National Institute for Publich Health and the Environment (RIVM); 2018.
- Boersma-van Dam E, Weesie Y, Hek K, Davids R, Winckers M, Korteweg L, et al. Zorg door de huisarts. Nivel Zorgregistraties eerste lijn: Jaarcijfers 2017 en trendcijfers 2011-2017.: Nivel, Postbus 1568, 3500 BN UTRECHT; 2018.
- www.rivm.nl/virologische-weekstaten.
- Van Dijk M, Mooij S, Duijster J, Pijnacker R, Vossen A, Hahné S. Evaluatie van de virologische weekstaten. Infectieziekten Bulletin, jaargan 30, nummer 3, maart 2019. 2019.
- Dimech W, Lim MS, Van Gemert C, Guy R, Boyle D, Donovan B, et al. Analysis of laboratory testing results collected in an enhanced chlamydia surveillance system in Australia, 2008-2010. BMC Infectious Diseases. 2014;14:325.
- Draaiboek Prenatale screening en infectieziekten en erytrocytenimmunisatie. Versie 6.0, april 2018. Rijksinstituut voor Volksgezondheid en Milieu (RIVM). https://draaiboekpsie.nl/.
- Slurink IAL, Groen K, Gotz HM, Meima A, Kroone M, Hogewoning AA, et al. GPs and sexual health centres contribution to STI consultations in five Dutch regions using laboratory data of Chlamydia trachomatis testing. Int J STD AIDS, Submitted for publication.
- Heijne JCM, Van Aar F, Meijer S, De Graaf H, Benthem BHB. Placing sexually transmitted infection surveillance data in perspective by using national probability sample surveys. Submitted for publication. 2019.
- Visser M, van Aar F, Op de Coul ELM, Slurink IAL, van Wees DA, Hoenderboom BM, et al. Sexually transmitted infections in the Netherlands in 2017. Bilthoven: Centre for Infectious Disease Control - National Institute for Publich Health and the Environment (RIVM); 2018.
- Richtlijn Syfilis. Vastgesteld LOI en goedgekeurd Gezondheidsraad: april 2004. Rijksinstituut voor Volksgezondheid en Milieu (RIVM). lci.rivm.nl/richtlijnen/syfilis.
- van Sighem AI, Boender TS, Wit FWNM, Smit C, Matser A, Reiss P. Monitoring Report 2018. Human Immunodeficiency Virus (HIV) Infection in the Netherlands. Amsterdam: Stichting HIV Monitoring, 2018. Available online at www.hiv-monitoring.nl.
- Rijksinstituut voor Volksgezondheid en Milieu (RIVM) en Soa Aids Nederland. Evaluatie van het aanbod van online-aanbieders van soa-zelftesten in Nederland. 2016. Verkrijgbaar via www.rivm.nl/bibliotheek/rapporten/2016-0143.pdf. 2016. Contract No.: 2016-0143.
- Kampman CJG, Koedijk FHD, Hondelink IC, Geeraedts F. Chlamydiatesten in Twente; naar de huisarts of GGD? [In Dutch]. Infectieziekten Bulletin. 2016;27(3):99-102.
- van de Weijden C. Integrale soa surveillance in Almere. 2016.
- 16. Koldenhof A. Seksueel overdraagbare aandoeningen in Noord-Nederland van 2010-2014: Een retrospectieve database studie. Groningen: Rijksuniversiteit Groningen.; 2016.
- den Heijer CD, van Liere GA, Hoebe CJ, van Bergen JE, Cals JW, Stals FS, et al. Who tests whom? A comprehensive overview of Chlamydia trachomatis test practices in a Dutch region among different STI care providers for urogenital, anorectal and oropharyngeal sites in young people: a cross-sectional study. Sexually transmitted infections. 2016;92(3):211-7.
- den Heijer CDJ, Hoebe C, van Liere G, van Bergen J, Cals JWL, Stals FS, et al. A comprehensive overview of urogenital, anorectal and oropharyngeal Neisseria gonorrhoeae testing and diagnoses among different STI care providers: a cross-sectional study. BMC Infectious Diseases. 2017;17(1):290.
Infectieziekten Bulletin, jaargang 31, nummer 1, september 2020
Meldingsplicht voor carbapenemaseproducerende Enterobacteriaceae
Het doel van de bestrijding en surveillance van bijzonder resistente micro-organismen (BRMO) is om verspreiding ervan in Nederlandse zorginstellingen zoveel mogelijk te beperken, door tijdig vaststellen van infectie of dragerschap met BRMO en het instellen van (aanvullende) hygiëne en infectiepreventie maatregelen. De toenmalig minister van Volksgezondheid, Welzijn en Sport (VWS) heeft in haar kamerbrief van 24 juni 2015 over de aanpak van antibioticaresistentie het volgende doel gesteld: (1)
'Vermijdbare schade aan en sterfte van patiënten door infecties door resistente bacteriën moet zo veel mogelijk voorkomen worden. Daartoe moet de verdere ontwikkeling en verspreiding van (multi-)resistentie zo veel mogelijk worden beheerst, zodat ook in de toekomst effectieve behandeling van infecties met antibiotica mogelijk blijft'.
Het zwaartepunt van de aanpak van antibioticaresistentie die in 2015 door de minister is uitgezet, ligt op verbetering van de beheersing van antibioticaresistentie in de gehele zorgketen. Door multidisciplinaire samenwerking binnen regionale zorgnetwerken, en intensivering van de surveillance van BRMO. (2) CPE vormen een belangrijke dreiging voor de volksgezondheid omdat de behandelmogelijkheden van infecties veroorzaakt door deze groep bijzonder resistente bacteriën, beperkt zijn. Daarom wordt in Nederland vol ingezet op de bestrijding van CPE.
In 2016 is voorgesteld de taxonomie van de Enterobacteriaceae te wijzigen. Enterobacteriaceae vormen een familie binnen de orde Enterobacterales. (3) Sommige bacteriespecies die eerder onder de Enterobacteriaceae gerekend werden, zijn nu opgenomen in andere families binnen de orde Enterobacterales. Bekende genera zoals Klebsiella en Escherichia vallen nog steeds binnen de Enterobacteriaceae, maar bijvoorbeeld Serratia en Proteus vallen nu in 2 andere families binnen de orde Enterobacterales. Omdat bij de invoering van de meldingsplicht nog de naam Enterobacteriaceae is gebruikt, gebruiken we in dit artikel ook deze naam, maar hiermee wordt Enterobacterales bedoeld, conform de nieuwe taxonomie.
Carbapenemresistentie
Het laatste decennium werd wereldwijd een sterke opkomst van carbapenemaseproducerende Enterobacteriaceae gezien. (4) Carbapenemases zijn enzymen die bijna alle bèta-lactam-antibiotica kunnen afbreken (penicillines, cefalosporines en carbapenems). De meest voorkomende carbapenemases zijn KPC, NDM, OXA-48, VIM en IMP. Carbapenemases kunnen met name worden geproduceerd door Gram-negatieve bacteriën zoals Klebsiella spp., E. coli, Enterobacter spp, Pseudomonas spp, en Acinetobacter spp. Bij Pseudomonas en Acinetobacter liggen de carbapenemasecoderende genen meestal op een chromosoom, bij de Enterobacteriaceae (waaronder Klebsiella en E. coli) liggen deze genen meestal op een plasmide. Als carbapenamasecoderende genen op het plasmide ligt, is horizontale overdracht binnen en tussen bacteriespecies mogelijk. Omdat in dit geval zowel de bacteriestam als het plasmide zich kan verspreiden, is het epidemisch potentieel van carbapenemresistentie vergroot. Bij overdracht van een plasmide naar een klinisch of epidemiologisch succesvolle stam kan ook de pathogeniciteit en verspreidingskans van CPE veranderen. (5) Daarnaast liggen op deze plasmiden vaak andere resistentiegenen, waardoor er ook resistentie kan zijn tegen andere antibioticaklassen. Hierdoor zijn de behandelingsmogelijkheden van met CPE geïnfecteerde patiënten soms zeer beperkt. Daarnaast kunnen de huidig beschikbare alternatieve middelen ernstige bijwerkingen geven, en is er ook al resistentie tegen deze alternatieven beschreven.
Klinisch probleem in Nederland is beperkt
In Nederland is het aantal CPE dat wordt gezien beperkt, maar neemt geleidelijk toe. Deze prevalentie laat een licht stijgende trend zien over de afgelopen 5 jaar (van 0,02% in 2014 tot 0,05% in 2018 in E. coli en van 0,25% tot 0,52% in K. pneumoniae). (6) Via Type-Ned worden gekweekte isolaten, verdacht van carbapenemaseproductie, ingestuurd naar het RIVM in het kader van de nationale CPE-surveillance en getypeerd. In de Type-Ned-database worden algemene gegevens over het isolaat verzameld: afnamedatum, inzendend medisch microbiologisch laboratorium (MML), materiaal waaruit gekweekt werd, type inzender. Daarnaast ook beperkte persoonsgegevens van de persoon waarbij de CPE gevonden werd: geslacht, leeftijd, cijfers van de postcode. Het RIVM rapporteert de resultaten van de typering van de isolaten in Type-Ned. Verder werden ook epidemiologische gegevens verzameld: de reden voor de kweek, locatie van de kweekafname (bijvoorbeeld ziekenhuis, intensive care, verpleeghuis/verzorgingshuis), woonsituatie van de persoon, was er sprake van kolonisatie/infectie en risicofactoren voor CPE-kolonisatie/infectie (zoals een recente ziekenhuisopname in het buitenland). Per 1 juli 2019 is de verzameling van de epidemiologische gegevens in Type-Ned komen te vervallen vanwege de invoering van de meldingsplicht voor CPE en sindsdien worden deze gegevens over de patiënt door GGD-en verzameld via de meldingsplicht en ingevoerd in OSIRIS. In 2017 werden in het kader van deze nationale CPE-surveillance de isolaten van 201 personen naar het RIVM ingestuurd door 49 MML’s, in 2018 voor 266 personen door 52 MML’s. Trends over de tijd zijn lastig te duiden vanwege (lokale) veranderingen in testbeleid en niet volledige inzending van isolaten. Door de meldplicht lijkt het erop dat de inzending naar Type-Ned redelijk compleet is, van nagenoeg alle gemelde personen is (tenminste) een isolaat ingestuurd. Het omgekeerde is echter ook het geval, dat er isolaten ingestuurd worden waarvan geen melding beschikbaar is. De meldingsplicht verloopt dus nog niet optimaal.
OXA-48 en NDM waren de meest prevalente carbapenemases. In 2018 was 71% van de CPE-isolaten van de landelijke surveillance afkomstig van personen bij wie gerichte screening op CPE was uitgevoerd vanwege een verdenking of verhoogd risico op dragerschap. Bij de rest betrof dit een diagnostische kweek. Verblijf in een buitenlands ziekenhuis werd als belangrijkste risicofactor geïdentificeerd (58%), terwijl bij 31% geen risicofactor bekend was.Ondanks het feit dat CPE slechts in een beperkt aantal Zuid-Europese landen een belangrijk klinisch probleem is, neemt het aantal uitbraken in Europa de laatste jaren toe en vindt er in meerdere landen interregionale verspreiding plaats. (7)De prevalentie van CPE-dragerschap onder de algemene bevolking in Nederland is nog laag. Daarom wordt in ziekenhuizen op dit moment alleen bij personen met klassieke risicofactoren gescreend voor CPE-dragerschap, zoals recente opname in een buitenlands ziekenhuis. Als verspreiding van CPE buiten gezondheidszorginstellingen op grotere schaal voorkomt, zal dat uiteindelijk leiden tot een hogere prevalentie van CPE-dragerschap in de bevolking. Hiermee zal ook het risico op introductie van CPE in ziekenhuizen via personen zonder klassieke risicofactoren toenemen.
Uitbraken in Nederlandse zorginstellingen
In Nederland worden sinds de grote uitbraak van OXA-48 K. pneumoniae in het Maasstad Ziekenhuis in 2011 vaker uitbraken van CPE gezien; in 2013 tot en met 2018 werden per jaar 1-4 uitbraken aan het Signaleringsoverleg Ziekenhuisinfecties / Antimicrobiële Resistentie (SO-ZI/AMR) gemeld. De meeste uitbraken deden zich voor in ziekenhuizen. Ze werden snel onder controle gebracht, waardoor verspreiding beperkt bleef tot binnen de instelling. Enkele recente uitbraken laten echter zien dat verspreiding tussen instellingen en interregionale verspreiding in Nederland ook voorkomt.
In 2013 was een uitbraak van CPE op een revalidatieafdeling van een verpleeghuis. De besmettingsbron was een patiënt die na repatriëring uit Griekenland door een Nederlands ziekenhuis was overgenomen voor revalidatie. Ondanks dat bij overname CPE-dragerschap van de indexpatiënt bekend was, werden 4 patiënten op de revalidatieafdeling besmet. (8) Deze uitbraak werd bij toeval ontdekt toen 1 van deze 4 patiënten tijdens een korte opname in het ziekenhuis op BRMO werd gescreend.
In 2017 werd op basis van genotypering van CPE-isolaten die in het kader van de nationale CPE-surveillance waren ingestuurd, een klonale verspreiding van een identieke NDM-1 positieve K. pneumoniae naar meerdere regio’s geconstateerd. Het was waarschijnlijk begonnen met een ziekenhuisuitbraak waarbij 26 besmettingen werden geconstateerd. Geen van de patiënten had een positieve reisanamnese en, behoudens 2 patiënten die samen op een ziekenhuiskamer hadden gelegen, kon er geen gemeenschappelijke bron of epidemiologische link worden aangetoond. Deze casus liet zien dat CPE zich in Nederland onopgemerkt kunnen verspreiden, waarschijnlijk via asymptomatische dragers. (9) Daarnaast benadrukt deze casus het belang van landelijke typering van CPE om verspreidingspatronen en clustering te kunnen volgen.
Een meldingsplicht voor CPE
Om de bestrijding van CPE in de gehele zorgketen te borgen heeft de minister van VWS besloten om CPE meldingsplichtig te maken in categorie C van de Wet publieke gezondheid. De GGD heeft daarbij een coördinerende rol bij de bron- en contactopsporing en bestrijding van CPE, als er sprake is van verspreiding buiten of tussen zorginstellingen. De meldingsplicht is gepubliceerd in het Staatsblad van het Koninkrijk der Nederlanden van 20 mei 2019 en is per 1 juli 2019 ingegaan.
CPE is de eerste BRMO waar voor zowel dragerschap als infectie een meldingsplicht is ingesteld. Het instellen van een meldingsplicht voor een ziekteverwekker die slechts in een minderheid van de gevallen negatieve consequenties heeft voor de gezondheid van de drager is nieuw, maar in lijn met de doelen van de meldingsplicht. Omdat asymptomatisch dragerschap een essentiële schakel in de verspreiding van CPE is en er maatregelen bestaan om verdere verspreiding te voorkomen, is gekozen om behalve infectie ook dragerschap van CPE meldingsplichtig te maken. (10) Hierin is een parallel te trekken met andere meldingsplichtige infectieziekten waarbij de publieke gezondheidsmaatregelen, primair gericht op het voorkomen van verspreiding naar kwetsbare groepen, op de voorgrond staat.
Een belangrijke overweging bij het invoeren van de meldingsplicht voor alle personen, ongeacht de omgeving waarin de persoon zich bevindt, is de recent ingezette verschuiving van zorg van intramuraal naar extramuraal. Hierbij worden ziekenhuisopnamen steeds korter en blijven (oudere) mensen steeds langer thuis wonen. Hierdoor wordt meer (technischere) zorg gegeven in de thuissituatie of geconcentreerd in bijvoorbeeld woon-zorgcomplexen (voormalige verzorgingshuizen). Vaak zijn bij deze vorm van zorg verschillende hulpverleners betrokken en staat de medisch specialist wat meer op afstand. Hierdoor is een goede coördinatie van de preventieve maatregelen noodzakelijk, in het bijzonder als in een dergelijke situatie iemand een CPE bij zich draagt. De uitbraak van CPE in een verzorgingshuis in 2017, waar partijen zochten naar hoe de multidisciplinaire benadering vorm te geven, laat zien dat een regierol voor de GGD wenselijk is. (11)
Doel meldingsplicht CPE
Door de bestaande surveillance hebben we een beeld van het vóórkomen van CPE in Nederland. Clusters in zorginstellingen worden gemeld bij het SO-ZI/AMR. Echter, dit geldt niet voor het melden en inzenden van gegevens over (individuele) casuïstiek en CPE-stammen die een aanwijzing kunnen zijn voor lokale, regionale of landelijke verspreiding van CPE. Deze informatie is noodzakelijk om een eventuele gemeenschappelijke bron of transmissieroute te vinden en te beoordelen of maatregelen zijn genomen of mogelijk nieuwe maatregelen wenselijk zijn om verdere verspreiding te voorkomen.
Om te voorkomen dat CPE zich in zorginstellingen verspreiden is het van belang om in alle gevallen strikte hygiënemaatregelen toe te passen, contactonderzoek uit te voeren om na te gaan of er sprake is van verspreiding en om de mogelijke bron te achterhalen. Ziekenhuizen en verpleeghuizen zijn hier over het algemeen goed op toegerust. Echter, omdat verspreiding verder kan gaan dan een enkele zorginstelling, bijvoorbeeld bij overplaatsing van een CPE-drager naar een andere instelling of woon-zorgcomplex, is het ook belangrijk dat er tussen de zorgverleners een goede overdracht is van informatie over het dragerschap zodat in de gehele zorgketen adequate maatregelen genomen kunnen worden.
Een meldingsplicht in categorie C verplicht de melder tot het delen van persoonsgegevens met de GGD, zodat de GGD contact op kan nemen met de behandelaar en/of de CPE-positieve persoon. Dit biedt de GGD de mogelijkheid om te inventariseren welke maatregelen genomen zijn om verspreiding te voorkomen. De GGD kan hierbij in situaties buiten ziekenhuizen en (traditionele) zorginstellingen een coördinerende rol vervullen. Omdat CPE niet veel voorkomt in de openbare bevolking in Nederland hebben veel zorgverleners buiten het ziekenhuis nog weinig of geen ervaring met CPE. De GGD kan in deze situaties informatie en voorlichting geven aan zowel de patiënt/drager, als aan de zorgverlener of zorgverlenende instelling. De GGD zal een en ander vanzelfsprekend doen in overleg met betrokken professionals uit de verschillende domeinen en rekeninghouden met de verantwoordelijkheid van zorginstellingen.
Uitvoering en verantwoordelijkheden
Bij een onverwachte detectie van CPE zullen maatregelen genomen worden om verspreiding te voorkomen. Afhankelijk van de situatie (ziekenhuis, instelling, thuissituatie) is contactonderzoek van medepatiënten of bewoners gewenst om aan te tonen of verspreiding heeft plaatsgevonden. Ook is het van belang na te gaan hoe de persoon besmet is geraakt met de CPE; dat gebeurt door de medische voorgeschiedenis, reishistorie en eventuele andere risicofactoren voor besmetting, zoals invasieve diagnostiek of ingrepen, volledig in kaart te brengen. Zorginstellingen hebben een eigen verantwoordelijkheid en toenemend ervaring in de CPE-bestrijding, maar in de openbare gezondheidszorg, zoals kleine woonvoorzieningen voor ouderen, de thuiszorg en de huisartsenzorg is er nog ruimte voor verbetering. Daar is kennis over CPE en de bestrijding soms nog onvoldoende aanwezig of geborgd en kan de GGD een coördinerende rol vervullen.
De uitvoering en verantwoordelijkheid van bronopsporing en contactonderzoek zijn afhankelijk van de volgende omstandigheden:
In een ziekenhuis of verpleeghuis waar een specialist (ouderengeneeskunde) de hoofdbehandelaar is
- De instelling heeft de regie en is verantwoordelijk voor het bron- en contactonderzoek;
- De GGD kan op verzoek adviseren en/of zitting nemen in een uitbraakmanagementteam. Dit kan o.a. van belang zijn als patiënten met zorgbehoefte worden ontslagen naar huis en/of overgeplaatst naar een andere zorginstelling.
In zorginstellingen waar de huisarts van de cliënt de hoofdbehandelaar is
- De instelling is zelf verantwoordelijk voor bron- en contactonderzoek;
- De GGD neemt zitting in een lokaal uitbraakmanagementteam. In overleg met de instelling kan de GGD een regie en/of coördinerende rol vervullen.
Buiten zorginstellingen
- Contactonderzoek kan geïndiceerd zijn in situaties waarbij een CPE-positieve patiënt/cliënt zorg ontvangt via thuiszorg of in een kleinschalige woonvorm/zorgvorm (die buiten de WIP-richtlijn valt) en/of een dagopvang bezoekt waar ook andere kwetsbare mensen verblijven;
- De GGD is samen met de zorg verlenende partij verantwoordelijk voor eventueel uit te voeren bron- en contactonderzoek. De GGD heeft de regie;
- GGD formeert een lokaal uitbraakmanagementteam in geval van een uitbraak;
- Indien een CPE-positieve patiënt/cliënt in het jaar voorafgaand aan de melding opgenomen is geweest in een Nederlandse zorginstelling, informeert de GGD na akkoord van de patiënt de afdeling infectiepreventie van de betreffende zorginstelling.
In de richtlijn BRMO, in het bijzonder CPE, van de Landelijke Coördinatie Infectieziektebestrijding (LCI) wordt duidelijk beschreven wat er van de GGD wordt verwacht en welke maatregelen geadviseerd kunnen worden.
Al langer bestaat nationale surveillance van CPE, waarbij van carbapenemase-activiteit verdachte isolaten via Type-Ned CPE naar het RIVM gestuurd worden en daar gekarakteriseerd. Het RIVM confirmeert het species, de MIC voor meropenem en bepaalt of de isolaten het enzym carbapenemase vormen en welk gen hiervoor verantwoordelijk is. Alle carbapenemaseproducerende isolaten worden vervolgens geanalyseerd met whole genome sequencing om de aanwezige resistentiegenen te identificeren en om de genetische verwantschap tussen de isolaten te kunnen vaststellen. Genetisch sterk verwante isolaten worden geclassificeerd als behorende tot een genetisch cluster. Isolaten in een genetisch cluster behoren mogelijk tot dezelfde stam en daarmee is er een indicatie voor mogelijke transmissie. Het RIVM rapporteert de resultaten van de karakterisering via Type-Ned terug naar het inzendende laboratorium. Bij aanwijzingen voor multi-institutionele verheffingen in TypeNed zullen alle betrokken laboratoria en GGD’en op de hoogte worden gesteld. In TypeNed wordt dit aangegeven door het nummer dat de verschillende clusters krijgen te vermelden. Bij aanwijzingen voor grote clusters zullen ook meer partijen geïnformeerd worden, zoals SO-ZI/AMR. Om de gemelde gevallen aan de typeerresultaten te kunnen koppelen, is het van belang dat het Type-Ned-nummer door het MML wordt doorgegeven aan de GGD. (12)
Conclusie
Een meldingsplicht maakt het mogelijk dat GGD’en een actieve, wettelijk geregelde rol in de bestrijding van CPE hebben. Meldingsplicht borgt het systematisch en gestructureerd verzamelen van gegevens om een zo volledig mogelijk beeld over het voorkomen te krijgen. Een meldingsplicht ondersteunt brononderzoek en maatregelen rondom een casus in de hele zorgketen, met name buiten ziekenhuizen en verpleeghuizen.
Auteurs
P. Bijkerk (1), S.G. Feenstra (1), D.W. Notermans (1), L.M. Schouls (1), C.C.H. Wielders (1), T. Leenstra (2)
- Centrum Infectieziektebestrijding, RIVM, Bilthoven
- GGD Amsterdam
Correspondentie
Literatuur
- www.rijksoverheid.nl/documenten/kamerstukken/2015/06/24/kamerbrief-over-aanpak-antibioticaresistentie
- www.rijksoverheid.nl/documenten/kamerstukken/2016/07/07/kamerbrief-over-voortgang-aanpak-antibioticaresistentie
- Adeolu, M., Alnajar, S., Naushad, S. and Gupta, R. S. 2016. Genome-based phylogeny and taxonomy of the 'Enterobacteriales': proposal for Enterobacterales ord. nov. divided into the families Enterobacteriaceae, Erwiniaceae fam. nov., Pectobacteriaceae fam. nov., Yersiniaceae fam. nov., Hafniaceae fam. nov., Morganellaceae fam. nov., and Budviciaceae fam. nov. Int. J. Syst. Evol. Microbiol., 66, 5575-5599.
- Tängdén T, Giske CG. Global dissemination of extensively drug-resistant carbapenemase-producing Enterobacteriaceae: clinical perspectives on detection, treatment and infection control. J Intern Med. 2015 May;277(5):501-12. doi: 10.1111/joim.12342. Epub 2015 Jan 27. Review. PubMed PMID: 25556628.
- Woodford N, Turton JF, Livermore DM. Multiresistant Gram-negative bacteria: the role of high-risk clones in the dissemination of antibiotic resistance. FEMS Microbiol Rev. 2011 Sep;35(5):736-55. doi: 10.1111/j.1574-6976.2011.00268.x. Epub 2011 Mar 1. Review. PubMed PMID: 21303394.
- www.rivm.nl/documenten/nethmap-2019
- www.ecdc.europa.eu/sites/portal/files/documents/EARS-Net-report-2017-update-jan-2019.pdf
- Weterings V, Zhou K, Rossen JW, van Stenis D, Thewessen E, Kluytmans J, Veenemans J. An outbreak of colistin-resistant Klebsiella pneumoniae carbapenemase-producing Klebsiella pneumoniae in the Netherlands (July to December 2013), with inter-institutional spread. Eur J Clin Microbiol Infect Dis. 2015 Aug;34(8):1647-55.
- Leenstra T, Bosch T, Vlek AL, Bonten MJM, van der Lubben IM, de Greeff SC. Carbapenemase-producerende enterobacteriën in Nederland – onopgemerkte verspreiding naar verschillende regio’s. Ned Tijdschr Geneeskd. 2017;161:D1585.
- zoek.officielebekendmakingen.nl/stb-2019-184.html
- Bosch T, Lutgens SPM, Hermans MHA, Wever PC, Schneeberger PM, Renders NHM, Leenders ACAP, Kluytmans JAJW, Schoffelen A, Notermans D, Witteveen S, Bathoorn E, Schouls LM. 2017. Outbreak of NDM-1-producing Klebsiella pneumoniae in a Dutch hospital, with interspecies transfer of the resistance plasmid and unexpected occurrence in unrelated health care centers. J Clin Microbiol 55:2380–2390. doi.org/10.1128/JCM.00535-17
- van der Zwaluw K, Witteveen S, Wielders L, van Santen M, Landman F, de Haan A, Schouls LM, Bosch T; Dutch CPE surveillance Study Group. Molecular characteristics of carbapenemase-producing Enterobacterales in the Netherlands; results of the 2014-2018 national laboratory surveillance. Clin Microbiol Infect. 2020. pii: S1198-743X(20)30052-5.
Infectieziekten Bulletin, jaargang 31, nummer 1, september 2020
Gezondheidsklachten door waterrecreatie in de zomers van 2017, 2018 en 2019
Gezondheidsklachten kunnen ontstaan door blootstelling aan microbiologisch verontreinigd zwemwater. Het zwemwater kan bijvoorbeeld verontreinigd raken door feces van mens of dier, of gedeeltelijk of ongezuiverd afvalwater. Ook kunnen micro-organismen die tot de natuurlijke aquatische flora behoren, zoals blauwalgen, bij verhoogde watertemperatuur of nutriëntenconcentraties uitgroeien tot hoeveelheden die schadelijk zijn voor de gezondheid van de mens. Gezondheidsklachten als gevolg van zwemmen in microbiologisch verontreinigd water zijn veelal mild en zelflimiterend, hoewel ernstigere aandoeningen ook mogelijk zijn.
In Osiris kunnen incidenten van aan zwemwater gerelateerde gezondheidsklachten worden doorgegeven in de categorieën maag-darmklachten, huidklachten, oogklachten, oorklachten, en incidenten van overige klachten. Incidenten van huidklachten, zoals zwemmersjeuk, worden doorgaans het meest gemeld. Tevens is gebleken dat er in warme zomers meer incidenten worden doorgegeven. (1-3) Het is de verwachting dat zomers de komende decennia warmer gaan worden als gevolg van klimaatverandering, en het lijkt dus mogelijk dat de aan zwemwater gerelateerde ziektelast ook zal toenemen. Hoewel hierover met de huidige datareeks nog geen harde uitspraken gedaan kunnen worden, wordt dit met toekomstige gegevens wellicht wel mogelijk. Het is daarom van belang dat de zwemwaterenquête jaarlijks wordt uitgezet en dat gebruikers deze consistent invullen.
Methode
Enquête
De zwemwaterenquête is een vragenlijst in het online registratiesysteem Osiris waarmee gebruikers doorlopend gegevens kunnen doorgeven over aan zwemwater gerelateerde incidenten van gezondheidsklachten. Ook kunnen zij doorgeven dat er in een bepaald jaar geen meldingen van incidenten zijn ontvangen. Deze vragenlijst is eerder beschreven (2, 3) en is gedurende de periode 2017-2019 niet aangepast.Alle gebruikers worden jaarlijks benaderd voor het invullen van deze enquête. Een aantal provincies heeft deze taak uitbesteed aan waterschappen en omgevingsdiensten. Hoewel er bij een incident normaal gesproken wordt uitgegaan van minimaal 2 patiënten, zijn voor dit overzicht ook individuele gevallen meegenomen. Niet elke melding telt echter als een apart incident. Meldingen van overeenkomstige klachten met betrekking tot 1 zwemlocatie die binnen 1 week van elkaar zijn gedaan, zijn geclusterd en als 1 incident aangemerkt. Negen incidenten zijn uitgesloten omdat ze niet met waterkwaliteit te maken hadden: 1 melding van iemand die was verdronken en 8 meldingen van huidincidenten door de eikenprocessierups. De meldingen waren niet altijd volledig; met name in 2018 ontbraken gegevens over het betrokken aantal patiënten en het type zwemlocatie waarop een melding betrekking had. Deze meldingen zijn voor het overzicht wel meegenomen, maar er wordt vanwege het ontbreken van patiëntgegevens gesproken over een minimaal aantal patiënten.
Relatie met zomerweer
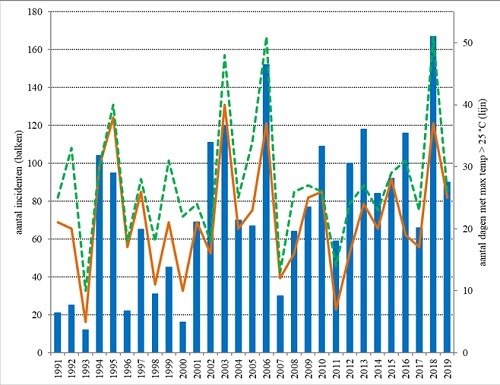
Uit eerdere analyse van langjarige gegevens blijkt dat het weer tijdens het zwemseizoen van invloed is op het aantal gemelde incidenten, met meer meldingen in jaren met een warmer zwemseizoen. Deze eerdere analyse is hier uitgebreid met de nieuwe enquêtegegevens en data over het aantal zomerse dagen (met een maximumtemperatuur van > 25 °C) per zomer en zwemseizoen, voor de periode 2017 – 2019. Data over het aantal zomerse dagen waren beschikbaar via de maandoverzichten van het Koninklijk Nederlands Meteorologisch Instituut (KNMI; www.knmi.nl/nederland-nu/klimatologie/maand-en-seizoensoverzichten/). De correlatie (Pearson) tussen het aantal zomerse dagen in het zwemseizoen en het aantal gemelde incidenten is getest met een significantieniveau van 95%.
Resultaten
Respons
De zwemwaterenquête is over de periode 2017-2019 gemiddeld door 49% van de gebruikers ingevuld. In 2017 was de respons met ongeveer 43% het laagst, en in 2019 met ongeveer 54% het hoogst. Met gemiddeld 56% was de respons van de provincies hoger dan van de GGD’en (45%).
Oppervlaktewater
Alle 323 incidenten in oppervlaktewater voor de periode 2017-2019 (tabel 1) hadden betrekking op zwemmen in binnenwater (zoet oppervlaktewater). Ten minste 14% van de incidenten deed zich voor op een niet-officiële zwemlocatie. Een officiële zwemlocatie is een door de provincie aangewezen plek voor zwemmen in oppervlaktewater, waar de waterkwaliteit regelmatig wordt gecontroleerd. Een niet-officiële zwemlocatie is niet aangewezen en de waterkwaliteit wordt niet gecontroleerd.Bij de 323 incidenten in de periode 2017-2019 waren ten minste 1093 patiënten betrokken. Hiervan was in 1011 gevallen aangegeven of het om een kind ging of een volwassene. Binnen deze groep waren, net als in voorgaande jaren, de meeste patiënten kinderen (64%).De verdeling van het type klachten vertoonde een normaal beeld, met het grootste aandeel huidklachten (65%), gevolgd door maag-darmklachten (19%), en andere klachten (8,7%) (tabel 2). Bij andere klachten ging het vaak om hoofdpijn of koorts, en in sommige gevallen waren de klachten onbekend. In de categorie ‘overige klachten’ viel in 2017 ook 1 melding van leptospirose en 1 melding van de ziekte van Weil. Leptospirose is een infectieziekte die door bacteriën uit het geslacht Leptospira wordt veroorzaakt. De bacteriën (leptospiren) worden via de urine van ratten of runderen verspreid. De ziekte van Weil is een ernstige vorm van leptospirose. In 2018 is ook 1 keer melding gemaakt van leptospirose, en 1 keer van spierpijn. In 2019 zijn 3 meldingen van de ziekte van Weil gedaan. Behalve de combinatie maag-darm- en huidklachten treden er vaker meerdere typen klachten tegelijk op. Deze incidenten zijn niet in aparte categorieën meegenomen en ook niet dubbel geteld in het overzicht van het aantal incidenten; deze incidenten zijn op basis van de eerst genoemde klacht geclassificeerd (tabel 2). Oor- en oogklachten werden beide 5 keer in combinatie gemeld, luchtwegklachten 1 keer, en andere klachten 19 keer.
Tabel 1. Overzicht van alle meldingen en het uiteindelijke aantal incidenten en betrokken patiënten voor de periode 2017 – 2019. Het aantal niet meegenomen meldingen is de som van het aantal niet-incidenten, dubbele en geclusterde meldingen, en de meldingen die niet aan waterkwaliteit gerelateerd waren
| Totaal aantal meldingen | Niet meegenomen | Totaal aantal incidenten | Totaal aantal patiënten | ||||||
Geen inciden- ten | Dubbele melding- en | Geclusterde meldingen | Niet door water- kwaliteit | Totaal niet meege- nomen | |||||
| 2017 | 88 | 4 | 3 | 13 | 2 | 22 | 66 | 224 | |
| 2018 | 222 | 1 | 1 | 47 | 6 | 55 | 167 | 551 | |
| 2019 | 127 | 5 | 11 | 20 | 1* | 37 | 90 | 317 | |
| Totaal | 437 | 10 | 15 | 80 | 9 | 114 | 323 | 1093 | |
* In 4 gevallen is melding gemaakt van eikenprocessierups op de zwemlocatie, maar dit is niet met onderzoek aan de klachten gelinkt.
Tabel 2. Overzicht van alle incidenten in de periode 2017 – 2019, opgesplitst naar het type klacht een het type zwemlocatie (officieel en niet officieel)
| Klachten | 2017 | 2018 | 2019 | Totaal (% van totaal) | ||||
| officieel | niet officieel | officieel | niet officieel | onbekend | officieel | niet officieel | ||
| maag-darm | 5 | 4 | 26 | 3 | 2 | 16 | 6 | 62(19) |
| huid | 43 | 5 | 82 | 5 | 19 | 51 | 4 | 209(65) |
| maag-darm en huid | 6 | 0 | 9 | 1 | 1 | 1 | 1 | 19(5,9) |
| oren | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 1 (<1) |
| ogen | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 1 (<1) |
| luchtwegen | 0 | 0 | 1 | 0 | 0 | 1 | 0 | 2 (<1) |
| anders | 1 | 2 | 6 | 8 | 1 | 4 | 6 | 28(8,7) |
| onbekend | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 1 (<1 |
| totaal | 55 | 11 | 127 | 17 | 23 | 73 | 17 | 323 |
In de periode 2017-2019 hebben zich 15 incidenten voorgedaan met meer dan 10 patiënten (tabel 3). Dit waren 9 incidenten van huidklachten, 5 incidenten van maag-darm klachten (in 2 gevallen gecombineerd met oorklachten, in 1 geval met huidklachten, en in 1 geval met andere klachten), en 1 incident waarbij de klachten niet bekend waren. Vervolgonderzoek heeft uitgewezen dat norovirus ten minste 2 van de maag-darmincidenten heeft veroorzaakt.
Tabel 3 Overzicht incidenten met meer dan 10 patiënten
| Jaar | Klachten | Aantal patiënten | Oorzaak | Officiële locatie |
| 2017 | Huid | 31 | Onbekend | ja |
| 2017 | Huid | 15 | Zwemmersjeuk | nee |
| 2017 | Huid | 11 | Onbekend | ja |
| 2018 | Maag-darm, huid | 20 (schatting) | Onbekend, bemonsterd op fecale indicatoren | ja |
| 2018 | Huid | 12 | Zwemmersjeuk | ja |
| 2018 | Maag-darm | 80 (schatting) | Norovirus | ja |
| 2018 | Anders | 40 (schatting) | Onbekend | nee |
| 2018 | Huid | Tenminste 24 | Onbekend, mogelijk zwemmersjeuk* | ja |
| 2018 | Huid | Tenminste 11 | Onbekend, mogelijk zwemmersjeuk* | ja |
| 2018 | Huid | Tenminste 16 | Onbekend, mogelijk zwemmersjeuk* | ja |
| 2019 | Huid | 14 | Zwemmersjeuk | ja |
| 2019 | Huid | 20 | Onbekend, mogelijk eikenprocessierups maar niet bevestigd | ja |
| 2019 | Maag-darm, oor, anders | 30 | Norovirus | nee |
| 2019 | Maag-darm | 11 | Onbekend, normoverschrijding blauwalg aangetoond | ja |
| 2019 | Maag-darm | 12 | Onbekend | nee |
* Door de meldende instantie aangemerkt als zwemmersjeuk maar geen vervolgonderzoek uitgevoerd (of geen resultaten doorgegeven)
Bij zeker 69 incidenten is vervolgonderzoek uitgevoerd (of is aangegeven dat dit zou gaan gebeuren). In sommige gevallen zijn er naar aanleiding van een incident verschillende onderzoeken gedaan. Voor een deel van de meldingen uit 2018 was niet duidelijk aangegeven of en welk type vervolgonderzoek er was uitgevoerd. Deze incidenten zijn bij de bespreking van vervolgonderzoeken om deze reden niet meegenomen.
Meer dan de helft van de verrichte vervolgonderzoeken (n = 46) is gedaan naar aanleiding van huidincidenten of gecombineerde maag-darm- en huidincidenten. In 22 gevallen betrof het onderzoek naar de aanwezigheid van de veroorzaker van zwemmersjeuk. Cercariën van Trichobilharzia, die zwemmersjeuk veroorzaken, zijn in ten minste 11 gevallen aangetoond. In 4 andere gevallen zijn slakken gevonden maar is niet gecontroleerd op cercariën. In 2 gevallen is zwemmersjeuk op basis van symptomen door een arts vastgesteld. Er is 12 keer onderzoek gedaan naar blauwalg volgens het blauwalgenprotocol. Er is 1 normoverschrijding van blauwalg geconstateerd, en dit heeft geleid tot een waarschuwing.Maag-darmincidenten waren aanleiding voor ten minste 19 vervolgonderzoeken. Na verschillende maag-darmincidenten zijn meerdere onderzoeken uitgevoerd. Bij de 2 beschreven norovirusuitbraken zijn alle microbiologische waterkwaliteitsparameters getest, en is bovendien patiëntmateriaal geanalyseerd. Dit heeft er in deze gevallen toe geleid dat norovirus als oorzaak is bevestigd, waarna er zwemverboden zijn ingesteld. Er is bij deze incidenten van maag-darmklachten 1 normoverschrijdingen van blauwalg geconstateerd, en een normoverschrijding van E. coli. In beide gevallen leidde dit tot een waarschuwing. De overige onderzoeken (n = 4) zijn uitgevoerd naar aanleiding van andere klachten. Na 1 incident is een watermonster getest en positief bevonden op Vibrio cholerae non-O1/O139.
Relatie met zomerweer
Net als in voorgaande jaren lijkt het aantal gemelde incidenten ook voor de periode 2017 – 2019 beïnvloed te worden door het zomerweer (figuur 1). De correlatiecoëfficiënt (Pearson) tussen het aantal zomerse dagen (in De Bilt) en het aantal gemelde incidenten voor de periode 1991 – 2019 is r ≈ 0.7 (n = 29; p < 0.001). Voor de afgelopen 3 jaar was de correlatie r ≈ 0.99 (n = 3; p < 0.001) al betreft het hier een kortere dataserie. Over het algemeen neemt bij een hoger aantal zomerse dagen het aantal gemelde incidenten toe.Van de afgelopen 3 jaar had de zomer van 2017 het geringste aantal warme dagen en het laagste aantal incidenten. De zomer van 2018 was uitzonderlijk warm en droog, in het aantal zomerse dagen gelijk aan de zomer van 2006 (4), en er was sprake van een recordaantal meldingen. Ook in mei en september van 2018 waren er veel zomerse dagen. De zomer van 2019 was opnieuw erg warm en vrij droog, met 2 hittegolven en recordtemperaturen in het hele land. Data over wanneer contact met water had plaats gevonden, wanneer de eerste klachten optraden, en wanneer een melding was binnengekomen, zijn niet consistent doorgegeven en soms tegenstrijdig (bijvoorbeeld meldingen gedaan vóór de aangegeven datum van de eerste klacht). Dit maakte het lastig om de incidenten per maand op te splitsen. Een inschatting op basis van de doorgegeven data laat echter wel zien dat voor alle 3 de jaren de maanden met de meeste klachten tevens de warmste maanden waren. In 2017 (n ≈ 30) en 2019 (n ≈ 60) was dit juni, en in 2018 juli (n ≈ 80). Ondanks veel zomerse dagen, bleef het aantal incidenten in mei en september van 2018 vrij laag (totaal n ≈ 20). Een mogelijke oorzaak hiervan is dat deze maanden buiten de zomervakantieperiode vallen.
Figuur 1. Aantal incidenten en aantal zomerse dagen per jaar voor de periode 1991-2019. Het aantal incidenten wordt weergegeven met de zwarte balken. De gestippelde lijn geeft het aantal zomerse dagen in het badseizoen (mei – september) weer, de vaste lijn het aantal zomerse dagen in de zomer (juni, juli, en augustus)
Zwembaden
Het aantal meldingen met betrekking tot zwemmen in een zwembad (totaal 10; 2 in 2017, 2 in 2018, en 6 in 2019) was net als in de voorgaande jaren laag. De 2 incidenten in 2017 waren niet gerelateerd aan de zwemwaterkwaliteit. Voor 2018 is melding gemaakt van 2 incidenten van een combinatie van klachten; oog-, oor-, en luchtwegklachten, en maagdarm- en luchtwegklachten met koorts. In beide gevallen is er geen vervolgonderzoek gedaan en zijn er geen maatregelen getroffen.In 2019 waren er 2 incidenten van huidklachten, 1 incident van gecombineerde klachten (huid, oog, oor, luchtwegen), en 3 incidenten van andere klachten. Naar aanleiding van de 2 huidincidenten is nader onderzoek uitgevoerd. In 1 geval werd folliculitis door Pseudomonas aeruginosa vermoed, maar bemonstering leverde een negatief resultaat op.
Discussie
De resultaten van de zwemwaterenquête laten voor de periode 2017 – 2019 een normaal beeld zien, met vooral veel huidincidenten, gevolgd door maagdarmincidenten. Ook het hoge aandeel meldingen met betrekking tot kinderen (64%) blijft onveranderd. Het totaal aantal klachten en betrokken personen was, ondanks de lagere respons (49% in 2017 – 2019), wel hoger dan in de vorige analyseperiode (2014 – 2016, respons 97%); dit kwam vooral door het grote aantal meldingen in 2018.
Op basis van een langjarige analyse kunnen we concluderen dat er een significante correlatie bestaat tussen het aantal zomerse dagen in het zwemseizoen en het aantal gemelde incidenten. Dit is vooral met het oog op klimaatverandering een belangrijk verband om uit te lichten. Het gemiddeld aantal zomerse dagen per jaar is de afgelopen decennia gestegen (5). Ten opzichte van de periode 1901-1930 is dit aantal in de periode 1981- 2010 met ongeveer 9 dagen toegenomen. Als deze trend zich volgens de verwachting voortzet kan de ziektelast van aan zwemwater gerelateerde incidenten stijgen. Mensen zullen met warmer weer vaker gaan recreëren in water, en dit kan op zijn beurt de druk op de waterkwaliteit verhogen. Ook kan klimaatverandering de microbiologische waterkwaliteit beïnvloeden (6, 7). Het voorkomen van cercariën wordt sterk beïnvloed door watertemperatuur, met hogere cercariënemissies bij hogere watertemperaturen (tot ~25°C) (8). Hogere watertemperaturen en veranderende neerslagpatronen kunnen ook van invloed zijn op de aanwezigheid en groei van bepaalde micro-organismen zoals Vibrio. (9, 10) Met de beschikbare data is niet te zeggen in welke mate de verschillende effecten van klimaatverandering (op recreatiegedrag en waterkwaliteit) een rol spelen in de geobserveerde correlatie.
Het aantal meldingen met betrekking tot zwemmen in een zwembad was net als in vorige jaren gering. Het is onduidelijk of er daadwerkelijk weinig incidenten gerelateerd aan de microbiologische waterkwaliteit van zwembaden plaatsvinden, of dat het voor respondenten niet helder is dat deze ook via de zwemwaterenquête doorgegeven kunnen worden. Voor toekomstige enquêtes is het van belang dat dit beter wordt aangegeven.
De zwemwaterenquête heeft sinds haar eerste jaar een aantal veranderingen ondergaan, zoals de overgang van papier naar online in 2012. De respons over de jaren heen is om verschillende redenen ook niet constant. Over de afgelopen 3 jaar was de gemiddelde respons veel lager dan de voorgaande jaren. Dit kan veroorzaakt zijn doordat er in deze periode na de eerste uitvraag slechts 1 keer een herinnering is uitgestuurd, terwijl in de jaren daarvoor veel aandacht aan de opvolging is besteed. Hoewel het aantal meldingen voor deze periode wellicht vertekend (i.e. te laag) vertekend is, blijft ook het verband met zomers weer zichtbaar. Ofschoon de respons voor trendanalyses geen 100% hoeft te zijn, is het toch belangrijk dat de respons de komende jaren weer hoger wordt. Dit borgt de representativiteit van de verzamelde gegevens, en maakt het mogelijk dat bijvoorbeeld langjarige analyses in de toekomst meer in het kader van klimaatverandering uitgevoerd kunnen blijven worden. Door de resultaten van de zwemwaterenquête in dit bredere kader te plaatsen, ontstaan mogelijk ook belangrijke praktische inzichten voor beheerders van zwemwater, bijvoorbeeld met betrekking tot klimaatadaptatie. Voor het verhogen van de respons is een consistente opvolging belangrijk, evenals het benadrukken van het belang van het invullen van de zwemwaterenquête. De lage respons is besproken tijdens het Landelijk Zwemwater Overleg (LZO). Hierin zijn alle partijen vertegenwoordigd die in Nederland te maken hebben met zwemwaterkwaliteit. Het LZO wordt geleid door het ministerie van Infrastructuur en Milieu. Hier is afgesproken om de zwemwaterenquête onder de aandacht te brengen bij de GGD Kenniskring bijeenkomst en het Deskundigen Beraad Zwemwater (DBZ) van de provincies. Daarnaast moet bij de uitvraag per mail aan het begin en einde van het zwemseizoen het belang van de enquête worden benadrukt, ook als men geen incidenten heeft te melden.
Conclusie
De zwemwaterenquête levert belangrijke inzichten op over de gezondheidsrisico’s gerelateerd aan zwemwaterkwaliteit. Het beeld van aan zwemwater gerelateerde klachten en het aantal incidenten in 2017-2019 verschilt niet opvallend van voorgaande jaren. Het aantal gemelde incidenten in zwembaden bleef gering. De relatie met het weer tijdens het zwemseizoen lijkt ook voor de afgelopen 3 jaar stand te houden; tijdens zomers met meer zomerse dagen worden meer incidenten gemeld. Het is belangrijk om uit te lichten dat de respons de afgelopen jaren relatief laag was, en dat de volledigheid van de doorgegeven antwoorden soms tekort schoot. In dit opzicht blijft een consistente opvolging van belang. Vooral voor de toekomst, in het kader van klimaatverandering waardoor warmere zomers vaker kunnen gaan voorkomen, is het gewenst dat mogelijke trends in het aantal incidenten gesignaleerd en gekoppeld kunnen worden aan het veranderende klimaat.
Auteurs
J. Limaheluw, A.M. de Roda Husman, F.M. Schets, Centrum Infectieziektebestrijding, RIVM, Bilthoven
Correspondentie
Literatuur
- Schets FM, De Roda Husman AM, Havelaar AH. Disease outbreaks associated with untreated recreational water use. Epidemiol Infect. 2011;139(7):1114-25.
- Schets FM, de Roda Husman AM. Recreatiewatergerelateerde gezondheidsklachten in de zomers van 2012 en 2013. Infectieziekten Bulletin. 2014:168-72.
- Schets FM, de Roda Husman AM. Gezondheidsklachten door recreatiewater in de zomers van 2014, 2015 en 2016. Infectieziekten Bulletin. 2017:188-94.
- Schets FM, de Roda Husman AM. Gezondheidsklachten gerelateerd aan recreatie in oppervlaktewater, zomer 2006. Infectieziekten Bulletin. 2008;19(1):32-5.
- KNMI. Toename zomers dagen sterker dan afname koele dagen 2017. www.knmi.nl/over-het-knmi/nieuws/toename-zomerse-dagen-sterker-dan-afname-koele-dagen
- Sterk A. The effects of climate change on the risk of infection by water-transmitted pathogens. Utrecht, The Netherlands: Utrecht University; 2016.
- Hofstra N. Quantifying the impact of climate change on enteric waterborne pathogen concentrations in surface water. Current Opinion in Environmental Sustainability. 2011;3(6):471-9.
- Poulin R. Global warming and temperature-mediated increases in cercarial emergence in trematode parasites. Parasitology. 2006;132(Pt 1):143-51.
- Sterk A, Schets FM, de Roda Husman AM, de Nijs T, Schijven JF. Effect of Climate Change on the Concentration and Associated Risks of Vibrio Spp. in Dutch Recreational Waters. Risk Analysis. 2015;35(9):1717-29.
- Watts N, Amann M, Arnell N, Ayeb-Karlsson S, Belesova K, Boykoff M, et al. The 2019 report of The Lancet Countdown on health and climate change: ensuring that the health of a child born today is not defined by a changing climate. The Lancet. 2019;394(10211):1836-78.
Zwemmen in oppervlaktewater in tijden van corona – een impressie van ervaringen en waarnemingen van waterbeheerders
Protocol voor verantwoord zwemmen
Zwemlocaties, recreatieplassen en andere oppervlaktewateren waar wordt gerecreëerd waren deze zomer, ondanks de coronapandemie, niet gesloten. Er waren (en zijn) geen aanwijzingen dat zwemwater een rol speelt bij de overdracht van het nieuwe coronavirus, SARS-CoV-2. Overdracht door druppels, geproduceerd bij hoesten en niezen, en direct contact tussen mensen is de belangrijkste transmissieroute. De maatregelen die de overheid instelde waren gericht op het voorkomen van verspreiding van SARS-Cov-2 door het contact tussen mensen te beperken.In verband met de geldende maatregelen en de adviezen van het RIVM was het nodig om voor plekken waar gezwommen en gerecreëerd wordt goede afspraken te maken om ongewenste situaties te voorkomen. Daarom is het Protocol verantwoord zwemmen en recreëren in en aan oppervlaktewater opgesteld. Dit protocol richt zich op de aangewezen (officiële) zwemlocaties. De versie van dit protocol die begin mei van kracht werd, had als uitgangsboodschap: ‘Blijf zoveel mogelijk thuis, kom alleen naar het strand om kort te recreëren’. Het protocol beschreef voor alle belanghebbenden, van houders en eigenaren, tot gemeenten, recreanten, toezichthouders, en leveranciers en ondernemers, de richtlijnen waaraan zij zich dienden te houden.De hoofdregels waren:
- Houd je aan de hygiëneregels van het RIVM en blijf thuis bij klachten
- Houd te allen tijde 1,5 m afstand en vorm geen groepen
- Sanitaire voorzieningen zijn gesloten
- Speeltoestellen worden niet geplaatst of zijn afgesloten
Om de hoofdregels ook op de zwemlocaties duidelijk te maken zijn posters (zie hieronder) ontwikkeld die op de zwemlocaties opgehangen werden.Per 1 juni werden de maatregelen versoepeld en werd een tweede versie van het protocol van kracht. De boodschap werd nu: ‘Vermijd drukte, geef elkaar de ruimte’. De belangrijkste wijziging was daarnaast dat sanitaire voorzieningen geleidelijk weer open mochten.
Ervaringen van waterbeheerders
De ervaringen met bovengenoemd protocol zijn geïnventariseerd in het Landelijk Zwemwater Overleg (LZO). In het LZO zijn alle partijen die in Nederland te maken hebben met zwemwaterkwaliteit vertegenwoordigd. Het LZO zorgt ervoor dat Nederland voldoet aan de eisen uit de Europese Zwemwaterrichtlijn (2006/7/EC) en houdt zicht op alle ontwikkelingen die verband houden met zwemmen in oppervlaktewater. Het LZO staat onder voorzitterschap van het ministerie van Infrastructuur en Waterstaat. Het protocol is door veel bij zwemlocaties betrokken partijen, zoals waterschappen, provincies, omgevingsdiensten, recreatieschappen en de reddingsbrigade, als zeer nuttig ervaren. Men gebruikte het protocol onder andere om gesprekken met gemeenten en veiligheidsregio’s mee aan te gaan.
Over het algemeen is er op stranden en zwemlocaties voldoende ruimte om 1,5 m afstand te kunnen houden. Op knelpunten zoals doorgangen, strandopgangen en toilet- of kioskgebouwen vroeg dit extra aandacht. Incidenteel zijn op ligweides cirkels in het gras gemaakt om bezoekers te wijzen op de noodzaak om afstand te houden. Veel waterbeheerders hebben extra borden laten maken (zie foto), extra regels opgesteld voor bijvoorbeeld het maximale aantal mensen bij de toiletten, of eenrichtingsverkeer ingesteld voor voetgangers op zwemlocaties. Ook werd met name in het voorjaar veel aandacht aan handhaving besteed: handhavers waren nadrukkelijk op de zwemlocaties aanwezig om bezoekers op de geldende regels te wijzen.
Omdat veel voorzieningen als gevolg van de intelligente lockdown in het voorjaar nog gesloten waren en er een lange periode van uitzonderlijk mooi weer was, bleken stranden voor veel mensen een goede plek om te vertoeven. Dit leidde tot zeer grote drukte op diverse locaties en daardoor tot sluiting van stranden en zwemlocaties omdat de 1,5 m afstand niet gewaarborgd kon worden. Verschillende zwemlocaties hadden te maken met de bij grote drukte horende problemen, zoals overmatig zwerfafval, en onrust of opstootjes. Soms werden zwemlocaties die gecombineerd zijn met een speeltuin en/of een kinderboerderij gesloten. Een ander effect van het mooie weer was dat ook de ‘strandjes’ langs de grote rivieren (géén aangewezen zwemlocaties) zich in een grote belangstelling mochten verheugen, met niet alleen het risico op overdracht van SARS-Cov-2, maar ook de veiligheids- en verdrinkingsrisico’s van het te water gaan in grote rivieren.
De ervaring van waterbeheerders is dat de coronaregels op de zwemlocaties in juni goed werden nageleefd, maar dat veel mensen zich in juli minder goed aan de regels gingen houden. Dit past bij het algemene beeld dat de coronaregels geleidelijk aan minder goed worden nageleefd. De stranden werden steeds drukker en men hield onvoldoende afstand. Ook was er in juli nog maar weinig handhaving op de stranden, waardoor men niet werd aangesproken op het niet naleven van de regels. Mensen van de reddingsbrigade waren wel op de stranden aanwezig, maar zij hebben daar geen handhavende taak. Zij konden hooguit mensen aanspreken op hun verantwoordelijkheid en signalen afgeven aan boa’s en de politie.
Infectieziekten Bulletin, jaargang 31, nummer 1, september 2020
Onnodige stigmatisering van BRMO-dragers
De speciale aandacht in de gezondheidszorg voor patiënten die een resistente bacterie bij zich dragen, kan onrust bij hen veroorzaken. Als er een vermoeden is dat een patiënt drager is van Bijzondere Resistente Micro-Organismen (BRMO) en van MRSA wordt hij bij aankomst in een ziekenhuis gescreend. Als blijkt dat hij positief is kan het nodig zijn om extra zorgmaatregelen te nemen om verspreiding van de bacteriën te voorkomen. Dit kan leiden tot onzekerheid bij de drager en diens naasten. Die onzekerheid kan verder versterkt worden als de betrokken patiënt en zijn naasten onvoldoende weten over de risico’s van dragerschap en waarom de voorzorgsmaatregelen alleen nodig zijn bij zorgcontacten en niet bij andere contacten. (5) De informatie die aan de patiënt verstrekt wordt is vaak beperkt. Dit komt soms ook doordat werkers in de gezondheidszorg ‘worstelen met het begrip van antimicrobiële resistentie en de implicaties voor de patiëntenzorg’. (5)
In deze studie hebben wij onderzocht in hoeverre er sprake is van een kennistekort over BMRO bij dragers en hun gezinsleden. Verder hebben we gekeken naar het kennistekort bij extramurale zorgverleners van wie verwacht wordt dat zij hun patiënt informeren en ondersteunen. Hoe ongerust zijn dragers en hun gezinsleden en worden zij anders benaderd door hun omgeving of hun behandelaar? We hebben ook gekeken naar het soort informatie over BRMO en MRSA waar behoefte aan is. Er is daarbij gekeken of hierin verschillen zijn tussen BRMO en MRSA omdat bij MRSA eradicatie mogelijk is en dikwijls in het kader van het search-and-destroy-beleid ook geïndiceerd. Dit kan leiden tot andere vragen. Indien er verschillen waren tussen MRSA en BRMO is dat expliciet aangegeven en anders wordt onder BRMO ook MRSA verstaan.
Methode
Semi-kwantitatief vragenlijstonderzoek
Wij hebben in de periode november 2017-april 2018 deelnemers geselecteerd op basis van een aselecte steekproef uit een groep van BRMO-dragers van 18 jaar of ouder van wie de kweek was verricht door het Certe laboratorium. Mensen met dementie, asielzoekers en mensen die de Nederlandse taal niet machtig waren, werden geëxcludeerd. De geselecteerde patiënten werden via hun behandelaar benaderd met de vraag of ze aan het onderzoek wilden meewerken. Hun werd ook gevraagd of wij hun gezinsleden en zorgverleners mochten interviewen.
De semi-gestructureerde interviews werden telefonisch afgenomen door GGD-verpleegkundigen. Toen er sprake was van datasaturatie – als antwoorden regelmatig overeenkomen en een voldoende duidelijk beeld geven – zijn wij gestopt met het selecteren van nieuwe deelnemers. Objectieve data zoals type BRMO en kweeklocatie zijn kwantitatief verzameld. Andere antwoorden werden door de interviewer gecategoriseerd: de kennis over resistentie bij dragers en hun gezinsleden werd gecategoriseerd op basis van duidelijkheid en volledigheid van het antwoord. Er zijn vooral open vragen gesteld.
Resultaten
Tabel 1. BRMO met kweeklocatie en aanvrager
| MRSA | ESBL | E.coli QARE | E.coli ESBL+ QARE | Totaal | ||
Totaal, n(%) | 5 (17%) | 9 (31%) | 11(38%) | 4 (14%) | 29 | |
| Gekweekt uit | wond | 3 | 0 | 0 | 1 | 4(14%) |
| neus | 2 | 0 | 0 | 0 | 2 (7%) | |
| urine | 0 | 8 | 8 | 3 | 19 (66%) | |
| rectum | 0 | 1 | 3 | 0 | 4 (7%) | |
Kweekaanvrager | huisarts | 1 | 6 | 7 | 1 | 15 (52%) |
| medisch specialist | 4 | 3 | 4 | 3 | 14 (48%) | |
| Drager weet niet wlke BRMO hij/zij bij zich draagt | 0 | 5 | 5 | 1 | 11 (38%) | |
De onderzoeksgroep bestond uit 29 BRMO-dragers, 15 gezinsleden en 17 zorgverleners. De mediane leeftijd van de dragers was 73 jaar (range 18-88), 12 (41%) waren mannen. Wij hebben van de in totaal 38 gezinsleden/huisgenoten 15 mensen geïnterviewd, 11 partners, 2 ouders, 1 broer en 1 student/medebewoner. Zes BRMO-dragers hadden geen gezinsleden. De mediane leeftijd van de geïnterviewde gezinsleden was 61 (22-79), 5 (33%) waren mannen. Zeventien zorgverleners namen deel aan het onderzoek, waaronder 5 thuiszorgmedewerkers, 2 fysiotherapeuten en 10 huisartsen. Er waren geen verschillen tussen de antwoorden van MRSA-dragers en dragers van andere BRMO. Maar alleen de MRSA-dragers wisten met welk micro-organisme zij besmet waren (tabel 1).
BRMO-dragers
Tabel 2. Kennis en gedrag bij dragers
| Totaal aantal geïnterviewde dragers | 29 (100%) | |
| Geïnformeerd over dragerschap door | medisch specialist | 10 (34%) |
| verpleegkundige ziekenhuis | 5 (17%) | |
| huisarts | 7 (24%) | |
| assistente huisarts | 3 (10%) | |
| Arboarts | 1 (3%) | |
| laboratoriumuitslag | 1 (3%) | |
| interviewer | 1(3%) | |
| onbekend | 1(3%) | |
| Geïnformeerd over de consequenties van het dragerschap | 20 (69%) | |
| Waarvan naar eigen mening adequaat geïnformeerd | 7 (24%) | |
| Hoe lang blijft dragerschap bestaan? | levenslang | 4 (14%) |
| kan vanzelf overgaan | 10 (34%) | |
| gaat altijd vanzelf over | 2 (7%) | |
| wordt ervoor behandeld | 6 (21%) | |
| weet niet | 7 (24%) | |
| Kans om personen in de omgeving te besmetten? | afwezig | 14 (48%) |
| groot | 1 (3%) | |
| klein | 7 (24%) | |
| weet niet | 6 (21%) | |
| Anders behandeld door zorgverleners na bekend worden van dragerschap? | 3 (10%) | |
| Anders behandeld worden door sociale omgeving na bekend worden van dragerschap? | 2 (6%) | |
| Eigen gedrag anders na bekend worden van dragerschap? | 12 (37%) | |
| Onzeker gevoel over hoe zich te gedragen als drager? | 3 (10%) | |
- De aanvrager voor het laboratoriumonderzoek naar BRMO was even vaak een huisarts als een medisch specialist (tabel 2).
- Dertien dragers (45%) waren goed in staat om uit te leggen wat resistentie betekent, hoe de besmettelijkheid is en wat de ernst is. Dertien konden dat niet en 3 hadden een onduidelijke uitleg.
- Op de vraag of en hoe men het dragerschap aan een buurman/vrouw zou uitleggen antwoordden 10 respondenten dat ze het niet aan anderen vertellen. Twaalf wisten niet of ze het zouden vertellen en zo ja, hoe ze het dan zouden uitleggen. Zes gaven een duidelijke en 1 een onduidelijke uitleg.
- De helft van de dragers wist niet waarom zorgverleners soms voorzorgsmaatregelen nemen (figuur 1).
- De informatie die dragers kregen over hun BRMO-dragerschap en de gevolgen daarvan, was naar eigen zeggen vaak heel beperkt (tabel 2). Er was geen verschil tussen de informatie van de huisarts, het ziekenhuis of paramedisch personeel.
- Twaalf dragers (37%) hadden hun gedrag veranderd (tabel 2). Ze hadden hun persoonlijk hygiëne (handen wassen) verbeterd of waren voorzichtiger geworden met knuffelen. Eén drager zag zijn kleinkind niet meer.
Figuur 1. Redenen die zorgverleners, volgens BRMO-dragers, hebben om voorzorgsmaatregelen te nemen tegen overdracht (n=29; meerdere antwoorden mogelijk)
Gezinsleden
Tabel 3. Kennis en gedrag bij gezinsleden
| Totaal aantal geïnterviewde gezinsleden | 15 (100%) | |
| Geïnformeerd over dragerschap door | medisch specialist | 6 (40%) |
| huisarts | 3 (20%) | |
| verpleegkundige ziekenhui | 1 (7%) | |
| assistente huisarts | 1 (7%) | |
| drager | 3 (20%) | |
| moeder (verpleegkundige) | 1 (7%) | |
| Naar eigen mening adequaat geïnformeerd? | 7 (47%) | |
| Risico zelf besmet te worden | geen risico | 7 (47%) |
| klein risico | 3 (20%) | |
| weet niet | 5 (33%) | |
| Is besmetting van anderen te voorkomen? | ja | 7 (47%) |
| weet niet | 8 (53%) | |
| Minder fysiek contact met BRMO-drager in gezin | 10 (67%) | |
- Van de 15 geïnterviewde gezinsleden konden 7 (47%) goed uitleggen wat een BRMO is;
- Zeven gezinsleden (47%) dachten dat besmetting te voorkomen was (tabel 3) en gaven daar diverse mogelijkheden voor (figuur 2);
- Tien gezinsleden waren voorzichtiger in hun contact met de drager (tabel 3);
- Twee probeerden contact te vermijden;
- Eén gaf enkel nog een kus op het voorhoofd.
Figuur 2. Hoe kan overdracht volgens gezinsleden, worden vermeden? (n=7; meerdere antwoorden mogelijk)
Zorgverleners
Huisartsen
- Vier van de 10 huisartsen (40%) waren niet door het ziekenhuis geïnformeerd over het BRMO-dragerschap van hun patiënt, maar hoorden het van de patiënt zelf. De informatie die de huisartsen kregen was beperkt, slechts tweemaal werd het door het ziekenhuis bepaalde beleid overgedragen. Slechts 3 huisartsen waren voldoende geïnformeerd.
- Zeven huisartsen (70%) rapporteerden problemen in de behandeling/begeleiding door onvoldoende kennis en ondersteuning.
- Drie huisartsen (30%) dachten dat BRMO-overdracht naar andere mensen helemaal niet mogelijk was.
- Drie huisartsen wisten niet of zijzelf besmet konden raken. Vier huisartsen achtten die kans vrijwel nul. Twee huisartsen dachten dat het in acht nemen van de basishygiëne voldoende bescherming biedt.
- Een huisarts gaf het volledig correcte antwoord: naast het in acht nemen van de basishygiëne moeten indien nodig beschermende maatregelen (schort, mondkapje) worden genomen.
- Alle huisartsen gaven aan meer te willen weten over BRMO. Hierbij gaven 4 (40%) huisartsen aan dat zij er niets over weten.
Thuiszorg
- Twee van de 5 thuiszorgmedewerkers hadden de BRMO-diagnose van de patiënt gehoord. Een medewerker hoorde het van de deskundige infectiepreventie van het ziekenhuis, 1 via het overdrachtsformulier vanuit het ziekenhuis en 1 hoorde het van de interviewer van dit onderzoek.
- Drie van de medewerkers die door het ziekenhuis waren ingelicht, vonden de informatie onvoldoende. Geen van de medewerkers werd geïnformeerd over het te volgen beleid. Slechts voor 1 thuiszorgmedewerker was de informatie duidelijk genoeg om daarnaar te handelen. Vier thuiszorgmedewerkers zochten naar aanvullende informatie over beschermende maatregelen, de behandeling van de patiënt en het risico op besmetting.
- Drie thuiszorgmedewerkers wisten niet hoe de BRMO overgedragen werd, 2 konden dat goed vertellen.
- Het risico op besmetting van zichzelf achtten zij allemaal vrijwel afwezig als de basishygiëne in acht wordt genomen. Slechts 2 gebruikten de benodigde extra beschermende maatregelen.
- De medewerkers hadden geen richtlijnen tot hun beschikking en konden de relevantie richtlijnen ook niet benoemen. Zij vonden het bijhouden van en ter beschikking stellen van richtlijnen als een taak van de beleidsmedewerker. Ook gaven ze aan dat er binnen de organisatie onvoldoende kennis is over BRMO.
Fysiotherapie
De beide geïnterviewde fysiotherapeuten waren niet geïnformeerd over het dragerschap van hun patiënt, maar kwamen daar bij toeval achter. Beide hadden dus onvoldoende informatie, waarbij 1 van de therapeuten aangaf dat hij als bekkentherapeut ook anaal en vaginaal onderzoek verrichtte. Een fysiotherapeut stelde expliciet dat BRMO-dragerschap zo weinig voorkomt dat hij het moeilijk vindt om het actief in zijn anamnese op te nemen. Patiënten zouden daarom geïnstrueerd moeten worden om hun fysiotherapeut (en andere zorgverleners) zelf in te lichten.
Bespreking
Van BRMO-dragers is bekend dat zij zich, door gebrek aan kennis, onzeker voelen. (5) Uit ons onderzoek blijkt dat zij veel sterker gestigmatiseerd worden door hun directe omgeving dan zij zelf aangeven. Tweederde van alle gezinsleden gaf aan dat zij meer fysieke afstand tot de drager in het gezin bewaren. Dit werd overigens maar door 2 BRMO-dragers zelf gerapporteerd. Meer fysieke afstand is echter niet nodig. Extra maatregelen, waaronder afstand bewaren, worden alleen geadviseerd bij bepaalde zorghandelingen door een professionele zorgmedewerker.
Verder blijkt dat BRMO-dragers, gezinsleden en extramurale zorgverleners weinig weten over BRMO. Twee derde van de dragers wist niet welke bacterie hij/zij bij zich droeg. Een groot deel van alle deelnemers wist niet waarom bepaalde extra beschermingsmaatregelen worden genomen. Ruim een derde had zijn gedrag naar de omgeving aangepast. Deels terecht, zoals bijvoorbeeld het in achtnemen van goede handhygiëne, maar deels ten onrechte, zoals het vermijden van lichamelijk contact. Enkele deelnemers gaven aan dat zij zich daar onzeker onder voelen.
Zowel BRMO-dragers als hun gezinsleden werden in de meeste gevallen door een arts, medisch specialist of huisarts, geïnformeerd over de besmetting.
Zowel huisartsen als thuiszorgmedewerkers gaven aan onvoldoende kennis te hebben van BRMO om adequaat zorg te kunnen verlenen en de patiënt goed te kunnen informeren. Regelmatig waren de huisarts en de wijkverpleging ook niet op de hoogte van het dragerschap van de patiënt en als zij geïnformeerd waren dan was die informatie vaak onvoldoende om te kunnen handelen. Hier ligt een duidelijke verantwoordelijkheid voor de behandelaren die de diagnose gesteld hebben. Goede informatievoorziening hierin is cruciaal. Infectiepreventie zou hierin een centrale rol in kunnen hebben.
Huisartsen en thuiszorgmedewerkers kunnen onnodige stigmatisering van betrokkenen voorkomen. Scholing op het terrein van hygiëne en infectiepreventie is een eerste voorwaarde. Hier ligt een verantwoordelijkheid voor de beroepsverenigingen en nascholingsinstituten. In een recent overzichtsartikel over de rol van de huisarts bij BRMO-problematiek wordt een aantal taken van de huisarts onderscheiden. (6) Eén daarvan is het informeren van de patiënt maar dit betekent in de praktijk dat er alleen feitelijke informatie wordt gegeven. Huisartsen moeten ook aandacht besteden aan de ongerustheid bij patiënt en zijn omgeving.
Een aparte plaats hierin hebben de fysiotherapeuten Zij krijgen geen informatie over BRMO-besmetting van hun patiënten, kennen de materie niet en weten niet of en welke beschermingsmaatregelen zij moeten toepassen. Zij zien de problematiek zelden. Ditzelfde geldt ook voor bijvoorbeeld medewerkers op dagopvanglocaties of ergotherapeuten. Uitgebreide nascholing is hiervoor naar onze mening niet noodzakelijk. Wel zouden zij moeten beschikken over gerichte, korte en zakelijke kennis en een adres of telefoonnummer van een professional die zij voor informatie kunnen benaderen. Nader onderzoek naar de BRMO-problematiek in deze en andere sectoren is noodzakelijk om andere maatregelen te onderbouwen.
Ook de GGD heeft een rol in de informatieverschaffing. De afdeling algemene infectieziektebestrijding van de GGD informeert de bevolking en ook professionals in de regio op verschillende manieren over ontwikkelingen in de infectieziekten en over de aangewezen maatregelen. Inmiddels worden sinds 1 juli 2019 patiënten met carbapenemase producerende Enterobacteriaceae (CPE) verplicht gemeld bij de GGD.
In opdracht van het ministerie van Volksgezondheid, Welzijn en Sport zijn de Regionale Zorgnetwerken Antibioticaresistentie gevormd om de ketenaanpak in de bestrijding van antibioticaresistentie (ABR) te bevorderen. Deze netwerken hebben als taak de nascholing en kennis over ABR te bevorderen. Binnen het kader van het zorgnetwerk in Noord-Nederland, hebben de 3 GGD’en in samenwerking met artsen-microbiologen en infectiologen een informatiepunt opgezet.(7) Dit informatiepunt reageert op vragen vanuit de bevolking en van professionals. Verder voert het Gelderse Antibioticaresistentie en Infectiepreventie Netwerk (GAIN) een pilotproject uit waarin elke nieuw gediagnosticeerde BRMO-drager een case manager toegewezen krijgt. Die neemt contact op en voorziet de drager van informatie. (8)
Het risico van het op deze wijze verbijzonderen van BRMO-dragerschap is wel een verdere medicalisering en kan daarmee leiden tot sterkere stigmatisering van BRMO-dragerschap. Hiervan dient men zich bij de contacten met dragers of hun omgeving goed rekenschap te geven.
Een beperking van het onderzoek zijn de relatief kleine aantallen. Deze aantallen zijn daarom niet absoluut te interpreteren. De antwoorden geven wel een goed beeld van de onderzochte situatie in zoverre dat zij een consequent beeld schetsen van gebrekkige kennis over BRMO bij de onderzoeksgroepen. In de resultatensectie is er, ook bij deze kleine aantallen, voor gekozen regelmatig percentages te noemen om de leesbaarheid te bevorderen.
Samenvattend is er onvoldoende informatieoverdracht en kennis over BRMO bij dragers, hun gezinsleden en hun extramurale zorgverleners. Dit leidt tot onzekerheid en stigmatisering en het niet kennen en daarmee op de juiste manier toepassen van richtlijnen.
Auteurs
W.J.M. Niessen (1), J. van den Boogaard (1), N. Hagedoorn (1), M. Vonk (1,3), A. Ott (2)
- GGD Groningen
- Certe laboratorium
- Centrum Infectieziektebestrijding, RIVM
Correspondentie
Literatuur
- www.who.int/news-room/fact-sheets/detail/antibiotic-resistance
- www.ecdc.europa.eu/en/publications-data/surveillance-antimicrobial-resistance-europe-2017
- lci.rivm.nl/richtlijnen/brmo
- www.rivm.nl/werkgroep-infectie-preventie-wip/wip-richtlijnen
- Rump B, Timen A, Verweij M, Hulscher MEJL. Experiences of carriers of multidrug-resistant organisms: a systemic review. Clin Microbiol Infect. 2019 Mar;25(3):274-279
- Tamara Platteel, Masja Loogman, Bent Postma, Martijn Sibom, Marja Diemel, Marleen Luning, Theo Verheij. Bijzonder resistente micro-organismen in de eerstelijn. Huisarts Wet 2019(8):1-5
- www.abrznn.nl/kennis/brmo-mrsa-informatiepunt/
- www.zorgnetwerk-gain.nl/public/brmo-casemanagers/
Infectieziekten Bulletin, jaargang 31, nummer 1, september 2020
Preventie van verspreiding van carbapenemaseproducerende gramnegatieve bacteriën bij patiëntverplaatsingen in de zorgketen
Achtergrond
Antibioticaresistente (ABR) is een groeiend wereldwijd probleem en in toenemende mate een bedreiging voor de volksgezondheid. De Wereldgezondheidsorganisatie (WHO) waarschuwt dat ons vermogen om alledaagse infecties te behandelen, in gevaar komt. (1) In Europa overleden in 2015 naar schatting ruim 33.000 patiënten door infecties met antibioticaresistente bacteriën. (2) In Nederland gaat het vooralsnog relatief goed: (huis)artsen zijn terughoudend in het voorschrijven van antibiotica (3) en we behoren tot de landen in Europa met de minste infecties veroorzaakt door resistente bacteriën.(2) Er zijn diverse richtlijnen opgesteld voor intra- en extramurale zorginstellingen, waarin maatregelen worden beschreven om verspreiding van bijzonder resistente micro-organismen (BRMO) te voorkomen. Maar, door de blijvende infectiedruk in het milieu, in de voedselketen en binnen de gezondheidszorg van resistente bacteriën die uit het buitenland komen, is het ook belangrijk om proactief maatregelen te nemen die toename van morbiditeit en mortaliteit door BRMO kunnen voorkomen. Hiervoor moeten de risicosituaties voor verspreiding van BRMO binnen zorginstellingen in kaart gebracht worden.
CPE behoren tot de groep BRMO en vormen de grootste dreiging voor de volksgezondheid omdat infecties met deze bacteriën heel moeilijk te behandelen zijn. (4, 5). Uit de surveillancegegevens van het Infectieziekten Surveillance Informatie Systeem - Antibiotica Resistentie ( ISIS-AR) blijkt dat het aantal bevestigde CPE-infecties in Nederland licht is gestegen (van 0.02% in 2014 tot 0.05% in 2018 voor Escherichia coli en van 0.25% tot 0.52% voor Klebsiella pneumoniae). De verspreiding van CPE is groter als een CPE-positieve patiënt wordt overgeplaatst naar een andere zorginstelling of in behandeling komt bij andere zorgverleners. Wanneer de informatie over de CPE-positieve status van de betreffende patiënt dan niet volledig of niet tijdig wordt gedeeld met alle betrokkenen, kan het zijn dat er geen maatregelen worden genomen om verspreiding van CPE te voorkomen.
Onderzoeksvragen
• Hoe vaak komen CPE voor bij patiënten in Noord-Holland en Flevoland?
• Hoe verloopt de informatieoverdracht tussen zorgverleners als CPE-positieve patiënten worden overgeplaatst?
Methoden
Onze studie bestond uit een kwantitatief en een kwalitatief deel. Voor het kwantitatieve deel meldden alle 14 laboratoria die diagnostiek verzorgen in Noord-Holland en Flevoland, tussen februari 2018 en februari 2019, op ons verzoek, alle fenotypisch en genotypisch bevestigde CPE-positieve patiënten bij hun eigen GGD. Twee laboratoria meldden ook patiënten die positief waren voor carbapenemresistente Acinetobacter spp. (CRA) en carbapenemresistente Pseudomonas aeruginosa (CRP). Deze bacteriën worden ook gerekend tot de groep van prioriteit-1 bacteriën. (5) De contactpersonen op de betreffende GGD’en gaven de meldingen vervolgens door aan het onderzoeksteam. Wij hebben gekozen voor deze manier van melden om de manier van melden van de (destijds nog niet van kracht zijnde) CPE-meldplicht na te bootsen. Na een melding nam een onderzoeksverpleegkundige contact op met het meldende laboratorium om de naam van de eerstverantwoordelijke zorgverlener van de gemelde patiënt te verkrijgen. Hierna nam de onderzoeksverpleegkundige contact op met de zorgverlener en verzocht hem/haar om de patiënt uit te nodigen voor deelname aan het onderzoek.
Het kwalitatieve deel van het onderzoek bestond uit interviews met eerstverantwoordelijke zorgverleners en andere betrokken zorgverleners van patiënten. Alle mensen die geïnterviewd zijn hebben daarvoor hun toestemming gegeven. De zorgverleners werden geïnterviewd over het uitwisselen van informatie tijdens overplaatsingen van CPE-positieve patiënten, infectiepreventiemaatregelen en kennis en opvattingen omtrent CPE.
Resultaten
De laboratoria meldden 64 patiënten: 50 van hen testten positief voor CPE, 10 voor CRA en 4 voor CRP. De meeste patiënten (58%) waren mannen en hun mediane leeftijd was 69 jaar (IQR 54-76). De op 1 na meest voorkomende bacterie was Escherichia coli (17%), gevolgd door Klebsiella pneumoniae (16%).Tijdens de onderzoeksperiode was er een infectieziekte-uitbraak in 1 van de zorginstellingen, die was veroorzaakt door Citrobacter freundii. Tweeëntwintig patiënten (36% van de gemelde patiënten) testten positief voor C. freundii. Zij werden ook geïncludeerd in de studie.
In figuur 1 staat een flowchart van de in- en exclusie van patiënten. Van de 64 gemelde patiënten waren 35 patiënten (55%) niet geschikt voor deelname aan het kwalitatieve deel van de studie. Van de 29 patiënten die wel geschikt waren, deden 9 patiënten mee. Van de overige 20 patiënten (69%) waren geen contactgegevens bekend of zij wilden niet meedoen. Uiteindelijk werden 18 zorgverleners van 8 CPE-positieve patiënten en 1 CRA-positieve patiënt geïnterviewd. Van deze 9 patiënten waren 6 (67%) man en hun mediane leeftijd was 75 jaar (IQR 59-78).
Figuur 1. Flowchart van de in- en exclusie van CPE/CRA/CRP-positieve patiënten en hun zorgverleners
Naast de 18 interviews met de zorgverleners van de 9 patiënten, werden 2 algemene interviews afgenomen (tabel 1).
Tabel 1. Kwalitatief sample
| Respondent | Type instelling | Functie | Geslacht | Index |
| 1 | revalidatiecentrum | verpleegkundige | vrouw | 1 |
| 2 | thuiszorg | verpleegkundige | vrouw | 2 |
| 3 | revalidatiecentrum | verpleegkundige | vrouw | 3 |
| 4 | revalidatiecentrum | fysiotherapeut | vrouw | |
| 5 | revalidatiecentrum | ergotherapeut | man | |
| 6 | ziekenhuis | arts | man | 4 |
| 7 | revalidatiecentrum | arts | man | |
| 8 | thuiszorg | verpleegkundige | vrouw | |
| 9 | ziekenhuis | arts i.o | vrouw | 5 |
| 10 | verpleeghuis | verpleegkundige | vrouw | |
| 11 | ziekenhuis | verpleegkundige | vrouw | |
| 12 | ziekenhuis | arts | man | 6 |
| 13 | ziekenhuis | arts | vrouw | |
| 14 | revalidatiecentrum | zorgassistent | man | 7 |
| 15 | thuiszorg | verpleegkundige | vrouw | |
| 16 | huisartsenpraktijk | huisarts | vrouw | |
| 17 | revalidatiecentrum | verpleegkundige | vrouw | 8 |
| 18 | huisartsen praktij | huisarts | vrouw | 9 |
| 19 | ziekenhuis | specialist infectiepreventie | vrouw | geen |
| 29 | ziekenhuis | chirurg | man | geen |
Uit de interviews blijkt dat de informatie over CPE-positieve patiënten die overgeplaatst moeten worden, meestal tijdig gedeeld wordt. Wel ontbreekt hiervoor veelal een gestandaardiseerde methode. Zorgverleners zijn gemotiveerd om zich aan voorgestelde preventiemaatregelen te houden als zij zich verantwoordelijk voelen voor de gezondheid van andere patiënten, voor (zwangere) collega’s en voor zichzelf. De volgende factoren hebben een negatief effect op de motivatie van zorgverleners:
• niet erkennen van de relevantie van de infectiepreventiemaatregelen;
• de negatieve impact van de maatregelen op het herstel van de patiënt;
• de verschillen tussen infectiepreventiemaatregelen van de zorginstellingen;
• onbegrip voor veranderingen in de infectiepreventiemaatregelen.
Uit de interviews blijkt dat zorgverleners in cure meer ervaring hebben met CPE-positieve patiënten en het nemen van preventiemaatregelen, dan zorgverleners in care. Ook was het voor veel zorgverleners de eerste keer dat ze met een CPE-positieve patiënt te maken hadden. Veel zorgverleners hebben onvoldoende kennis over CPE. Medisch microbiologen en specialisten infectiepreventie zijn voor hen vaak de belangrijkste informatiebron. Daarentegen zijn microbiologen en specialisten infectiepreventie zich hier vaak niet van bewust en gaan zo voorbij aan de belangrijke rol die zij hebben bij het overplaatsen van de patiënten.
Conclusies
Er zijn gedurende de onderzoeksperiode meer CPE-positieve patiënten in Noord-Holland en Flevoland gemeld dan we hadden verwacht - zelfs als we de uitbraak, veroorzaakt door Citrobacter freundii, in 1 zorginstelling buiten beschouwing laten. De zorgverleners hebben weinig ervaring met CPE-positieve patiënten en voldoende kennis omtrent CPE ontbrak vaak.
Er zijn verschillende maatregelen die de overdracht van CPE-positieve patiënten tussen zorgverleners kunnen verbeteren, waardoor het risico op verspreiding van CPE afneemt:
- standaardiseren van de methode om informatie over CPE-positieve patiënten te delen aan de hand van een standaard formulier of een uniform meldingssysteem;
- implementeren van transmurale werkafspraken;
- verhogen van kennis van zorgverleners over CPE;
- aanstellen van tenminste 1 werknemer met CPE (of BRMO) als aandachtsveld binnen een zorginstelling;
- lanceren van een website over CPE voor zowel zorgverleners als patiënten;
Er zou aanvullend kwalitatief onderzoek moeten worden gedaan naar het belang van communicatie over ABR tussen zorgverleners. Door focusgroepgesprekken te houden kan helder worden hoe de verschillen tussen de aanpak van instellingen om infecties te voorkomen, overbrugd kunnen worden. Verder zouden toekomstige studies zich moeten richten op de haalbaarheid van de implementatie van de aanbevelingen uit dit onderzoek.
Auteurs
E. van Dulm (1), W. van der Veldt (1), K. Jansen-van der Meiden (2), G. van Renselaar (3), L. Bovée (1), J. Ros (2), U. Davidovich (1) Y. van Duijnhoven (1)
- GGD Amsterdam
- GGD Kennemerland
- GGD Flevoland
Correspondentie
Literatuur
- Factsheet on Antibiotic Resistance World Health Organization; 2018. www.who.int/news-room/fact-sheets/detail/antimicrobial-resistance
- Cassini A, Hogberg LD, Plachouras D, Quattrocchi A, Hoxha A, Simonsen GS, et al. Attributable deaths and disability-adjusted life-years caused by infections with antibiotic-resistant bacteria in the EU and the European Economic Area in 2015: a population-level modelling analysis. Lancet Infect Dis. 2019;19(1):56-66.
- Brauer R, Ruigomez A, Downey G, Bate A, Garcia Rodriguez LA, Huerta C, et al. Prevalence of antibiotic use: a comparison across various European health care data sources. Pharmacoepidemiol Drug Saf. 2016;25 Suppl 1:11-20.
- Van der Lubben M. Antibioticaresistentie in mens, dier en milieu. In: A. van de Graaf (eds.), Antibioticaresistentie – wat als antibiotica niet meer werken? (p. 25-44). Biowetenschappen en Maatschappij, kwartaal 4, 2015.
- WHO priority pathogens list for R&D of new antibiotics: World Health Organization; 2017. www.who.int/news-room/detail/27-02-2017-who-publishes-list-of-bacteria-for-which-new-antibiotics-are-urgently-needed
Infectieziekten Bulletin, jaargang 31, nummer 1, september 2020
Registratie infectieziekten
Wet publieke gezondheid
De meldingen volgens de Wet publieke gezondheid tot en met week 32, 2020
Virologische weekstaten
De meldingen in de virologisch weekstaten tot en met week 32, 2020