Op weg naar eliminatie van tuberculose in Nederland
Achtergrond
Tuberculose staat wereldwijd nog altijd in de top 10 van doodsoorzaken en is de grootste infectieuze veroorzaker van sterfte. De ziekte wordt veroorzaakt door de bacterie Mycobacterium tuberculosis, die zich verspreidt via de lucht, bijvoorbeeld door hoesten van patiënten met ‘open’ longtuberculose. De ziekte kan zich ook in andere organen dan de longen manifesteren (extrapulmonale tuberculose). Ongeveer een kwart van de wereldbevolking is besmet met M. tuberculosis zonder daar klachten van te ondervinden. Echter, deze latente tuberculose-infectie kan op ieder moment in het leven alsnog leiden tot ziekte. Dit risico is het grootst in de eerste 2 jaar na besmetting en bij verminderde afweer (bijvoorbeeld door co-infectie met het humaan immunodeficiëntie virus (hiv), of gebruik van immunosuppressiva). Ongeveer 10% van de mensen met een latente tuberculose-infectie krijgt uiteindelijk tuberculose.
Voor de diagnostiek van tuberculose worden microscopie, (sputum-) kweek en beeldvorming (thoraxfoto) gebruikt. Voor het opsporen van een latente tuberculose-infectie worden de tuberculinehuidtest (Mantoux test) en Interferon Gamma Release Assay’s (IGRA) ingezet. (1,2) De tuberculine huidtest is zeer sensitief, maar de specificiteit is minder goed dan die van de IGRA. Om deze reden, en omdat de tuberculine huidtest geen onderscheid maakt tussen een latente tuberculose-infectie en status na BCG (Bacillus Calmette-Guérin)-vaccinatie, wordt bij een positieve tuberculine huidtest ter bevestiging een IGRA ingezet, gevolgd door een thoraxfoto om ziekte uit te sluiten. Hoewel de beide testen samen een hoge sensitiviteit hebben (79-90%), is de voorspellende waarde voor het daadwerkelijk ontwikkelen van ziekte bij een positieve uitslag beperkt. (2-4)
De behandeling van tuberculose bestaat uit een combinatie van antibiotica die tenminste 6 maanden gegeven moeten worden. Ook een latente tuberculose-infectie kan met 1 of 2 van deze antibiotica behandeld worden voor de duur van tenminste 3 maanden. Een afgeronde behandeling van een latente tuberculose-infectie geeft een substantiële verlaging van het risico op ziekte (60-90%). (2,3) Deze preventieve behandeling vraagt om goede uitleg aan en begeleiding van patiënten: zij hebben immers geen klachten en ondergaan een langdurige behandeling met risico op bijwerkingen. Voor een succesvolle ‘cascade van zorg’, die loopt van het screenen op latente tuberculose-infectie tot het afronden van de behandeling ervan, spelen counseling en follow-up van patiënten dan ook een belangrijke rol. (5-7)
Op weg naar eliminatie van tuberculose
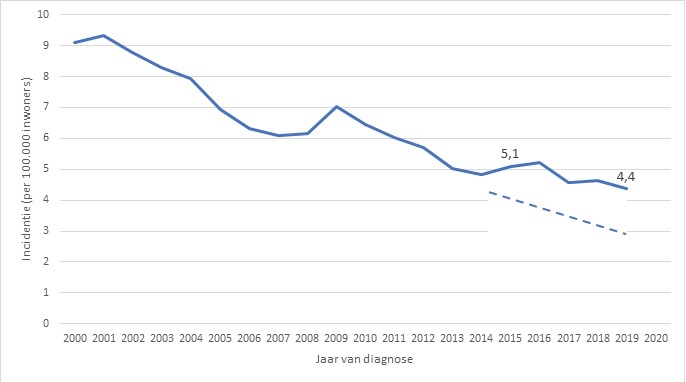
In Nederland is de incidentie van tuberculose de laatste 20 jaar sterk afgenomen: van 9,1 patiënten per 100.000 mensen in 2000 naar 4,4 per 100.000 in 2019 (figuur 1). Nederland behoort hiermee tot de landen met een lage incidentie voor tuberculose (<10 per 100.000). Tuberculose komt in Nederland nog vooral voor onder mensen met een migratieachtergrond; in 2019 waren 567 (75%) van de 759 tuberculosepatiënten niet in Nederland geboren.(8) De Wereldgezondheidsorganisatie (WHO) heeft in mei 2014 een aantal doelstellingen geformuleerd in de End TB Strategy om toe te werken naar een wereldwijde tuberculose-incidentie van <10 per 100.000 in 2035. Daarvoor moet de tuberculose-incidentie wereldwijd met 90% afnemen. (9) De WHO heeft ook een kader opgesteld voor de bestrijding van tuberculose in landen die al een lage incidentie hebben: in deze landen is het beoogde doel een incidentie van <1 per 100.000 in 2035 . (10) Nederland heeft zich aan dit doel gecommitteerd en heeft tussentijdse doelen vastgesteld in het Nationaal Plan Tuberculosebestrijding 2016-2020 (NPT). Eén van die doelen was om de tuberculose-incidentie in 5 jaar tijd met 25% te reduceren: van 5,1 per 100.000 mensen in 2015 naar 3,8 per 100.000 in 2020. Een belangrijke interventie om dit doel te bereiken was het screenen van asielzoekers en immigranten uit landen met een hoge incidentie (>200 per 100.000) op latente tuberculose-infectie. Deze screening wordt echter tot op heden nog maar zeer beperkt uitgevoerd. (11) Met een tuberculose-incidentie van 4,4 per 100.000 in 2019 (dat wil zeggen, een afname van 14% sinds 2015) is het de vraag of de beoogde reductie in 2020 wordt gehaald.
Figuur 1. Incidentie van tuberculose in Nederland, 2000-2019. De onderbroken lijn geeft de doelstelling uit het Nationaal Plan Tuberculosebestrijding 2016-2020 weer: een reductie van 25% in de incidentie.
Huidige Nederlandse screeningsbeleid van asielzoekers en immigranten op tuberculose
Op dit moment worden asielzoekers die geboren zijn in een land met een tuberculose-incidentie van >50 patiënten per 100.000 mensen, en immigranten ≥18 jaar uit een land met een tuberculose-incidentie van >100 per 100.000, bij aankomst verplicht gescreend op tuberculose met een thoraxfoto. Mensen ≥12 jaar uit een land met een tuberculose-incidentie van >200 per 100.000 (of met een prevalentie van >200 per 100.000 bij binnenkomstscreening) krijgen vervolgens gedurende de eerste 2 jaren na aankomst een halfjaarlijkse vervolgscreening met thoraxfoto aangeboden. (11) De opkomst van deze vrijwillige vervolgscreening is echter erg zeer laag: van 14% na het eerste halfjaar tot 6% na 2 jaar. (12,13) In het NPT is dan ook de doelstelling opgenomen dat de röntgenscreening van immigranten en asielzoekers stapsgewijs wordt uitgebreid met – en zo mogelijk vervangen door - screening op latente tuberculose-infecties. Hierbij wordt de prioriteit gegeven aan kinderen en aan mensen uit landen met een hoge incidentie (>200 per 100.000). (11) De Commissie Praktische Tuberculosebestrijding (CPT) beveelt sinds 2016 aan om immigranten en asielzoekers <18 jaar direct bij binnenkomst te screenen op latente tuberculose-infectie. Op dit moment is dit beleid alleen voor immigranten <18 jaar (maar niet voor asielzoekers) geïmplementeerd.
De Nederlandse tuberculose-epidemiologie 2000-2019
Voor een goed begrip van het verloop van de tuberculose-incidentie in Nederland beschrijven we 3 groepen patiënten afzonderlijk:
- de groep in Nederland geboren tuberculosepatiënten;
- de groep in het buitenland geboren tuberculosepatiënten die op het moment van diagnose langer dan 5 jaar in Nederland waren;
- de groep in het buitenland geboren tuberculosepatiënten die op het moment van diagnose korter dan 5 jaar in Nederland waren.
Figuur 2 toont het verloop van het aantal tuberculosepatiënten voor ieder van deze 3 groepen tussen 2000 en 2019. Om deze analyse in het licht te kunnen zien van de doelstellingen uit het NTP (dat de periode 2016-2020 omvat), wordt hieronder ook steeds specifiek de groep patiënten uitgelicht die de diagnose kreeg tussen 2016 en 2019 (de data van 2020 zijn nog niet beschikbaar).
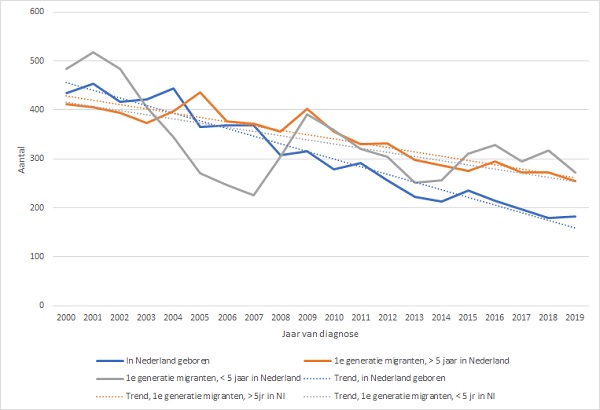
Figuur 2. Aantal tuberculosepatiënten in Nederland in drie groepen, 2000-2019
1. In Nederland geboren tuberculosepatiënten
Het aantal in Nederland geboren tuberculosepatiënten daalde van 435 in 2000 naar 182 in 2019, en ligt met een gemiddelde afname van 5,2% per jaar op koers voor wat betreft de doelstelling uit het NTP. De incidentie daalde van 1,6 patiënten per 100.000 mensen in 2015 naar 1,2 per 100.000 in 2019 in deze groep. In tabel 1 staan de belangrijkste kenmerken van deze patiënten die tussen 2016 en 2019 gediagnosticeerd werden (n=773).
- Ruim 15% (n=117) werd gevonden via bron- en contactonderzoek, en 77% (n=597) vanwege klachten die passen bij tuberculose.
- De mediane leeftijd was 45 jaar (interkwartiele range: 25-65).
- Ruim een kwart (27%) was tweedegeneratiemigrant. De mediane leeftijd in deze groep is beduidend lager dan in de groep autochtone Nederlanders (23 jaar (interkwartiele range: 11-31) versus 56 jaar (37-71)). Tweedegeneratiemigranten hebben mogelijk een verhoogde blootstelling aan tuberculose door contacten met eerstegeneratiemigranten en door reizen naar het geboorteland van hun ouders.
- Risicofactoren zoals drugsgebruik, dakloosheid, reishistorie en hogere leeftijd (vaker een latente tuberculose-infectie en een hoger risico op het ontwikkelen van ziekte) spelen een rol. Contactonderzoek, alertheid bij de oudere Nederlander met klachten, en screening op latente tuberculose-infectie van specifieke risicogroepen zoals personen die met immunosuppressiva starten, blijven daarom van belang voor het verder terugdringen van tuberculose in de groep in Nederland geboren patiënten.
Tabel 1. Kenmerken van de tuberculosepatiënten gediagnosticeerd tussen 2016 en 2019 (N=3.078)
| In Nederland geboren | In buitenland geboren, > 5 jr in Nederland | In buitenland geboren, <5 jr in Nederland | |||||
| n | % | n | % | n | % | ||
Totaal | 773 | 25,1 | 1094 | 35,5 | 1211 | 39,3 | |
| Etniciteit | |||||||
| Autochtoon | 488 | 63,1 | 0 | 0 | 0 | 0 | |
2e generatie migrant | 212 | 27,4 | 0 | 0 | 0 | 0 | |
| 1e generatie migrant | 0 | 0 | 1094 | 100 | 1211 | 100 | |
| Onbekend | 73 | 9,4 | 0 | 0 | 0 | 0 | |
| Leeftijd | |||||||
| Mediaan (interkwartiele range) | 45 | 25-65 | 48 | 35-61 | 27 | 21-34 | |
| Geslacht | |||||||
| Man | 477 | 61,7 | 620 | 56,7 | 740 | 61,1 | |
| Pulmonale tuberculose | |||||||
| Ja | 500 | 64,7 | 553 | 50,5 | 709 | 58,5 | |
| Diagnostiek vanwege | |||||||
| Bron- en contactonderzoek | 117 | 15,1 | 36 | 3,3 | 71 | 5,9 | |
| Klachten | 597 | 77,2 | 1006 | 92,0 | 788 | 65,1 | |
| Binnenkomstscreening migrant* | 0 | 0 | 0 | 0 | 209 | 17,2 | |
| Vervolgscreening migrant* | 0 | 0 | 0 | 0 | 95 | 7,9 | |
| Screening risicogroep anders | 6 | 0,8 | 19 | 1,7 | 18 | 1,5 | |
| Overig | 53 | 6,9 | 33 | 3,0 | 30 | 2,5 | |
| Risicofactor | |||||||
| Dakloos | 11 | 1,4 | 42 | 3,8 | 22 | 1,8 | |
| Drugverslaafd | 24 | 3,1 | 26 | 2,4 | 10 | 0,8 | |
| Gedetineerd | 13 | 1,7 | 18 | 1,6 | 21 | 1,7 | |
| Hiv-geïnfecteerd | 7 | 0,9 | 34 | 3,1 | 37 | 3,1 | |
| Hivstatus onbekend | 282 | 36,5 | 271 | 24,8 | 228 | 18,8 | |
| Diabetes mellitus | 29 | 3,8 | 131 | 12,0 | 19 | 1,6 | |
| Immunosuppressiva | 44 | 7,8 | 37 | 3,4 | 6 | 0,5 | |
* Immigranten en asielzoekers
2. In het buitenland geboren tuberculosepatiënten langer dan 5 jaar in Nederland
Het aantal tuberculosepatiënten dat in het buitenland geboren is en langer dan 5 jaar in Nederland was op het moment van diagnose, daalde van 412 in 2000 naar 254 in 2019; een gemiddelde afname van 2,2% per jaar. De incidentie van tuberculose in deze groep daalde van 16,2 per 100.000 in 2015 naar 14,0 per 100.000 in 2019.
- De mediane leeftijd van de groep die gediagnosticeerd werd tussen 2016 en 2019 (n=1.094), was 48 jaar (interkwartiele range: 35-61.
- Slechts 3% werd door bron- en contactonderzoek opgespoord; het merendeel (92%) zocht zorgverlening in verband met klachten (tabel 1).
- De top 5-geboortelanden van deze groep waren: Marokko (n=218), Somalië (n=118), Suriname (n=77), Turkije (n=70) en Indonesië (n=58). De migranten uit deze landen vormen een zeer heterogene groep. Dit vertaalt zich in verschillen in de ontwikkeling van de tuberculose-epidemiologie in deze groepen migranten. Zo zijn de Somaliërs in Nederland relatief jong (in 2019 was de helft tussen de 30 en 45 jaar; bron: CBS) en zijn zij ook jonger (mediaan 35 jaar) en korter in Nederland op het moment van diagnose (mediaan 8,6 jaar) dan migranten uit de andere landen in deze top 5 (mediaan 24 jaar). De populatie migranten uit Indonesië in Nederland neemt al jaren af en bijna tweederde is ouder dan 65 jaar (bron: CBS). De tuberculosepatiënten in Nederland met geboorteland Indonesië zijn dan ook relatief oud (mediaan 61 jaar).
- De groep eerstegeneratiemigranten die langer dan 5 jaar in Nederland is, bedroeg in 2019 ongeveer 11% van de totale Nederlandse bevolking (2,2 miljoen mensen); een aanzienlijke groep dus, die bovendien de komende jaren verder zal toenemen.
- De beschikbare methodes om de tuberculose-incidentie verder terug te dringen in deze groep zijn: bron- en contactonderzoekvoorlichting aan reizigers; alertheid op tuberculose in de oudere populatie en bij personen met diabetes mellitus (een risicofactor voor het ontwikkelen van tuberculose die relatief veel voorkomt bij migranten uit Turkije, Marokko en Suriname);zorgvuldige implementatie van screening op latente tuberculose-infectie voorafgaand aan immunosuppressieve behandeling.
3. In het buitenland geboren tuberculosepatiënten korter dan 5 jaar in Nederland
Het aantal tuberculosepatiënten dat in het buitenland geboren is en korter dan 5 jaar in Nederland verbleef op het moment van diagnose, daalde van 484 in 2000 naar 272 in 2019 (gemiddelde daling van 2,2% per jaar). De daling had een grillig patroon (figuur 2, grijze lijn). Dat patroon hangt sterk samen met de instroom van immigranten en in het bijzonder van asielzoekers uit landen met een hoge tuberculose-incidentie. Zo zien we na een aanvankelijke daling van het aantal tuberculosepatiënten tussen 2000 en 2007 ten gevolge van een strenger migratiebeleid, in 2009 een piek ontstaan. Dat jaar werd gekenmerkt door een grote instroom van Somalische asielzoekers. Vanaf 2015 zien we een nieuwe verheffing, die samenvalt met een sterke toename van het aantal Eritrese asielzoekers dat in die periode naar Nederland kwam. (14) Deze onverwachte toename van de instroom van Eritreeërs in 2015 en de daarop volgende toename van het aantal tuberculosepatiënten in Nederland, draagt er mede aan bij dat de beoogde, totale daling van 25% in 5 jaar waarschijnlijk niet wordt gehaald.
- De mediane leeftijd in deze groep tuberculosepatiënten ligt beduidend lager dan die in de andere 2 groepen: 27 jaar (interkwartiele range 21-34) in de 1.211 patiënten die tussen 2016 en 2019 werden gediagnosticeerd (tabel 1).
- De top 5-geboortelanden in deze groep bestaat uit: Eritrea (n=403), India (n=103), Ethiopië (n=97), Somalië (n=96) en Indonesië (n=65). Alle 5 landen hebben een tuberculose-incidentie van >200 patiënten per 100.000 mensen (en/of een tuberculoseprevalentie bij aankomst in Nederland van >200 per 100.000).
- We kunnen onderscheid maken tussen patiënten met ‘prevalente tuberculose’ (dat wil zeggen, patiënten die bij aankomst in Nederland tuberculose hebben en opgespoord worden via de verplichte binnenkomstscreening voor immigranten en asielzoekers uit hoge incidentie landen) en patiënten met ‘incidente tuberculose’ (dat wil zeggen patiënten die tuberculose ontwikkelen na aankomst in Nederland). Tussen 2016 en 2019 zijn 209 van de 1.211 patiënten (17,2%) in deze groep gevonden bij binnenkomstscreening (tabel 1).
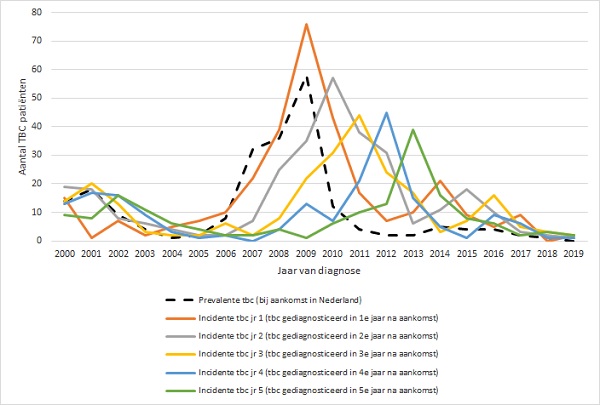
- Het blijkt dat het aantal patiënten met prevalente tuberculose in een bepaald jaar een goede voorspeller is voor het aantal incidente patiënten in deze groep migranten in de 5 jaren daaropvolgend. In figuur 3 wordt dit bij wijze van voorbeeld weergegeven voor de Somaliërs. De piek van prevalente tuberculose in 2009 wordt gevolgd door een steeds iets lagere piek van incidente tuberculose in de daaropvolgende 5 jaar. Dat de tuberculose-incidentie onder Somalische (en Eritrese) asielzoekers in de eerste 5 jaar na aankomst in Nederland hoog is, wees een eerdere studie ook al uit. (15) Een deel van deze groep heeft waarschijnlijk recentelijk, bijvoorbeeld onderweg van het geboorteland naar Nederland (een reis en verblijf onder vaak erbarmelijke omstandigheden), een tuberculose-infectie opgelopen en krijgt dan na aankomst in Nederland tuberculose.
Figuur 3. Aantal tuberculosepatiënten geboren in Somalië, bij aankomst in Nederland (‘prevalente tuberculose’, onderbroken lijn) en per jaar na aankomst (jaar 1-5) in Nederland, 2000-2019
Wat als we nieuwkomers uit landen met een hoge tuberculose-incidentie hadden gescreend op latente tuberculose-infectie?
Stel nu dat we vanaf 2016 wél alle arriverende asielzoekers en immigranten uit landen met een hoge incidentie voor tuberculose (incidentie >200 patiënten per 100.000 mensen) hadden gescreend op latente tuberculose-infectie - en behandeld indien geïndiceerd. Hoeveel tuberculose had dan voorkomen kunnen worden? Het effect van screening op latente tuberculose-infectie in een bepaald jaar zal vooral de 5 daaropvolgende jaren te zien zijn in een afname van het aantal patiënten met tuberculose. Het effect van screening in de jaren 2016-2019 is dus pas ten volle in 2024 te evalueren.
Laten we daarom naar het potentiële effect kijken dat het screenen van de in 2016-2018 in Nederland gearriveerde nieuwkomers uit landen met een hoge tuberculose-incidentie gehad zou kunnen hebben op het aantal patiënten met tuberculose in 2019.
In 2019 werden 121 patiënten met tuberculose gediagnosticeerd die tussen 2016 en 2018 in Nederland waren aangekomen. Daarvan werden er 9 (7%) bij de verplichte screening bij binnenkomst voor nieuwkomers uit landen met een hoge incidentie gevonden (prevalente tuberculose). Van de overige 112 patiënten (die op een later moment in de eerste 5 jaar na aankomst tuberculose kregen) waren er 78 (70%) afkomstig uit landen met een tuberculose-incidentie >200 per 100.000 (top 5: Eritrea (n=36), India (n=14), Ethiopië (n=11), Indonesië (n=5) en Somalië (n=5)). Een klein deel van deze patiënten had de tuberculose mogelijk opgelopen door recente transmissie na aankomst in Nederland (en zou dus niet met screening op latente tuberculose-infectie bij binnenkomst gevonden zijn). Van 3 van de 78 patiënten was bekend dat zij door contactonderzoek waren opgespoord en de tuberculose dus mogelijk in Nederland hadden opgelopen. We nemen in dit rekenvoorbeeld aan dat de overige 75 patiënten bij aankomst in Nederland al een latente tuberculose-infectie hadden. Die hadden zij in het land van herkomst of onderweg naar Nederland kunnen oplopen. Hele recente latente tuberculose-infecties kunnen overigens door onderzoek direct bij binnenkomst gemist worden, omdat het enkele weken duurt voordat de testen op latente tuberculose positief worden.
In de ideale situatie had screening op latente tuberculose-infectie bij binnenkomst van de nieuwkomers, met aanvullend een preventieve behandeling, in 2019 75 tuberculosepatiënten gescheeld. Echter, zoals uit studies van Spruijt et al. blijkt, moet rekening gehouden worden met een verlies van patiënten onderweg in de ‘cascade van zorg’, namelijk tussen het moment van screenen en het succesvol afronden van de behandeling. (5-7) In de studies werd de screening aangeboden aan asielzoekers uit landen met een incidentie >200 per 100.000. Van deze groep voltooide uiteindelijk 73% asielzoekers met een latente tuberculose-infectie, de behandeling. (5) Ook in de real-life-situatie in Nederland ligt de proportie van patiënten die de behandeling voor latente tuberculose-infectie voltooien, rond de 80%. Als we uit gaan van een scenario van 75% deelname aan (vrijwillige) screening, 75% behandelsucces bij mensen bij wie vervolgens latente tuberculose-infectie wordt vastgesteld en behandeling wordt gestart, en 75% effectiviteit van de behandeling, dan zouden door screening op latente tuberculose-infectie in 2016-2018 alleen al 32 van de 75 patiënten met actieve tuberculose in 2019 zijn voorkomen. In 2019 zouden we dan 724 in plaats van 759 tuberculosepatiënten hebben gediagnosticeerd; een daling van 18% ten opzichte van 2016 (887 patiënten). Die daling is in werkelijkheid nu 14%.
In dit rekenvoorbeeld hebben we slechts 3 jaren genomen met een beperkte follow-up van maximaal 3 jaren. De effecten van screening op latente tuberculose-infectie van nieuwkomers in 2016-2018 werken verder door in de jaren na 2019; het effect zal groter zijn als deze doorberekend worden voor de nieuwkomers in 2019-2020. We gaan in dit voorbeeld ook voorbij aan het feit dat met het voorkómen van deze gevallen van tuberculose ook transmissie naar andere mensen wordt voorkomen, hetgeen ook bijdraagt aan de daling van het aantal patiënten.
Door het screenen op (en waar geïndiceerd behandelen van) latente tuberculose-infectie bij immigranten en asielzoekers uit landen met een hoge tuberculose-incidentie, behalen we substantiële gezondheidswinst bij mensen die anders tuberculose hadden gekregen én bij degenen die mogelijk door hen besmet zouden worden. De lage voorspellende waarde van een positieve screeningsuitslag op het levenslange risico van individuele patiënt om tuberculose te krijgen, betekent dat met dit beleid een grote groep mensen gescreend en behandeld zal moeten worden voor een latente tuberculose-infectie die bij de meesten niet tot ziekte zal leiden. Zo lang er geen diagnostische testen op latente tuberculose-infectie zijn met een betere voorspellende waarde, is het de prijs die we moeten betalen voor het elimineren van een ziekte die wereldwijd nog altijd leidt tot grote morbiditeit en mortaliteit.
Conclusie en aanbevelingen
In dit artikel hebben wij uiteengezet dat de weg naar eliminatie van tuberculose in Nederland vooral bepaald wordt door de (moeilijk te voorspellen) instroom van immigranten en asielzoekers uit landen met een hoge incidentie voor tuberculose. Door deze mensen bij binnenkomst niet alleen te screenen op tuberculose maar ook op latente tuberculose-infectie (en indien geïndiceerd, te behandelen), kan een substantieel deel van de tuberculose in Nederland in de jaren volgend op de instroom van deze risicogroepen, voorkómen worden.
Om de WHO-doelstellingen van de End TB Strategy te behalen zal de tuberculose-incidentie fors moeten dalen in landen waar nu de tuberculoseziektelast het hoogst is. De WHO zet daarom daar onder andere in op preventieve behandeling van contacten van tuberculosepatiënten die latente tuberculose-infectie hebben, en van patiënten met hivinfectie. Deze versterking van de tuberculosebestrijding zal op termijn een direct effect hebben op de tuberculosesituatie in Nederland door het minder voorkomen van tuberculose en latente tuberculose-infectie bij nieuwkomers.
Auteurs
J. van den Boogaard (1), E. Slump (1), C. Erkens (2), W. Meijer (3), H. Schimmel (1), D. van Soolingen (1), B. Wolters (4), G. de Vries (1)
- Rijksinstituut voor Volksgezondheid en Milieu, Centrum Infectieziektebestrijding
- KNCV Tuberculosefonds
- GGD Amsterdam, Afdeling Tuberculosebestrijding
- GGD Groningen, Afdeling Tuberculosebestrijding
Correspondentie
jossy.van.den.boogaard@rivm.nl
Literatuur
- World Health Organization. Global tuberculosis report 2019. Rapport nummer WHO/CDS/TB/2019.15. World Health Organization, Geneve, Zwitserland, 2019.
- KNCV Tuberculosefonds. Commissie voor Praktische Tuberculosebestrijding. Handboek tuberculose 2018. KNCV Tuberculosefonds, Den Haag, Nederland, maart 2018.
- Greenaway C, Pareek M, Chakra CA, Walji M, Makarenko I, Alabdulkarim B, et al. The effectiveness and cost-effectiveness of screening for latent tuberculosis among migrants in the EU/EEA: a systematic review. Euro Surveill. 2018; 23(14): 17-00543.
- Trajman A, Steffen RE, Menzies D. Interferon-Gamma Release Assays versus Tuberculin Skin Testing for the diagnosis of latent tuberculosis infection: an overview of the evidence. Pulmonary Medicine. 2013; 2013: 601737. DOI: 10.155/2013/601737.
- Spruijt I, Haile DT, Suurmond J, Van den Hof S, Koenders M, Kouw P, et al. Latent tuberculosis screening and treatment among asylum seekers: a mixed-methods study. Eur Respir J. 2019; 54: 1900861. https://doi.org/10.1183/13993003.00861-2019.
- Spruijt I, Erkens C, Suurmond J, Huisman E, Koenders M, Kouw P, et al. Implementation of latent tuberculosis infection screening and treatment among newly arriving immigrants in the Netherlands: a mixed methods pilot evaluation. PLoS ONE. 2019; 14(7): e0219252. https://doi.org/10.1371/journal.pone.02195252.
- Spruijt I, Haile DT, Erkens C, Van den Hof S, Goosen S, Ten Kate A, et al. Strategies to reach and motivate migrant communities at high risk for TB to participate in a latent tuberculosis infection screening program: a community-engaged mixed methods study among Eritreans. BMC Public Health. 2020; 20: 315. https://doi.org/10.1186/s12889-020-8390-9.
- Rijksinstituut voor Volksgezondheid en Milieu (RIVM), Centrum voor Infectieziektebestrijding (CIb), Centrum Epidemiologie en Surveillance van Infectieziekten. Tuberculose kerncijfers Nederland 2019. Maart 2020. Beschikbaar via: https://www.rivm.nl/documenten/kerncijfers-tuberculose-in-nederland-2019 (laatst bekeken op 2-7-2020).
- Uplekar M, Weil D, Lonnroth K, Jaramillo E, Lienhardt C, Dias HM, et al. WHO’s new End TB Strategy. Lancet. 2015; 385: 1799-1801.
- World Health Organization. Towards TB elimination: an action framework for low-incidence countries. Rapport nummer WHO/HTM/TB/2014.13. World Health Organization, Geneve, Zwitserland, 2014.
- De Vries G, Riesmeijer R, KNCV Tuberculosefonds, RIVM. Nationaal plan tuberculosebestrijding 2016-2020. Op weg naar eliminatie. RIVM rapport 2016-0028. Rijksinstituut voor Volksgezondheid en Milieu, Bilthoven, Nederland, 2016.
- Van Rest JF, Erkens CGM, De Vries G. Evaluatie tuberculose screening asielzoekers in Nederland, 2011-2015. Den Haag, Nederland, 2017.
- Van Rest JF, Erkens CGM, De Vries G. Evaluatie tuberculose screening immigranten in Nederland, 2011-2015. Den Haag, Nederland, 2017.
- Centraal Bureau voor de Statistiek (CBS); Statline. Beschikbaar via: https://opendata.cbs.nl/statline/#/CBS/nl/
- Van den Boogaard J, Slump E, Schimmel HJ, Van der Hoek W, Van den Hof S, De Vries G. High incidence of active tuberculosis in asylum seekers from Eritrea and Somalia in the first five years after arrival in the Netherlands. Emerg Infect Dis. 2020; 26(4): 675-681.
Infectieziekten Bulletin, jaargang 31, nummer 2, november 2020