Infectieziekten Bulletin
September 2018 | jaargang 29, nummer 7
https://magazines.rivm.nl/2018/09/infectieziekten-bulletin
Gesignaleerd
Binnenlandse signalen
Landelijke toename van impetigo bij kinderen
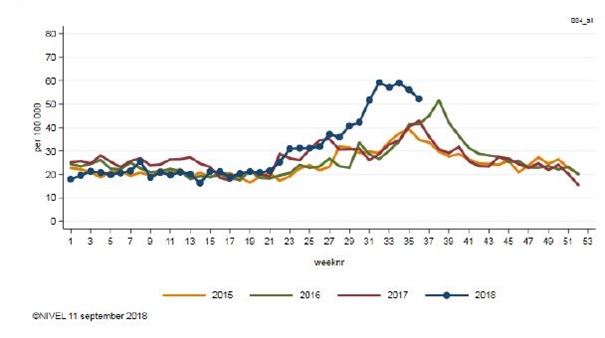
Twee huisartsen in de regio GGD Haaglanden hebben in augustus onafhankelijk van elkaar melding gedaan van een groot aantal patiënten in korte tijd met impetigo (krentenbaard). Eén huisarts had de afgelopen 6 weken opvallend veel patiënten met impetigo gezien, voornamelijk binnen gezinnen, en mogelijk gerelateerd aan een voetbalclub. Beide huisartsen rapporteren dat bij sommige patiënten andere locaties dan het aangezicht aangetast zijn en dat sommigen ook bulleuze letsels hadden. Verder gaven zij aan dat bij veel patiënten recidieven optraden of dat de behandeling met fusidinezuur niet aansloeg, waarna zij overgingen naar orale behandeling met flucloxacilline (conform de standaard van het Nederlands Huisartsen Genootschap (NHG) Bacteriële huidinfecties). Fusidineresistentie is bekend bij behandeling van impetigo. In 2017 vertoonde 17% van de geteste staphylococcus-aureusstammen uit de huisartsenpraktijken (alle leeftijden) deze resistentie. In de landelijke surveillance van Nivel Zorgregistraties eerste lijn is sinds week 31 (30 juli – 5 augustus) een duidelijke stijging te zien van het aantal kinderen (t/m 14 jaar) die de huisarts consulteerden in verband met impetigo. Deze stijging lijkt nu heviger en treed eerder op dan de gebruikelijke seizoensverheffing in de nazomers van de afgelopen jaren (Figuur 1). Deze verheffing is zichtbaar in bijna alle GGD regio’s. De meest voorkomende verwekker van impetigo is Staphylococcus aureus. In ongeveer 10% van de gevallen is de verwekker een Streptococcus pyogenes of een menginfectie. De kans op besmetting van andere kinderen is in de periode tot het indrogen van de erupties groot. (Bronnen: GGD Haaglanden, Nivel Zorgregistraties eerste lijn, NHG-Standaard Bacteriële huidinfecties, NETHMAP)
Figuur 1. Aantal huisartscontacten voor impetigo voor alle leeftijden per 100.000 inwoners, 2015-2018* (*t/m week 36). (Bron: Nivel Zorgregistraties eerste lijn)
Buitenlandse signalen
Vroege start transmissieseizoen en opmerkelijke toename van westnijlvirusinfecties in meerdere Europese landen
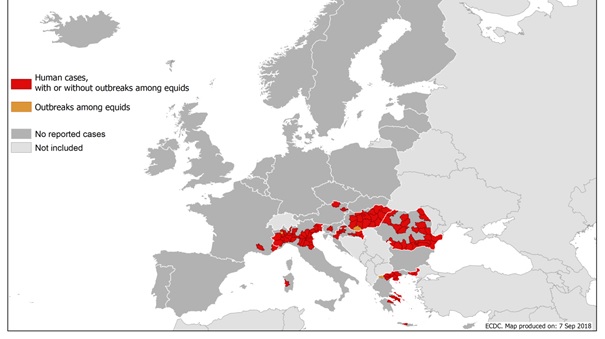
ECDC rapporteert een ongebruikelijk vroege start van het westnijlvirus(WNV)transmissieseizoen dat loopt van juni tot november en een grote toename van het aantal patiënten met een WNV-infectie in Europa. Tot en met 6 september 2018 zijn er dit seizoen 1112 patiënten door lidstaten van de Europese Unie (EU) en omringende landen gerapporteerd, waarvan het merendeel uit Italië, Griekenland, Roemenië en Hongarije (figuur 2). Het merendeel van de getroffen gebieden dit jaar zijn regio’s waar eerdere autochtone transmissie werd gemeld tussen 2014 en 2017. Er zijn 5 nieuwe gebieden; 3 gebieden in Italië, 1 in Oostenrijk en 1 in Slovenië.
Figuur 2. Regio’s met tenminste 1 patiënt met WNV-infectie, Oost- en Zuid-Europa, 2018 tot en met week 36. (Bron: ECDC)
Uitbraken van WNV-infecties onder paarden zijn dit seizoen gerapporteerd in Italië (66 uitbraken), Hongarije (42 uitbraken) en Griekenland (8 uitbraken) en Roemenië (1). De verwachting is dat de komende maanden verdere verspreiding van het virus plaatsvindt, en onder gunstige vectoromstandigheden, ook naar nieuwe gebieden. Verhoogde alertheid onder clinici is nodig voor vroegtijdige opsporing en melding van nieuwe patiënten. Bewoners en bezoekers van gebieden waar uitbraken van WNV-infecties zijn worden geadviseerd om goede muggenbeschermingsmaatregelen te gebruiken. Dit geldt vooral voor oudere mensen en mensen met een verminderde weerstand, die een groter risico lopen op neuro-invasieve complicaties, zoals (meningo-)encefalitis. Mensen die verbleven in gebieden waar sprake is van transmissie van WNV, mogen na hun vertrek 28 dagen geen bloed doneren tenzij een moleculair diagnostische test voor donatie negatief is. (Bronnen: Eurosurveillance ECDC)
Uitbraak van ebola in Noord-Kivu, Congo
Op 1 augustus meldde het Ministerie van Volksgezondheid van de Democratische Republiek Congo (DRC) een nieuwe uitbraak van ebola in de oostelijke provincie Noord-Kivu. Op basis van genetische analyse van het beschikbare Zaire-ebolavirus is er geen link tussen de huidige uitbraak en de recente uitbraak in de provincie Equateur. Tot en met 10 september zijn 132 patiënten gemeld. Bij 101 patiënten werd ebola bevestigd. 92 patiënten zijn overleden: 61 van hen had bevestigde ebola. Het merendeel van de patiënten is in Mangina, Mabalako health zone, Noord-Kivu provincie gemeld. Ook worden in de naburige provincie Ituri patiënten gemeld, maar blootstelling en transmissie is terug te voeren naar het epicentrum van de uitbraak. 16 patiënten zijn gezondheidswerker en zijn waarschijnlijk blootgesteld in klinieken voordat de uitbraak afgekondigd was. Inmiddels zijn naast risicocommunicatie en verscherpte infectiepreventiemaatregelen gezondheidswerkers en ondersteunend personeel gevaccineerd met rVSV-ZEBOV Ebolavaccin. Tevens is ringvaccinatie van contacten van ebolapatiënten gestart. De ethische commissie in DRC heeft, naast het eerder goedgekeurde geneesmiddel mAb114, nog 4 experimentele therapeutische middelen goedgekeurd: ZMapp, Remdesivir, Favipiravir en Regn3450–3471–3479. Het risico op de introductie van het ebolavirus naar de EU wordt als zeer laag ingeschat. (Bronnen: WHO, ECDC)
Hoogste aantal patiënten met mazelen in de WHO-Europese regio sinds 10 jaar
In de eerste 6 maanden van 2018 zijn meer dan 41000 kinderen en volwassen in de WHO-Europese regio gemeld met mazelen. Hiervan zijn er in ieder geval 37 overleden. Dit aantal overtreft het jaarlijkse aantal mazelenpatiënten in het afgelopen decennium, terwijl het nu nog maar over de eerste 6 maanden gaat. In 7 landen zijn tussen 1 januari en 31 juni 2018 meer dan 1000 patiënten met mazelen gemeld: Oekraïne, Servië, Frankrijk, Griekenland, Italië, Rusland en Georgië. Oekraïne is het hardst getroffen met meer dan 23000 meldingen van mazelen. In de EU/EEA(European Economic Area) werden 9529 patiënten gemeld in de eerste helft van 2018, waarvan 6828 (72%) in Frankrijk, Griekenland en Italië. In de WHO en ECDC rapportages zijn voor Nederland een aantal patiënten dubbel geteld, er worden voor deze periode 22 patiënten genoemd maar het waren er in totaal 17. Volgens de meest recente evaluatie van de European Regional Verification Commission for Measles and Rubella Elimination (RVC) was er in 43 van de 53 landen in de regio in 2017 sprake van ‘onderbroken endemische transmissie’ van mazelen. In 2 landen die voorheen de status ‘onderbroken endemische transmissie’ had, moest dit worden teruggedraaid naar ‘endemische transmissie’ omdat transmissieketens van meer dan 12 maanden hadden plaatsgevonden. De vaccinatiegraad is in de WHO Europese regio tussen 2016 en 2017 van 88% naar 90% gestegen. Er worden echter grote regionale verschillen gezien (van minder dan 70% tot meer dan 95% dekking). (Bronnen: WHO, ECDC, RIVM)
Auteur
S. Raven, Centrum Infectieziektebestrijding, RIVM
Correspondentie
Infectieziekten Bulletin, jaargang 29, nummer 7, september 2018
Meningokokkenurethritis; soms ‘onder’ het hoofd gezien…
Een huisarts kreeg een man van 27 jaar op zijn spreekuur met klachten van pus uit zijn penis. De man was heteroseksueel en had verschillende losse partners. De huisarts vroeg een ‘algemene kweek humaan uretra’ aan, met vermelding van urethritis. Bij dit kweekonderzoek wordt gekeken of er een overheersende bacterie is en welke dit dan is. Bij de man werd Neisseria meningitidis aangetoond; het kweekonderzoek was negatief voor Chlamydia trachomatis, Neisseria gonorrhoeae en Trichomonas vaginalis. Hierop nam de huisarts voor overleg contact op met het CSG en op hun verzoek werd hij doorverwezen.
Toen de man zich de dag daarop meldde bij het CSG waren zijn klachten al over. In overleg met de microbioloog werd een behandeling gestart met Ceftriaxon 1 gram en werd een volledige soascreening uitgevoerd. Tussen het kweekonderzoek van de huisarts en de screening door het CSG zaten ruim 2 weken. Dit kwam doordat de uitslag van het kweekonderzoek een tijd op zich liet wachten. De uitslag van de soascreening was negatief voor alle soa en ook de meningokokkenkweek was negatief.
Urogenitale infecties worden vaker veroorzaakt door gonokokken dan door meningokokken. De meningokok kan in het genitaal gebied echter wel zorgen voor een verscheidenheid aan klachten; uretritis, cervicitis, proctitis en een pelvic inflammatory disease. De transmissie van de meningokok bij mens-op-mensoverdracht verloopt via druppeltjes vanuit de neus-keelholte, door bijvoorbeeld hoesten, niezen, spreken of door direct contact.(1) Omdat de meningokok bij 5-15% van de bevolking de neus-keelholte koloniseert, kunnen mensen via orale seks besmet raken met de meningokok. (2)
Buitenlands onderzoek naar meningokokkenurethritis
In Ohio is onderzoek gedaan onder 75 mannen die een meningokokkenurethritis hadden. De mediane leeftijd van de mannen was 31 jaar. Het mediane aantal partners was 2 in de 3 maanden vóór de infectie (IQR=1-3). De meeste mannen hadden afscheiding uit de penis (91%) en gaven aan dat zij orale seks hadden gehad in het afgelopen jaar (96%). 15% had ook een chlamydia-infectie.(3)
In Groot Brittannië is een retrospectief onderzoek gedaan naar de prevalentie van meningokokken-uretritis onder mannen en vrouwen die voor een soa-test kwamen. Het onderzoek richtte zich op een periode van 28 maanden voor de soatest. Bij de groep van mannen die seks hebben met mannen (MSM) werden 5.571 urethrale isolaten onderzocht. Hiervan waren 11 isolaten - van totaal 10 patiënten - positief voor Neisseria meningitidis, 4,7% was positief voor Neisseria gonorrhoeae en 1,2% voor Chlamydia trachomatis. Bij de groepen van heteroseksuele mannen en vrouwen werden respectievelijk 8992 en 15976 isolaten onderzocht. Hierbij was geen enkel isolaat positief voor Neisseria meningitidis. (4)
Een ander onderzoek in Spanje laat zien dat de prevalentie van Neisseria Meningitidis in de urethra voorkomt onder 0.03-0.07% van de algemene bevolking en 0.7% onder MSM. (5)
Nederlandse situatie
In Nederland zijn er geen prevalentiecijfers van meningokokkenurethritis bekend. Wel heeft GGD Haaglanden in 2013 een casus beschreven van urethritis veroorzaakt door Neisseria Meningitidis. (6)
De vermoedelijk lage prevalentie in Nederland van meningokokkenurethritis noodzaakt niet tot het screenen van alle bezoekers van een CSG op Neisseria meningitidis. Maar als een klachtenbeeld dat past bij gonorroe niet kan worden bevestigd met laboratoriumdiagnostiek, kan het doen van diagnostiek naar Neisseria meningitidis overwogen worden.
Auteurs
J.H. Soeteman1, C.J.G. Kampman2
- Huisarts, Enschede
- GGD Twente
Correspondentie
Literatuur
1. Katz AR, Chasnoff R, Komeya A, Lee MV. Neisseria meningitidis urethritis: a case report highlighting clinical similarities to and epidemiological differences from gonococcal urethritis. Sex Transm Dis 2011;38:439-41
2. Bazan JA, Peterson AS, Kirkcaldy RD, et al. Notes from the Field: Increase in Neisseria meningitidis-Associated Urethritis Among Men at Two Sentinel Clinics - Columbus, Ohio, and Oakland County, Michigan, 2015. Morb Mortal Wkly Rep 2016;65:550-2
3. Bazan JA, Turner AN, Kirkcaldy RD, et al. Large Cluster of Neisseria meningitidis Urethritis in Columbus, Ohio, 2015. Clin Infect Dis 2017;65:92-99
4. Maini M, French P, Prince M, et al. Urethritis due to Neisseria meningitidis in a London genitourinary medicine clinic population. Int J STD AIDS 1992;3:423-5
5. Nebreda T., Campos A., Merino F. J. Urethritis caused by Neisseria meningitidis serogroup C. Clin Microbiol Infect 1999;5: 57–60
6. Genders RE, Spitaels D, Jansen CL, van den Akker TW, Quint KD. A misleading urethral smear with polymorphonuclear leucocytes and intracellular diplococci; case report of urethritis caused by Neisseria meningitidis. J Med Microbiol 2013;62:1905-6
Infectieziekten Bulletin, jaargang 29, nummer 7, september 2018
Seoulvirus in Nederland
Seoulvirus is een orthohantavirus dat wordt overgedragen door ratten. In 2016 is voor het eerst een patiënt met seoulvirus gediagnosticeerd in Nederland. In 2017 werden 3 patiënten gediagnosticeerd. Alle vier de patiënten hadden contact gehad met ratten, zowel tamme huisdierratten als voederratten voor reptielen. Bij deze ratten is ook seoulvirus gevonden. Dit artikel geeft een kort overzicht van de casussen en het onderzoek dat momenteel loopt naar seoulvirus bij in Nederland gehouden ratten.
Seoulvirus in Nederland
Het genus orthohantavirus (voorheen: hantavirus) behoort tot de Bunyaviridae familie. Orthohantavirussen circuleren in specifieke knaagdier- , insectivoor- en vleermuisgastheren. In Nederland is de circulatie van 3 typen orthohantavirussen aangetoond. Puumalavirus (PUUV) is gevonden in rosse woelmuizen (Myodes glareolus) en tulavirus (TULV) in veldmuizen (Microtus arvalis). Seoulvirus komt voor bij ratten, bij zowel wilde als tamme ratten. Het seoulvirus is in Nederland voor het eerst in 2015 in wilde bruine ratten (Rattus norvegicus) beschreven. (1) Transmissie van orthohantavirussen gaat via feces, urine en speeksel. In het milieu kunnen orthohantavirussen ongeveer tot 2 weken overleven. (2)
Er worden 2 ziektebeelden onderscheiden bij orthohantavirussen, waaronder hemorragische koorts met renaal syndroom (HKRS) dat wordt gezien in Europa en Azië. De orthohantavirussen in Europa veroorzaken milde vormen van HKRS, met vooral griepachtige klachten en nier- of leverklachten. De ernst van deze klachten kan verschillen. Het merendeel van de infecties verloopt asymptomatisch. De meerderheid van de humane gevallen in Europa, inclusief Nederland, wordt veroorzaakt door PUUV. (3) In 2016 is in Nederland voor het eerst een humane infectie met seoulvirus vastgesteld. Seoulvirusinfectie geeft een ernstigere vorm van HKRS en de case fatality rate van seoulvirusinfecties wordt geschat tussen de 1-2%.
Casusbeschrijvingen
In oktober 2016 meldde een 28-jarige man zich bij de huisarts. Hij had sinds 4 dagen koorts en last van braken en diarree. Hij werd opgenomen met het vermoeden van een gastro-enteritis of colitis. Hij werd getest op leptospirose, omdat hij meldde in de Rijn te hebben gezwommen. Diagnostiek voor leptospirose was negatief. Vanwege zijn vrijwilligerswerk op een fokkerij voor voederratten, en omdat de man zelf ook voederratten had voor zijn slangen, is hij tevens getest op orthohantavirus. De patiënt bleek serologisch positief voor orthohantavirus in de mozaïek IFA, met de hoogste titers tegen seoulvirus. De RT-PCR was echter negatief. Serotypering met behulp van een orthohantavirus virus neutralisatie test (VNT) bevestigde een infectie met seoulvirus.
In april 2017 is seoulvirus bij nog 2 patiënten gediagnosticeerd. Het betrof 2 mannen van 66 en 32 jaar uit dezelfde stad, die binnen 2 weken beide ziek werden. Zij hadden allebei contact met een voederrattenfokkerij met ongeveer 300 ratten. Beide mannen waren serologisch positief in de orthohantavirusmozaïek IFA en positief in de RT-PCR voor seoulvirus.
De vierde patiënt die in mei 2017 werd gediagnosticeerd, was een 17-jarige man die 2 tamme ratten als huisdier had. De herkomst van deze ratten was onduidelijk, waardoor een eventuele bron niet kon worden getest.
De 4 patiënten vertoonden een HKRS-beeld, waarbij opviel dat alle 4 ook duidelijk afwijkingen hadden in de leverfunctie. Alle patiënten zijn hersteld.
Rattenonderzoek
Seoulvirus komt voor bij zowel bruine als zwarte (Rattus rattus) ratten. Tamme ratten die als huisdier worden gehouden of dienen als voederdier voor bijvoorbeeld reptielen, zijn genetisch bruine ratten. Ratten zijn dragers van seoulvirus en worden zelf niet ziek van een besmetting met het virus. Ze kunnen besmet raken met het seoulvirus door elkaar te bijten en te krabben of door in contact te komen met besmette uitwerpselen van andere ratten. De ratten van de 4 patiënten zijn getest op het voorkomen van seoulvirus. Hiervoor is de humane orthohantavirus ELISA aangepast door het gebruik van rattenspecifieke reagentia.
Van de eerste patiënt zijn 10 ratten getest, waarvan 5 ratten vers geëuthanaseerd en 5 ingevroren dieren. Hiervan waren 2/5 verse dieren serologisch positief in de orthohantavirus ELISA en de RT-PCR. Van de bevroren ratten waren 4/5 ratten positief in beide testen. Van de fokkerij waar de patiënt als vrijwilliger werkte, en waar waarschijnlijk zijn eigen ratten vandaan kwamen, zijn 56 ratten getest. 40 volwassen ratten waren allemaal serologisch positief en allemaal RT-PCR-positief. Van de 16 nog niet helemaal volwassen ratten was 1 rat serologisch positief, maar geen enkele was positief in de RT-PCR.
Van de fokkerij waaraan de tweede en derde patiënt verbonden waren, zijn 10 ratten getest. Deze waren allemaal positief in de orthohantavirus ELISA en RT-PCR. De 2 tamme ratten van de vierde patiënt waren ook positief in de orthohantavirus ELISA en RT-PCR.
Discussie
Serologie speelt een belangrijke rol bij de diagnostiek van orthohantavirussen, omdat de viremische fase erg kort is en de viral load vaak laag. Er wordt op zowel IgM als IgG getest. Voor de bevestiging is sinds kort ook een virusneutralisatietest (gouden standaard) beschikbaar op het RIVM, en wordt ook qPCR uitgevoerd. Orthohantavirusdiagnostiek kan zowel bij het RIVM als bij het Erasmus MC worden uitgevoerd.
Orthohantavirusinfecties zijn meldingsplichtig in Nederland sinds december 2008. (3) De 4 patiënten zijn afzonderlijk gediagnosticeerd , in 3 verschillende regio's van het land.
Bij de eerste fokkerij zijn verschillende aanpassingen gedaan om het risico op verspreiding van het virus te verminderen. Bijvoorbeeld door de vrouwtjesratten na het spenen van de jongen in vaste in plaats van willekeurige fokbakken terug te plaatsen, om verspreiding van het virus tegen te gaan. Bij het tweede bedrijf zijn door de eigenaren alle volwassen ratten gedood en heeft men verder gefokt met de jonge dieren. Of deze maatregelen effectief waren, wordt momenteel onderzocht. Verder zijn beide fokkerijen gewezen op het handhaven van strikte hygiëne: intensief contact met ratten vermijden, handen goed wassen na contact met ratten of het rattenverblijf, en het hok regelmatig verschonen. Verder is men er op gewezen dat ook ratten die gezond ogen het virus bij zich kunnen dragen.
Risico-inventarisatie en lopend onderzoek
Na het vaststellen van de eerste patiënt is een risico-inventarisatie gemaakt om het risico van seoulvirus voor de Nederlandse volksgezondheid te kunnen bepalen. Uitgaande van resultaten uit het buitenland, is de kans op besmetting met seoulvirus waarschijnlijk klein. Mensen die veel in contact komen met gehouden ratten lopen meer risico op besmetting. De risico-inventarisatie werd echter bemoeilijkt door het ontbreken van cijfers over het houden van ratten in Nederland. Er is veel onbekend over aantallen gehouden ratten (zowel tamme huisdierratten als voederratten), aantallen fokkerijen, de contacten tussen verschillende fokkerijen en verschillende sectoren en of seoulvirus over deze houderijen is verspreid. Ook is onbekend of de verschillende soorten houderijen (tamme ratten, voederratten) allebei in dezelfde mate besmet zijn. Deze kennishiaten zijn ook genoemd in het deskundigenberaad zoönosen over seoulvirus in oktober 2017, waarbij werd geadviseerd om onderzoek te doen naar de kennis die nog ontbreekt.
Daarom is in 2018 een onderzoek gestart naar het voorkomen van seoulvirus bij gehouden ratten in Nederland. Dit betreft zowel huisdierratten als voederratten. Geëuthanaseerde en dode ratten worden verzameld via dierenartsen, ratteries (hobbymatige/kleinschalige fokkers van ratten) en commerciële fokkerijen. Op het RIVM worden de ratten getest met zowel serologie als PCR. De resultaten van het onderzoek worden in 2019 verwacht. Met de informatie kan gerichter voorlichting worden gegeven aan bijvoorbeeld ratteneigenaren, verenigingen, dierenartsen en (huis)artsen. Meer informatie is te vinden op www.rivm.nl/seoulonderzoek. Zolang onduidelijk is of seoulvirus over heel Nederland verspreid is, in welke populaties het voorkomt, en welke maatregelen kunnen worden ingezet ter voorkoming van verspreiding, worden geen ruimingsmaatregelen aangeraden. Wel wordt aangeraden verschillende preventieve maatregelen te nemen.
Auteurs
M. Maas, A. de Vries, T. Hoornweg, J. Reimerink, Centrum Infectieziektebestrijding, RIVM, Bilthoven
Correspondentie
Literatuur
- Verner-Carlsson, J., Lõhmus, M., Sundström, K., Strand, T.M., Verkerk, M., Reusken, C., Yoshimatsu, K., Arikawa, J., van de Goot, F., Lundkvist, Å., 2015. First evidence of Seoul hantavirus in the wild rat population in the Netherlands. Infection ecology & epidemiology 5, 27215
- Kallio, E.R., Klingström, J., Gustafsson, E., Manni, T., Vaheri, A., Henttonen, H., Vapalahti, O., Lundkvist, Å., 2006. Prolonged survival of Puumala hantavirus outside the host: evidence for indirect transmission via the environment. Journal of General Virology 87, 2127-2134.
- Uiterwijk, M., Friesema, I., Valkenburgh, S., Holtslag, M., van Pelt, W., van den Kerkhof, H., van der Giessen, J., Kortbeek, T., Nijsse, R., Maassen, K. 2017. Staat van Zoönosen 2016. In State of Zoonotic Diseases 2016 (Rijksinstituut voor Volksgezondheid en Milieu RIVM).
Dank
Veel dank gaat uit naar de betrokkenen vanuit de laboratoria, de microbiologen, GGD'en en de artsen, evenals de personen betrokken bij het onderzoek van de ratten: de NVWA en de uitvoerders van de secties.
Infectieziekten Bulletin, jaargang 29, nummer 7, september 2018
Intradermale rabiësvaccinaties zorgen voor voldoende immuunrespons
Rabiës wordt veroorzaakt door een lyssavirus, dat meestal wordt overgedragen door contact met speeksel van dier op mens. In 99% van de gevallen wordt overdracht van het virus veroorzaakt door een beet of krab van een hond. Jaarlijks sterven naar schatting 55.000 mensen aan rabiës. Het virus komt in meer dan 150 landen voor. Nederland heeft sinds 1923 een rabiësvrije status. In Nederland komt alleen bij vleermuizen het lyssavirus endemisch voor (European bat lyssavirus, EBLV 1 en 2).(1-4) In 1962 overleden 4 mensen - behorend tot 1 cluster - aan rabiës; in de jaren daarna overleden nog 4 anderen. Zij waren allemaal in het buitenland gebeten door een rabide dier. (5-9) In Nederland zijn het dan ook met name reizigers die naar gebieden gaan waar rabiës meer voorkomt, die een risico lopen.
Intradermale rabiësvaccinaties zorgen voor voldoende immuunrespons
In Nederland bestond tot juni 2018 het basisschema van PrEP uit 3 intramusculaire injecties van elk 1 ml op dag 0, 7 en tussen dag 21 en 28. Een voltooid PrEP-schema geeft geen totale bescherming maar dient ervoor om na PEP (een vaccinatie op dag 0 en 3) een snelle respons te verkrijgen. Dit is in plaats van het toedienen van immunoglobuline tegen rabiës en 5 vaccinaties (op dag 0, 3, 7,14 en 28) zonder voorafgaande PrEP.(3, 10) Een alternatieve toedieningswijze voor PrEP bestaat uit intradermale vaccinaties volgens hetzelfde schema waarbij per dosis slechts 0,1 ml rabiësvaccin wordt gebruikt. In Nederland is deze manier van vaccineren niet geregistreerd via het College ter Beoordeling van Geneesmiddelen (CBG). De verantwoordelijkheid ligt dan ook geheel bij de arts die het vaccin toedient of laat toedienen.(3, 10) De World Health Organization (WHO) erkent de intradermale methode wel al jaren als een effectieve en veilige methode, mits het juiste vaccin onder goede condities wordt bewaard en een correcte vaccinatietechniek wordt toegepast door competent personeel.(2, 11, 12)
Sinds november 2013 biedt de GGD Hollands Noorden haar cliënten van het reizigersspreekuur intradermale rabiësvaccinaties aan. Uit de praktijk blijkt dat veel reizigers zich vanwege de kosten niet preventief laten vaccineren tegen deze dodelijke ziekte. Door de intradermale techniek worden er meerdere doses uit 1 ampul rabiësvaccin gehaald waardoor de kosten voor de cliënt fors lager liggen. Een intramusculaire vaccinatie kost € 71,50, een intradermale vaccinatie € 31. Op een serie van 3 vaccinaties scheelt dat € 121,50.(13) Omdat uit niet-gepubliceerd onderzoek van een andere GGD bleek dat de antistoftiter na intradermale rabiësvaccinaties niet altijd voldoende was, rezen er vragen naar de betrouwbaarheid van deze techniek.(14) De GGD Hollands Noorden stapte in 2016 over van het vaccin Verorab naar het vaccin Rabipur. Dit leek het juiste moment om de werkwijze van GGD Hollands Noorden te toetsen door een onderzoek te doen naar de immuunrespons bij intradermaal gevaccineerde cliënten.
Materiaal en methode
Studiepopulatie
Tussen juni 2016 en februari 2017 werden 50 cliënten van het reizigersspreekuur van de GGD Hollands Noorden intradermaal gevaccineerd met Rabipur. De deelnemers waren tussen 16-60 jaar oud en hadden geen immuunstoornissen. Diegenen die vanwege hun reisbestemming profylactisch behandeld moesten worden met mefloquine, startten hiermee tot 10 dagen na de laatste vaccinatie, vanwege mogelijke interactie met het vaccin.(10) Verder moesten de deelnemers het vaccinatieschema exact kunnen volgen en hiervoor op 3 maandagen naar de locatie in Alkmaar komen. Door hiervoor een vaste dag te kiezen konden de patiënten geclusterd worden en de aanwezigheid van competent personeel worden georganiseerd.
Het onderzoek was een kwaliteitstoetsing van de eigen werkwijze. Het was geen wetenschappelijk onderzoek en er waren geen extra gezondheidsrisico’s voor de deelnemers. De Medisch Ethische Toetsingscommissie oordeelde dan ook dat het onderzoek niet voorgelegd hoefde te worden voor toetsing. Bij dit onderzoek is het beginsel van informed consent nageleefd waarbij alle deelnemers gedegen werden voorgelicht (mondeling en schriftelijk) voordat zij hun deelneming schriftelijk konden bevestigen. Verder werden zij schriftelijk op de hoogte bracht van de resultaten van de titerbepalingen.
Vaccinatie
Op dag 0, 7 en 28 kregen de deelnemers een intradermale rabiësvaccinatie (1-site) met Rabipur (GlaxoSmithKline BV). Het gereconstitueerde vaccin bestond uit 1 ml injectievloeistof met tenminste 2,5 IE geïnactiveerd rabiësvirus (stam Flury LEP). Hiervan werd 0,1 ml (>0,25 IE) ingespoten. Alle 3 de vaccinaties werden van proximaal naar distaal op de onderarm gezet. Dit werd uitgevoerd door een medisch technisch medewerker (MTM) van de afdeling tuberculosebestrijding van de GGD, met ruime ervaring in het intradermaal toedienen van tuberculine (Mantouxtest). De MTM registreerde na elke vaccinatie ook de grootte van de kwaddel in millimeters. Tijdens de laatste vaccinatie op dag 28 nam de reizigersverpleegkundige tevens bloed af voor een antistoftitercontrole. Hiervoor werden de reguliere stolbloedbuisjes en naalden gebruikt. De dop van het buisje werd met tape verzegeld en verpakt in een safety bag. Die werd in een luchtkussenenvelop via de reguliere post verstuurd naar het laboratorium. Dit is conform de voorwaarden van de ADR subklasse 6.2 voor biologische stoffen categorie B (UN3373) met verpakkingsinstructie P650, als onderdeel van onder andere de Wet vervoer gevaarlijke stoffen.(15) Het gekoeld versturen van bloed is niet nodig, tenzij het dagenlang onderweg is. Als er na 2 vaccinaties nog onvoldoende antistoffen aanwezig waren, werd 2 weken na de derde vaccinatie nogmaals een antistoftiterbepaling gedaan.
Antistoftiterbepaling
De antistoftiterbepalingen werden uitgevoerd door het Medisch Microbiologisch Laboratorium van het Wetenschappelijk Instituut Volksgezondheid in Brussel, waar ook het Belgisch Nationaal Referentiecentrum voor Rabiës is gevestigd. Zij voeren daar 4 keer per week deze test uit. Door middel van een seroneutralisatietest (RFFIT) worden rabiës neutraliserende antistoffen aangetoond.Een antistoftiter van >0,5 IE/ml wordt als voldoende immuunrespons beschouwd.
Statistische analyse
Voor de beschrijving van resultaten werd IBM SPSS Statistics V21 gebruikt. Om een mogelijk verband aan te tonen tussen antistoftiter en leeftijd, geslacht en kwaddelgrootte werd een lineair regressiemodel gebruikt.
Financiering
De kosten van 3 intradermale vaccinaties plus de gebruikelijke consultkosten waren voor rekening van de cliënt. De kosten van de antistoftiterbepaling werden door de GGD betaald, in het kader van kwaliteitstoetsing.
Resultaten
Er waren 50 deelnemers aan het onderzoek waarvan 23 mannen en 27 vrouwen. De mediane leeftijd was 24 jaar (range 18-59) met een IQR van 10. Ze werden allemaal volgens het schema 3 keer intradermaal gevaccineerd. Bij 49 deelnemers werd de antistoftiter op dag 28 bepaald en 48 van hen hadden 2 weken na de tweede vaccinatie een goede titer van >0,5 IE/ml. Bij 10 deelnemers lag de titer tussen de 0,5-2,9 IE/ml (range 0,7-2,4), bij 19 tussen de 3-10 IE/ml (range 3,2-9,4) en bij 19 was die groter dan 10 IE/ml (tabel 1). Van 1 deelnemer kwam het bloed niet aan in het laboratorium en bij hem werd op dag 65 een nieuwe antistoftiterbepaling gedaan. Deze was toen 1,6 IE/ml.
Tabel 1. Kenmerken van deelnemers, N=50
| leeftijd mediaan(IQR, range) | 24 (10, 18-59 |
| Geslacht man/vrouw | 23/27 |
| Titer op dag 28 in IE/mL (N=49) | |
| <0,5 | 1 |
| 0,5-2,9 (range in IE/mL) | 10 (0,7-2,4) |
| 3-10 (range in IE/mL) | 19 (3,2-9,4) |
| >10 | 19 |
| Kwaddel gemiddeld | |
| Vacc 1in mm (range) | 5,6 (0-10) |
| Vacc 2 in mm (range) | 5,8 (0-9) |
| Vacc 3 in mm (range) | 6,2 (1-10) |
Tabel 2. Invloed variabele op hoogte titer (univariaat), N=48
| Variabelen | B | p | 95%CI |
| leeftijd | -0,09 | 0,04 | -0,2 – -0,002 |
| geslacht | 1,2 | 0,3 | -0,9 – 3,3 |
| Grootte kwaddel-0,8 – 0,2 | |||
| Vacc 1 | 0,3 | 0,3 | -0,3 – 0,8 |
| Vacc 2 | -0,3 | 0,3 | -0,9 – 0,2 |
| Vacc 3 | -0,2 | 0,3 | -0,8 – 0,2 |
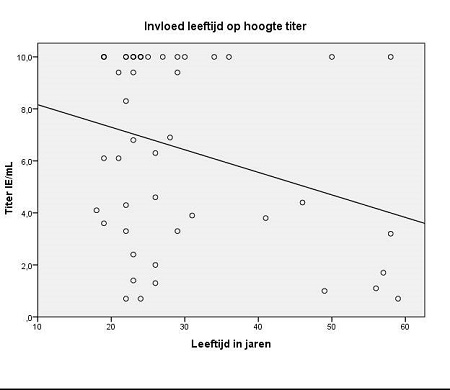
1 deelnemer had op dag 28 een antistoftiter <0,5 IE/ml. Vanwege een reis kon bij hem pas op dag 224 opnieuw de titer worden bepaald en die was nog steeds <0,5 IE/ml. Deze deelnemer kreeg op dag 287 een intramusculaire vaccinatie (1,0 ml met >2,5 IE). Na 7 dagen (dag 294) was de titer 5,1 IE/ml en 28 dagen na deze laatste vaccinatie (dag 315) 7,2 IE/ml. 1 deelnemer was tussen vaccinatie 2 en 3 gestart met mefloquineprofylaxe, maar dit bleek geen nadelige invloed te hebben op de titer; deze was >10IE/ml.Volgens de lineaire regressieanalyse heeft leeftijd een negatieve invloed op de antistoftiterhoogte (B -0,09, p 0,04, figuur 1). Geslacht lijkt niet van invloed te zijn (B 1,2, p 0,3). De grootte van de kwaddel na elke vaccinatie leek ook geen invloed te hebben op de hoogte van de titer (respectievelijk B 0,3, -0,3 en -0,2, allen p 0,3, tabel 2).
Figuur 1. Invloed leeftijd op hoogte titerLet op: titeruitslagen >10 IE/mL zijn opgenomen als 10 IE/mL
Discussie/beschouwing
Het doel van dit onderzoek was het vaststellen van de betrouwbaarheid van intradermale vaccinatie tegen rabiës uitgevoerd bij GGD Hollands Noorden. Hiervoor hebben wij de antistoftiters bepaald van 50 cliënten die interadermaal tegen rabiës werden gevaccineerd. Zoals de WHO omschrijft moet het vaccin onder de juiste omstandigheden bewaard en toegediend worden door goed getraind personeel.(2) Op de GGD-locatie in Alkmaar hebben wij de mogelijkheid om MTMs van de afdeling tuberculosebestrijding in te zetten die ervaren zijn in het toedienen van intradermale injecties. Dit is belangrijk omdat de immuunrespons minder of zelfs afwezig kan zijn als een verkeerde priktechniek wordt gebruikt (bijvoorbeeld subcutaan of intramusculair). Intradermale vaccinatie is niet in Nederland geregistreerd via het CBG, omdat de handelsvergunninghouders dit niet hebben aangevraagd (schriftelijke mededeling CBG). Dat is jammer omdat deze vaccinatietechniek volgens de WHO een goede techniek is en een stuk goedkoper. Vooral de hoge kosten van de reguliere rabiësvaccinatie kan mensen weerhouden van PrEP tegen rabiës.In 2013 werd bij de GGD Hollands Noorden 273 keer intramusculair en 25 keer intradermaal een rabiësvaccin toegediend. In 2016 was dit 296 en 291 keer. Dit is een toename van 266 intradermaal toegediende rabiësvaccindoses. Wij vaccineerden 6 à 7 cliënten met 1 ampul. Deze manier van vaccineren is van groot belang in tijden van vaccinschaarste.(16) Daarnaast kan na een mogelijke blootstelling aan rabiës en de afwezigheid van PrEP leiden tot enerzijds niet tijdige adequate PEP en anderzijds tot hogere kosten vanwege de toediening van dure immunoglobulinen.
Er is in het buitenland veel onderzoek gedaan naar de betrouwbaarheid van intradermale rabiësvaccinaties. Het blijkt dat, ongeacht het vaccin, de dosering en het schema, intradermaal toegediende rabiësvaccins zeer immunogeen zijn en bij de meeste deelnemers aan onderzoeken een goede immuunrespons opwekken. (17-20) Gemiddeld laten alle onderzoeken een titer van ≥0,5 IE/ml zien. Echter, daarmee kan niet met zekerheid worden gezegd of elke deelnemer een goede titer heeft. Verder blijkt dat de titer na 1 jaar bij een deel van de deelnemers ook weer is weggezakt, wat op zich een normale immunologische reactie is.Wat belangrijker is, is dat de onderzoeken ook aantonen dat er na een boostervaccinatie voldoende immuunrespons op gang komt, hetgeen precies is wat we met een PEP-behandeling willen bereiken.(18, 19) Het onderzoek van Yanagisawa et al. komt qua vaccin en vaccinatieschema het meest overeen met ons onderzoek en in hun onderzoek hadden alle deelnemers na 42 dagen een antistoftiter ≥0,5 IE/ml.(20)In Nederland werden al in 1991 door Visser et al. positieve ervaringen met intradermaal toegediende rabiësvaccinaties beschreven. Van de 100 deelnemers in hun onderzoek kregen 98 een beschermende antistoftiter. Zij concludeerden dat een titerbepaling niet meer nodig is als de vaccinatie correct wordt uitgevoerd.(21)De werkgroep SAGE (Strategic Advisory Group of Experts) van de WHO heeft in april 2018 aanbevelingen gedaan die gevolgen hebben voor wijzigingen van het rabiëspreventiebeleid. Zij stellen dat intradermale en intramusculaire vaccinatie als even effectief kan worden beschouwd. Daarnaast adviseren zij een vereenvoudigd PrEP-schema van tweemaal 2 site intradermale vaccinaties op dag 0 en 7.(3, 22)
Dit onderzoek naar de intradermale rabiësvaccinaties die worden gegeven door GGD Hollands Noorden, laat goede resultaten zien. 49 van 50 deelnemers hadden na 3 vaccinaties, conform het schema, een titer van >0,5 IE/ml. Er was 1 uitzondering: een gezonde jongeman zonder medicatie of medische voorgeschiedenis. Hij volgde het voorgeschreven schema en bij elke vaccinatie ontstond een kwaddel van 5 mm als maat voor een correct uitgevoerde intradermale vaccinatie, maar zijn titer op dag 28 was <0,5 IE/ml.(23) Ook 6 maanden na de derde vaccinatie, was die nog niet gestegen. Er werd besloten hem 8,5 maand na de derde vaccinatie intramusculair te vaccineren met 1 ml Rabipur. 1 week nadien had hij een goede titer van 5,1 IE/ml en 4 weken later was deze gestegen naar 7,2 IE/ml. Na overleg met prof. dr. L.G. Visser (LUMC) hebben wij de conclusie getrokken dat bij deze deelnemer al sprake was van een immunologisch geheugen gezien het feit dat hij 1 week na de intramusculaire vaccinatie al een goede antistoftiter had.
Enkele kanttekeningen bij ons onderzoek
• Het aantal deelnemers was beperkt en zij konden alleen meedoen als zij gezond waren en tussen de 16-60 jaar oud. Uit de regressieanalyse in dit onderzoek bleek dat er een verband bestaat tussen leeftijd en antistoftiterhoogte want deze neemt af als de leeftijd stijgt. Dit is een al langer bekend gegeven hetgeen blijkt uit diverse onderzoeken over andere vaccinaties. (24, 25) In ons onderzoek hebben wij de titeruitslagen >10 IE/ml gelijkgesteld aan 10 IE/ml waardoor het effect van de leeftijd een onderschatting is van het werkelijke effect (figuur 1). • Wij hebben geen relatie gevonden tussen de grootte van de kwaddel en de hoogte van de titer. Het ontstaan van een kwaddel is wel een marker voor een juiste toediening van de vaccinatie.(23)• Deze studie zegt niets over de titerhoogtes op langere termijn. Het bloed werd afgenomen op dag 28. Op het moment van afname waren er nog maar 2 vaccinaties toegediend. Zelfs na 2 vaccinaties 1-site werden al goede antistoftiters gezien. Goedbeschouwd is het niet van belang hoe lang de titer >0,5 IE/ml blijft, want het immunologisch geheugen blijft lang aanwezig waardoor een snelle boosterrespons zal optreden indien er een revaccinatie wordt toegediend. Dit betekent dat ook al daalt de titer naar <0,5 IE/ml, er voldoende bescherming is in geval er binnen 24 uur na mogelijke blootstelling PEP wordt gegeven. (3, 18, 19)
Conclusie
Intradermale rabiësvaccinaties met 0,1 ml (>0,25 IE) Rabipur op dag 0, 7 en 28 (1-site) uitgevoerd bij de GGD Hollands Noorden bij gezonde personen van 18-59 jaar, zorgen voor een goede immuunrespons. De intradermaal gevaccineerde personen gaan voldoende beschermd tegen rabiës op reis en zij hoeven in geval van een mogelijke blootstelling alleen het verkorte PEP-schema te volgen. Dit scheelt zowel in PrEP- als in PEP-kosten.
Voor de uitvoering van dit onderzoek danken wij de artsen, verpleegkundigen, medisch technisch medewerkers en administratief medewerkers van het reizigers- en tuberculoseteam van de GGD Hollands Noorden. Harm Menger voor zijn betrokkenheid bij de opzet van het onderzoek. Prof. dr. L.G. Visser voor zijn advisering en kritisch meelezen. Epidemioloog Loes Jaspers voor haar advies op gebied van statistische analyses. Sanne Terryn en andere medewerkers van het laboratorium in Brussel voor hun medewerking en advies omtrent de antistoftiterbepalingen.
Auteurs
M. Dimmendaal1, F.A.N. Slijkerman Megelink2
- GGD Hollands Noorden (nu werkzaam bij GGD regio Utrecht)
- GGD Hollands Noorden
Correspondentie
Literatuur
- World Health Organization. Rabies. Fact Sheet. [updated March 2017; cited 15-05-2016 ]. http://www.who.int/mediacentre/factsheets/fs099/en/].
- World Health Organization. Rabies vaccines: WHO position paper [cited 15-05-2016]. http://www.who.int/wer/2010/wer8532.pdf?ua=1].
- RIVM. LCI-richtlijn rabies [cited 28-02-2017]. http://www.rivm.nl/Documenten_en_publicaties/Professioneel_Praktisch/Ric...ës].
- Van der Poel WH, Van der Heide R, Verstraten ER, Takumi K, Lina PH, JA. K. European bat lyssaviruses, The Netherlands. Emerging infectious diseases. 2005;Dec;11(12):1854-9.
- Bekker BV. Medische aspecten van de recente rabiesuitbraak. Tijdschr Diergeneesk. 1963;Deel 88, aflevering 25:1971-8.
- Ladee GA, Blomjous AAM, Silberman RM. Een geval van in Nederland geacquireerde rabies. Ned Tijdschr Geneeskunde 1962; 106:2222-4.
- Schrijver HM, Veering MM, Vis MM. Een patiënt met rabiës in Nederland. Ned Tijdschr Geneeskunde 1997;141(9).
- van Thiel PP, van den Hoek JAR, Eftimov F, et al. Fatal case of human rabies (Duvenhage virus) from a bat in Kenya: the Netherlands, December 2007. Euro Surveill. 2008;13(2):pii=8007.
- Goorhuis A. Rabies - Netherlands: ex Haiti, canine, human. ProMed-mail archive number 201306251791201. Published date: 2013-06-25.
- LCR. Richtlijn rabies (pre-expositie) [cited 28-02-2017]. https://www.mijnlcr.nl/MagicScripts/MGrqispi.dll?APPNAME=mijnLCR&PRGNAME... 38].
- World Health Organization. Background paper: Proposed revision of the policy on rabies vaccines and rabies immunogloblins. September 22, 2017.
- World Health Organization. WHO expert consultation on rabies: first report. WHO technical report series 931. 2004.
- GGD Hollands Noorden. Kosten en vergoedingen Reizigersvaccinatie [cited 2018-03-14]. Available from: https://www.ggdhollandsnoorden.nl/reizen/kosten-en-vergoedingen.aspx.
- Natrop G. Het raadsel van de te lage titers - Dilemma’s bij het aanbieden van intracutane rabiës pre-expositie profylaxe. LCR Update. 2015;Jaargang 17 nummer 3.
- RIVM. ADR 2017 [cited 2018-03-21]. Available from: https://www.rivm.nl/rvs/Gevaarsindeling/ADR.
- Recuenco S, Warnock E, Osinubi MOV, Rupprecht CE. A single center, open label study of intradermal administration of an inactivated purified chick embryo cell culture rabies virus vaccine in adults. Vaccine. 2017;35(34):4315-20.
- Sudarshan MK, Gangaboraiah B, Ravish HS, Narayana DH. Assessing the relationship between antigenicity and immunogenicity of human rabies vaccines when administered by intradermal route: results of a metaanalysis. Hum Vaccin. 2010 Jul;6(7):562-5.
- Wongsaroj P, Udomchaisakul P, Tepsumethanon S, Khawplod P, Tantawichien T. Rabies neutralizing antibody after 2 intradermal doses on days 0 and 21 for pre-exposure prophylaxis. Vaccine. 2013 Mar 25;31(13):1748-51.
- Khawplod P, Jaijaroensup W, Sawangvaree A, Prakongsri S, Wilde H. One clinic visit for pre-exposure rabies vaccination (a preliminary one year study). Vaccine. 2012 Apr 19;30(19):2918-20.
- Yanagisawa N, Takayama N, Mannen K, Nakayama E, Suganuma A. Immunogenicity of intradermal vaccination of Japanese rabies vaccine for preexposure immunization following WHO recommendation. J Infect Chemother. 2012 Feb;18(1):66-8.
- Visser LG, van 't Wout JW, van der Kaay HJ, van Steenis G, van Furth R. Immuunrespons na preventieve intracutane rabiesvaccinatie. Ned Tijdschr Geneeskd. 1991;135:1686-7.
- World Health Organization. Rabies vaccines: WHO position paper - April 2018. Weekly epidemiological report. 2018;93, No 16:201-20.
- Mantoux reactie (tuberculine test): Huidziekten.nl; [cited 22-12-2017]. Available from: http://www.huidziekten.nl/zakboek/dermatosen/mtxt/Mantoux.htm.
- Weinberger B, Herndler-Brandstetter D, Schwanninger A, Weiskopf D, Grubeck-Loebenstein B. Biology of immune responses to vaccines in elderly persons. Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 2008;46(7):1078-84.
- Grubeck-Loebenstein B, Della Bella S, Iorio AM, Michel JP, Pawelec G, Solana R. Immunosenescence and vaccine failure in the elderly. Aging clinical and experimental research. 2009;21(3):201-9.
Infectieziekten Bulletin, jaargang 29, nummer 7, september 2018
Salmonella in Nederland 2017
Sinds het begin van deze eeuw is het aantal humane gevallen van salmonellose meer dan gehalveerd en is in 2017 het laagste ooit. Dit wordt gereflecteerd door bevindingen in de surveillance van landbouwhuisdieren en van vlees in de detailhandel. De bestrijdingsprogramma’s bij landbouwhuisdieren en verbeteringen in de hygiëne van het voedselproductie proces hebben dus effect gehad. In de periode 2013 tot en met 2017 was de incidentie van bevestigde salmonellose gevallen 8,9-9,3 per 100.000 inwoners, met naar schatting 27.440 patiënten met acute gastro-enteritis door Salmonella-infecties in de bevolking in 2017. Dit betekent dat Nederland een van de laagste incidenties van Europa heeft.
Salmonella in Nederland in 2017
Sinds de jaren 80 wordt door het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) een landelijke laboratoriumsurveillance uitgevoerd naar salmonellose in Nederland. De geschatte dekkingsgraad van de surveillance is 64% (1) van de Nederlandse bevolking. Incidentele gevallen van salmonellose bij mensen zijn in Nederland, in tegenstelling tot diverse andere Europese landen, niet meldingsplichtig. Salmonellose is alleen meldingsplichtig indien er een cluster is van 2 of meer gerelateerde patiënten die ziek werden na consumptie van besmet voedsel of drinkwater. Trends van Salmonella bij de mens worden het best beschreven in relatie tot hun bronnen. Als Nationaal Referentie Centrum voor Salmonella ontvangt het RIVM ook isolaten voor typering van runderen, varkens, pluimvee en huisdieren, inclusief reptielen. Daarnaast worden isolaten getypeerd uit andere landbouwhuisdieren zoals paarden, geiten, schapen en eenden, en uit omgevingsmonsters en voedingsmiddelen. De isolaten komen uit verschillende monitoringprogramma’s op boerderijen, slachthuizen en supermarkten. Vaak zijn deze programma’s onderdeel van het werk van de Gezondheidsdienst voor Dieren (GD) en de Nederlandse Voedsel en Waren Autoriteit (NVWA), maar isolaten worden ook ingestuurd door dierentuinen, de diergeneeskundefaculteit en diervoederindustrie. Periodiek worden de gegevens over Salmonella bij mensen zoals serotypering, moleculaire typering en resistentie (bepaald door Wageningen Bioveterinary Research (WBVR), Lelystad), verstuurd naar het European Centre for Disease Control (ECDC). Deze gegevens zijn nu beschikbaar voor het publiek, geaggregeerd op serotype, leeftijd, geslacht, periode en land.(2) Vergelijkbare gegevens over landbouwhuisdieren en voedsel worden jaarlijks verstuurd naar de European Food Safety Authority (EFSA). In de bijlages zijn álle serotypes getabelleerd, gevonden tussen 2000 en 2017 in de mens, en die voor landbouwhuisdieren gevonden tussen 2005 en 2017. In de tabellen 1 en 3 staan de belangrijkste serotypes.
Tabel 1 De ontwikkeling van de belangrijkste salmonellaserotypen in de mens. Serotypen waar significante verheffingen voor zijn gevonden zijn grijs gearceerd (c.f. Tabel 2 en Figuur 1). (Bron: Laboratoriumsurveillance RIVM, met dekkingsgraad ~64% van Nederland).
| Serotype | 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | Reizen |
| Totaal aantal | 2204 | 994 | 986 | 979 | 1160 | 968 | 12% |
| Enteritidis | 421 | 256 | 213 | 239 | 319 | 244 | 16% |
| Typhimurium-monof. 1,4,5,12:i:- | 321 | 158 | 207 | 156 | 197 | 172 | 4% |
| Typhimurium | 276 | 185 | 166 | 196 | 208 | 161 | 5% |
| Thompson | 803 | 25 | 7 | 5 | 7 | 4 | 3% |
| Infantis | 22 | 30 | 26 | 35 | 26 | 38 | 10% |
| Kentucky | 11 | 17 | 6 | 9 | 31 | 26 | 29% |
| Napoli | 7 | 14 | 11 | 14 | 23 | 10 | 9% |
| Dublin | 4 | 6 | 22 | 15 | 20 | 6 | 3% |
| Bovismorbificans | 14 | 6 | 6 | 5 | 34 | 18 | 6% |
| Newport | 20 | 12 | 12 | 9 | 11 | 18 | 21% |
| Derby | 10 | 11 | 15 | 12 | 16 | 8 | 7% |
| Brandenburg | 11 | 15 | 20 | 7 | 9 | 6 | 6% |
| Paratyphi B. var. Java | 6 | 10 | 7 | 13 | 26 | 17 | 34% |
| Stanley | 16 | 12 | 7 | 16 | 9 | 11 | 37% |
| Typhi, Paratyphi A, B | 15 | 20 | 20 | 12 | 16 | 15 | 30% |
| Heidelberg | 3 | 4 | 31 | 4 | 3 | 1 | 9% |
| SI 4,5,12:b:- | 4 | 10 | 7 | 8 | 13 | 13 | 22% |
| Agona | 8 | 5 | 6 | 9 | 13 | 6 | 33% |
| Chester | 2 | 3 | 12 | 11 | 12 | 10 | 16% |
| Oranienburg | 9 | 3 | 6 | 16 | 5 | 5 | 19% |
| Hadar | 8 | 7 | 5 | 13 | 4 | 4 | 27% |
| SI 9,12:l,v:- | 5 | 6 | 23 | 3 | 1% | ||
| Weltevreden | 4 | 2 | 1 | 2 | 7 | 4 | 41% |
| Virchow | 9 | 10 | 9 | 5 | 8 | 8 | 30% |
| Andere serotypes (#serotypes) | 195 (91) | 167 (87) | 141 (86) | 165 (75) | 143(77) | 163(76) | 22% |
Ziektelast
Diverse epidemiologische onderzoeken in de afgelopen 20 jaar hebben het mogelijk gemaakt om op basis van de laboratoriumbevindingen te schatten hoeveel mensen in de algemene bevolking acute gastro-enteritis krijgen door Salmonella, daarmee naar de huisarts gaan, in het ziekenhuis belanden en komen te overlijden. Ook de ziektelast in verloren gezonde levensjaren, ook wel Disability Adjusted Life Years (DALY’s), en Cost of Illness (COI) kunnen zo geschat worden. Voor 2015-2017 wordt het aantal patiënten met acute gastro-enteritis door salmonella-infecties in de bevolking geschat op ruim 27.000. Dit komt overeen met ongeveer 1200 DALY’s; de COI komt neer op € 19 miljoen.(3,4) De DALY’s en COI kwamen in 2016 hoger uit maar dit is volledig toe te schrijven aan 2 grote internationale salmonella-uitbraken. Ter vergelijk, voor Campylobacter is het aantal patiënten met acute gastro-enteritis en DALY en COI ongeveer 3 maal zo hoog als voor Salmonella; het aantal ziekenhuisopnames is vergelijkbaar. Voor salmonella-infecties wordt geschat dat, naast reizen, milieucontact en mens-op-mensoverdracht, ongeveer 80% door voedsel komt; bij campylobacter-infecties wordt ongeveer een derde veroorzaakt door voedsel.
Trends in salmonellose bij mensen
In 2017 was het aantal ingestuurde salmonella-isolaten van patiënten in Nederland lager dan in 2016 en vergelijkbaar met 2014 en 2015; binnen de laboratoriumsurveillance werden 968 isolaten ingestuurd. Gecorrigeerd voor de dekkingsgraad van 64% zijn dat landelijk ongeveer 1.513 isolaten (Figuur 1, Tabel 1). Dit is een verdere stabilisatie na een lange periode van geleidelijke afname, onderbroken door jaren met grote infectieziekte-uitbraken zoals die in 2003, 2006, 2008, 2010, 2012 en ook 2016. In 2003 was er een uitbraak door besmette eieren uit Spanje tijdens de vogelpest. In 2006, 2008 en 2010 waren grote uitbraken met verschillende besmettingsbronnen en in 2012 was een grote uitbraak (> 1.100 geregistreerde patiënten) veroorzaakt door het eten van met S. Thompson besmette gerookte zalm, (Figuur 1, Tabel 1).(5) In 2016 werd de verheffing, die verder doorliep in 2017, vooral veroorzaakt door een grote internationale uitbraak van Salmonella enteritidis (in Nederland voornamelijk de MLVA-types 02-09(10,11)-07-03-02). Deze uitbraak was gerelateerd aan Poolse eieren die geleverd waren aan restaurants (202 geregistreerde patiënten in 2016 en nog eens 35 in 2017).(6) Een wat kleinere infectieziekte-uitbraak die begon in 2016 en doorliep tot eind maart 2017 in Nederland en België, werd veroorzaakt door Salmonella bovismorbificans (n=53) in rauwehamproducten uit België. (7) Bij het bestrijden van beide uitbraken speelde whole genome sequencing (WGS) een sleutelrol in de genetische afgrenzing van de betrokken clusters. Een uitbraak onder jong volwassenen aan de Duitse grens was vermoedelijk veroorzaakt door het eten van junkfood besmet met de monofasische Salmonella typhimurium (MLVA type 03-12-09-00-211, n=21). Onder de bewoners van een verpleeghuis was sprake van infecties door het in Europa opkomende ciprofloxacineresistente serotype S. Kentucky (n=14). Doorgaans worden besmettingen met dit serotype alleen bij reizigers gevonden. Van enkele kleinere verheffingen zoals S. Infantis (n=14), S. Agbeni (n=10) en S. Newport (n=8) kon geen bron worden gevonden.
Het aantal patiënten waarvoor laboratoriumdiagnostiek wordt uitgevoerd is meestal het topje van de ijsberg; het werkelijke aantal individuele patiënten met salmonellose en diegenen horend bij uitbraken, ligt naar schatting ruim 15 maal zo hoog.(2)
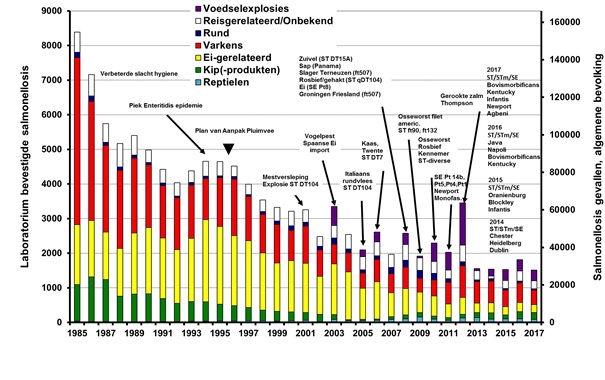
Figuur 1 Geschatte bijdrage aan de laboratoriumbevestigde salmonellose bij mensen (linker y-as) door reizen (of onbekend), landbouwhuisdieren of hun producten. Omvangrijke verheffingen die niet representatief zijn voor de salmonellastatus van de Nederlandse vee- en pluimveestapel, zijn in paars aangegeven. (Bron: Laboratoriumsurveillance RIVM).
Tijdreeksanalyse en analyse van geografische clustering brengen meer mogelijke uitbraken aan het licht dan de GGD en NVWA signaleren.(8,9) In 2013 was het geschatte aandeel van geclusterde patiënten met 4% heel laag terwijl dit ten tijde van de uitbraak door besmette zalm in 2012 bijna 50% was. In 2015, 2016 en 2017 met respectievelijk 22%, 25% en 19% was dit meer dan in 2013 en 2014 maar vergelijkbaar met de jaren voor 2012 (Tabel 2). Ook het aantal vermoedelijke kleine uitbraken en daarbij betrokken patiënten was in 2015, 2016 en 2017 hoger dan in 2013 en 2014: respectievelijk 15 (waarvan 5 geografisch geclusterd), 17 (waarvan 10 geografisch geclusterd) en 23 (waarvan 6 geografische geclusterd). In de afgelopen jaren werden door het jaar heen diverse regionaal verspreide clusters gezien door S. typhimurium, met name van de monofasische variant en ook van S. enteritidis.
Tabel 2 Regionale en diffuse uitbraken geconstateerd binnen de Laboratorium Surveillance RIVM (dekkingsgraad ~64%) en het aantal betrokken (extra) patiënten met salmonellose dan verwacht in de periode van het cluster.
| 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | |
| Totaal (regionaal) | 20(5) | 5(2) | 11(4) | 15(5) | 17(10) | 23(6) |
| Isolaten (% in clusters) | 2207(49%) | 995(4%) | 985(13%) | 978 (22%) | 1158(25%) | 968(19%) |
| Aantal cases in clusters (excess) | 1278(1091) | 63(41) | 178(125) | 374(217) | 319(285) | 251(181) |
Binnen de serotypen S. typhimurium en S. enteritidis is de MLVA-typering (Multiple-Locus Variable tandem repeat Analysis) heel geschikt om clusters van patiënten te onderscheiden met een mogelijk gemeenschappelijke besmettingsbron. Sommige clusters werden ook in het buitenland gesignaleerd in het Epidemic Intelligence Information System (EPIS) van het ECDC. (10) Eind 2015 is gestart met onderzoek van clusters met WGS, en met succes wat blijkt uit bovengenoemde uitbraken in 2016 en 2017.
Surveillance van serotypes bij de mens, landbouwhuisdieren en in voedsel
In 60-80% van alle ingestuurde patiëntisolaten werden de salmonellaserotypen enteritidis en typhimurium (inclusief de monofasische) aangetoond (Tabel 1); deze typen waren ook dominant bij landbouwhuisdieren (Tabel 4). In tegenstelling tot S. enteritidis waren de problemen met S. typhimurium meestal niet aan reizen gerelateerd (Tabel 1). Op de derde plaats van de meest voorkomende serotypen bij de mens staat het sterk opkomende antigeentype S. enterica subsp. enterica (subgroep I) serovar 1,4,5,12:i. Het aantal isolaten met dit antigeentype steeg van 27 in 2005, naar 321 in 2012, waarna dit weer daalde tot ongeveer de helft in 2017. Ook bij varkens en in mindere mate bij runderen nam dit type nog sterk toe tot in 2017, terwijl dit bij de mens in 2017 was gehalveerd ten opzichte van 2012. Al langere tijd wordt dit type ook gevonden in pluimvee. Het is een monofasische variant van S. typhimurium en is in vele landen emerging. Het voor de mens niet-tyfeuze serotype S. paratyphi B var. Java was het dominante type in kippenvlees (sinds 2014 S. infantis). Toch wordt dit multiresistente type, dat soms zelfs Extended Spectrum Beta Lactamase (ESBL) produceert, weinig bij de mens gevonden (7 in 2014, 13 in 2015) en is dan vaak aan reizen gerelateerd (naar schatting 50%) (Tabel 1). Echter met 26 keer in 2016 en 17 keer in 2017 was het aantal nog nooit zo hoog. Tot in 2013 werd in ongeveer 50% van de isolaten van pluimveevlees uit de winkel S. paratyphi B var. Java gevonden. Dit percentage is in 2014 voor het eerst lager, een trend die zich voortzette tot in 2017 (Tabel 3 en 4).
Tabel 3 Salmonella spp. in kippenvlees in de detailhandel (monitoringsprogramma NVWA).
| 1997 - 2005 | 2006 - 2010 | 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | |||||||
| V | VB | V | VB | V | VB | V | VB | V | VB | V | VB | |||
| Samplegrootte | 12.348 | 6.846 | 564 | 672 | 600 | 595 | 586 | 632 | 593 | 674 | 208 | 269 | 231 | 251 |
| % Salmonella spp. | 15,8 | 7,3 | 6,6 | 5,4 | 3,2 | 3,2 | 3,9 | 2,7 | 3,9 | 3,6 | 2,4 | 1,9 | 3,0 | 1,6 |
| Paratyphi B Java (%) | 32,7 | 59,6 | 43 | 52,8 | 53 | 42,1 | 44 | 29,4 | 26 | 20,8 | 20 | 20 | 14 | |
| Enteritidis (%) | 11,4 | 5,8 | 11 | 5,6 | 11 | 31,6 | 4,3 | |||||||
| Hadar (%) | 4,4 | 2,7 | ||||||||||||
| Indiana (%) | 7,5 | 3 | 5,9 | |||||||||||
| Infantis (%) | 7,3 | 10 | 41 | 36,1 | 26 | 21,1 | 52 | 58,8 | 57 | 70,8 | 60 | 40 | 57 | 75 |
| Virchow (%) | 5,5 | 4,2 | 40 | |||||||||||
| Typhimurium (%) | 4,9 | 0,8 | 2,8 | 5,3 | 4,3 | |||||||||
| Andere types (%) | 26,3 | 13,9 | 5,5 | 2,7 | 5,3 | 5,2 | 4,3 | 5,9 | 8,8 | 8,4 | 29 | 25 | ||
Tabel 4 De serotypedistributie van de meest voorkomende salmonellatypen in landbouwhuisdieren (Bron: Laboratorium surveillance RIVM). Een volledige lijst serotypen, 2005-2017 is als bijlage verkrijgbaar. (V=vlees, VB = vleesbereiding)
| Serotypes | 2011-2015 | 2016 | 2017 | |||||||||
| Varken | Rund | Slacht-kuiken | Leghen | Varken | Rund | Slacht-kuiken | Leghen | Varken | Rund | Slacht-kuiken | Leghen | |
| Totaal aantal | 762 | 311 | 736 | 309 | 63 | 58 | 98 | 112 | 163 | 80 | 160 | 24 |
| Typhimurium | 258 | 120 | 21 | 26 | 14 | 16 | 1 | 2 | 56 | 28 | 7 | 4 |
| SI 1,4,5,12:i:- | 207 | 55 | 27 | 14 | 33 | 14 | 13 | 3 | 86 | 10 | 5 | 7 |
| Enteritidis | 2 | 3 | 58 | 140 | 3 | 39 | 85 | 1 | 6 | 5 | ||
| Paratyphi B var. Java | 2 | 1 | 190 | 10 | 1 | 9 | 2 | 1 | 22 | |||
| Heidelberg | 131 | 2 | 73 | |||||||||
| Infantis | 12 | 1 | 121 | 8 | 1 | 20 | 2 | 1 | 10 | |||
| Derby | 140 | 10 | 3 | 5 | 5 | |||||||
| Dublin | 97 | 1 | 2 | 1 | 17 | 1 | 27 | |||||
| Brandenburg | 39 | 3 | 8 | 1 | 4 | 3 | 1 | 2 | 1 | 5 | ||
| Goldcoast | 38 | 7 | 3 | 1 | 1 | 2 | 1 | 1 | ||||
| Livingstone | 12 | 14 | 6 | 1 | 2 | |||||||
| Braenderup | 3 | 29 | ||||||||||
| Minnesota | 26 | 1 | 1 | 1 | 3 | |||||||
| Agona | 1 | 14 | 11 | 1 | 1 | |||||||
| Indiana | 2 | 22 | 1 | 2 | ||||||||
| Mbandaka | 1 | 12 | 5 | 2 | 1 | |||||||
| Anatum | 5 | 5 | 3 | 1 | 3 | |||||||
| Rissen | 8 | 2 | 3 | 2 | ||||||||
| Montevideo | 6 | 3 | 1 | 3 | 1 | |||||||
| Jerusalem | 1 | 2 | 4 | 5 | ||||||||
| Newport | 8 | 1 | 1 | 1 | 1 | |||||||
| Schwarzengrund | 1 | 2 | 8 | |||||||||
| Overig (59 serotypes) | 38 | 7 | 62 | 43 | 1 | 2 | 9 | 7 | 9 | 6 | 10 | 7 |
Een belangrijk deel van de afname van salmonella-infecties bij de mens lijkt te kunnen worden verklaard door het salmonellabestrijdingsprogramma voor pluimvee (Figuur 2). In alle schakels van de productieketen toont zowel de monitoring van de vroegere Productschappen Vee, Vlees & Eieren (PVE) (gestopt na 2012) als de monitoring van de NVWA in de detailhandel (Tabel 3) een aanzienlijke afname van het aantal salmonellabesmettingen. Vanaf 2011 is ook gekeken in vleesbereidingen (gekruid of gemarineerd vlees) en kippengehakt; hierin werden vergelijkbare besmettingspercentages aangetroffen als in onbereid kippenvlees.
Opmerkelijk bij landbouwhuisdieren is de toename van het monofasische type van S. typhimurium, de kentering van de toename van S. Derby bij varkens en S. paratyphi B var. Java bij slachtkuikens en de sterke toename van S. infantis in kippenvlees (Tabellen 3 en 4).
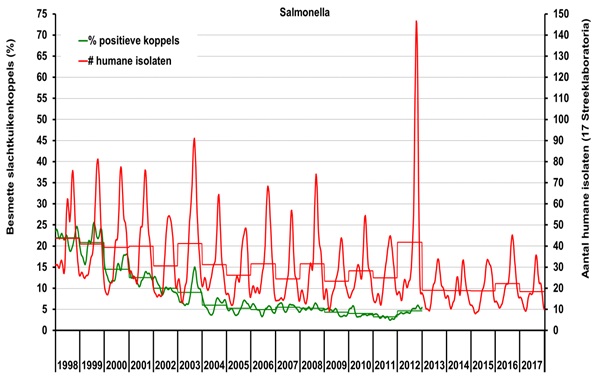
Figuur 2 Seizoens- en jaartrend (stappenlijn) van het wekelijkse voorkomen van patiënten met salmonellose (Bron: Surveillance in de voormalige streeklaboratoria, RIVM) (rechter-as) en het percentage salmonella-positieve slachtkuikenkoppels bij de slacht. (Bron: monitoring PVE) (linker-as).
Levensmiddelenonderzoek
De NVWA onderzoekt jaarlijks voor een groot aantal levensmiddelen of zij voldoen aan de gestelde norm van afwezigheid van Salmonella.
In Tabel 3 staat een overzicht van het onderzoek in de detailhandel van kippenvlees, waarbij voor vers kippenvlees een afwezigheidsnorm alleen geldt voor de 2 meest voorkomende serotypes bij mensen: S. enteritidis en S. typhimurium. In vleesbereidingen van pluimveevlees mag geen enkel salmonellaserotype worden aangetroffen.• In circa 2% van de monsters van vers vlees- en vleesbereidingen van kip is in 2017 Salmonella gevonden. Hierbij is het percentage voor vers vlees hoger dan voor vleesbereidingen, met respectievelijk 3,0% en 1,6% dat positief bevonden werd voor Salmonella.• In 52 partijen geïmporteerd kipvlees bereidingen werd in 9 partijen Salmonella gevonden (17,3%). Dit betrof 5x S. Heidelberg, 5x S. typhimurium, 1x S. Minnesota en 1x S. Mbandaka.
In Tabel 5 is een overzicht gegeven van de overige soorten (rauw) vlees afkomstig uit de detailhandel die werden onderzocht. Het gaat hier om vers vlees en, vleesbereidingen van rund of kalf, varken en schaap of lam. (11) Hoewel er geen normen voor Salmonella gelden voor vers vlees van deze diersoorten, volgt de NVWA wel het voorkomen van onder andere Salmonella in dit type product; in gehakt vlees, vleesbereidingen en producten mag geen Salmonella zitten. (12)• In vers varkensvlees is de prevalentie van 0,4% in 2016 en 0,7% in 2017 opmerkelijk laag (voorheen tussen 1 en 4%), terwijl deze voor lam met 1,8% in 2016 en 1,0% ook nog in 2017 juist hoog is in vergelijking met voorgaande jaren (voorheen slechts incidenteel).• In vers rund/kalfsvlees is het percentage positieven al jaren niet meer dan 0,5% (in 2017 0,2%). In 290 partijen gehakt en vleesbereidingen (anders dan pluimvee) werd 3 keer Salmonella gevonden: S. paratyphi B var. Java in rund; S. Goverdhan in varken en S. typhimurium in kalf.• In 281 partijen rauw te consumeren vlees, zoals filet américain, ossenworst en tartaar, werd 1x Salmonella gevonden: S. Dublin in ossenworst.• Bij de groothandel wordt exotisch vlees bemonsterd, zoals kangoeroe, struisvogel, krokodil en kikker(billen). In 6 van de 46 onderzochte partijen is Salmonella gevonden: in 4 van de 5 monsters kikkerbillen, in 1 van 13 monsters kangoeroevlees en in 1 van 4 monsters krokodil.
Tabel 5 Salmonella in 25 g rauw vlees in de detailhandel. (Bron: Monitoringprogramma NVWA)
| 2006-2012 | 2013 | 2014 | 2015 | 2016 | 2017 | |||||||
| N | % + | N | % + | N | % + | N | % + | N | % + | N | % + | |
| Rund en Kalf | 6155 | 0,9 | 433 | 0,5 | 420 | 0,0 | 488 | 0,0 | 507 | 0,4 | 504 | 0,2 |
| Filet americain | 4883 | 0,4 | -- | -- | -- | -- | -- | -- | 99 | 1,0 | 105 | 0,0 |
| Osseworst | 699 | 0,3 | -- | -- | -- | -- | -- | -- | 59 | 0,0 | 75 | 1,3 |
| Varken | 4779 | 1,8 | 704 | 4 | 763 | 1,3 | 788 | 0,9 | 271 | 0,4 | 278 | 0,7 |
| Lam | 881 | 0,5 | 52 | 0 | 31 | 0,0 | 49 | 0,0 | 112 | 1,8 | 196 | 1,0 |
Ook voor levensmiddelen waarvan de verwachting is dat ze zonder afdoende verhitting geconsumeerd kunnen worden geldt dat er geen Salmonella in mag zitten.• Net als in 2015 en 2016 was de besmetting met Salmonella in kruiden/specerijen het hoogst. Hierbij waren 2 van de 37 partijen geïmporteerde verse kruiden (5,4%) positief voor Salmonella; voor sesamzaad waren van 186 partijen 8 positief (4,3%, in 2016 3,5%). In vrijwel geen van de bijna 300 monsters van gedroogde kruiden/specerijen werd Salmonella aangetoond (in 2016 0,7%).• In tweekleppigen werd in 1 van de 320 monsters (Franse venusschelpen) een S. typhimurium geïsoleerd.• Bij ingevroren geïmporteerde gekweekte vis en tropische garnalen werd in 1 van de 18 monsters garnalen een S. Brunei gevonden. In de 18 monsters Tilapia en 20 monsters Pangasius werd geen Salmonella aangetoond.• In 600 monsters verse groenten en maaltijdsalades, waarvan 274 met kiemgroenten, 134 met gerookte vis en 107 met garnalen uit de detailhandel, werd geen Salmonella gevonden.
Naast de surveillance van voedsel doet de NVWA ook onderzoek naar de aanwezigheid van Salmonella naar aanleiding van klachten of bij uitbraken die mogelijk veroorzaakt zijn door het eten van met Salmonella besmet voedsel.(9) In 2017 was dit het geval toen tijdens 2 uitbraken links gelegd konden worden met respectievelijk besmette Poolse eieren en rauwehamproducten (zie Trends in salmonellose bij mensen).
Reservoirs en bronnen van besmetting
Ongeveer 80% van de salmonella-infecties is het gevolg van het eten van besmet voedsel zoals onvoldoende verhitte eieren, rauwe vleesproducten en incidenteel door (voorgesneden) rauwe groenten en fruit. De geschatte bijdrage aan de humane salmonellose door reizen, landbouwhuisdieren en hun producten wordt getoond in Figuur 1. Uit de frequentiedistributie van serotypen bij de bronnen, wordt de frequentiedistributie van serotypen bij de mens geschat. Daarbij betrekt men ook het geconsumeerde volume, de besmettingsgraad en de fractie van het voedsel wat rauw of goed doorbakken wordt geconsumeerd.(13,14) Ook wordt het deel meegenomen dat wordt veroorzaakt door reptielen die als huisdier worden gehouden en waarbij besmetting optreedt via direct contact met de dieren of contact met een besmette omgeving (terrarium). (15)• Tot 5 jaar geleden waren eieren de belangrijkste bron van salmonellose, net als in andere Europese landen. Sinds 2009 geldt dat eieren die afkomstig zijn van S. enteritidis/S. typhimurium-positieve koppels (kippen die met elkaar in 1 hok zitten), niet meer op de markt gebracht mogen worden als tafeleieren voor directe humane consumptie (EG-besluit 1237/2007). Zij zijn alleen geschikt voor de eiverwerkende industrie waarbij de bacterie wordt gedood.• Het aantal aan eieren gerelateerde infecties was in de afgelopen 35 jaar nooit zo laag als in 2017, namelijk ongeveer 15%. Voor varkens was dit in 2017 28%, slechts 2% was afkomstig van rund, 13% van kip.• 5% van de salmonella-infecties werd veroorzaakt door contact met reptielen. Salmonella is een commensale darmbacterie bij reptielen. (15) Het houden van reptielen was de laatste jaren sterk toegenomen. Het aantal hier aan toegeschreven infecties was vóór 2000 minder dan 1% en vooral kinderen in de leeftijd van 0-4 jaar werden ziek. Na 2000 steeg het aantal infecties tot ongeveer 8-9% en werden vooral volwassenen ziek. (16) Dit hield waarschijnlijk verband met de populariteit van kleine schildpadden als huisdier bij jonge kinderen (voor 2000) en de toenemende populariteit van reptielen als huisdier bij volwassenen (na 2000), vooral slangen. Om onduidelijke reden is het aantal salmonella-infecties door reptielen na 2015 sterk gedaald: 7% in 2016 en 5% in 2017.• Afhankelijk van het serotype werd minstens 12% van alle salmonella-infecties in het buitenland opgelopen (Tabel 1, Figuur 1).• Bij 4% van de infecties kon de besmettingsbron niet worden geschat.
Resistentieontwikkeling
De MARAN-rapportage over 2017 beschrijft de verdere toename van salmonellastammen die resistent zijn tegen fluoroquinolonen.(17) Het aantal salmonellastammen (bij mens en dier tezamen) dat resistent was tegen derdegeneratie-cefalosporines is vergelijkbaar met de 3 voorgaande jaren. Carbapenemresistentie is tot dusverre nog niet in Salmonella waargenomen, ook niet in 2017. Het overdraagbare colistineresistente gen mcr-1 werd ook in 2017 niet gevonden.(18) Deze antibiotica zijn van belang voor effectieve behandeling van ernstige infecties bij mensen. Multiresistentie werd het meeste gevonden bij S. Heidelberg (geïmporteerd kippenvlees), S. Kentucky (meestal reis- gerelateerde infecties), S. typhimurium (inclusief de monofasische variant), S. paratyphi B variant Java (in kippenvlees maar zelden bij de mens), S. infantis en in minder mate in S. Dublin (vrijwel uitsluitend in rund). Alleen bij de mens werden in 2017 isolaten verdacht van ESBL-productie gevonden (2,5%, 31/1222 van 7 serovars), vooral S. Kentucky (meestal reisgerelateerd) en S. typhimurium. Het percentage ESBL-producerende isolaten bij de mens neemt geleidelijk toe en was voor 2012 nog minder dan 1%. De enige ESBL-producerende salmonella-isolaten uit landbouwhuisdieren waren afkomstig van geïmporteerd kippenvlees (68% in 2017, voornamelijk S. Heidelberg (18) en werden niet gevonden in vers vlees en vleesbereidingen van zowel pluimvee als runderen, varkens of lammeren. Ciprofloxacineresistentie werd het meest aangetroffen in isolaten bij de mens en bij de kip. Net als in voorgaande jaren waren daarbij de serotypen S. enteritidis (22%), S. infantis (26%) en S. Kentucky (81%) dominant.
Conclusies
Sinds het begin van deze eeuw is het aantal mensen met salmonellose meer dan gehalveerd en is in 2017 het laagst ooit. Dit wordt gereflecteerd door de bevindingen in de surveillance van landbouwhuisdieren en van vlees in de detail- en groothandel. De bestrijdingsprogramma’s bij landbouwhuisdieren en verbeteringen in de hygiëne van het voedselproductieproces hebben dus effect gehad. In de periode 2013 tot en met 2017 was de incidentie patiënten met door laboratoriumonderzoek bevestigde salmonellose 8,9-9,3 per 100.000 inwoners, met naar schatting 27.440 patiënten met acute gastro-enteritis door salmonellose in de bevolking in 2017. Dit betekent dat Nederland een van de laagste incidenties van Europa heeft. De belangrijkste bron van salmonella-infecties bij mensen is varkensvlees (28%) met tafeleieren op een goede tweede plaats (15%). Deze gunstige ontwikkeling werd af en toe onderbroken door aan voedsel gerelateerde uitbraken met hoge directe/indirecte maatschappelijke kosten. Daarnaast blijft de ontwikkeling van antibioticaresistentie een bron van zorg, met name de multiresistentie en ESBL-productie in verschillende serotypen en de toename van salmonella-stammen die resistent zijn tegen fluoroquinolonen. Ook nieuwe besmettingsbronnen worden aangetoond. Bijvoorbeeld reptielen, die als huisdier gehouden worden en 5% van de infecties veroorzaken.
Auteurs
W. van Pelt1, M. van der Voort2, M-J. Mangen1, K. Veldman3, B. Wit2, E. Franz1, M. Heck1, R. Pijnacker1, I. Friesema1, L. Mughini-Gras11. Centrum Infectieziektebestrijding RIVM, Bilthoven2. Nederlandse Voedsel- en Warenautoriteit (NVWA), Utrecht3. Wageningen Bioveterinary Research (WBVR), Lelystad
Correspondentie
Literatuur
- Laboratory surveillance of bacterial gastroenteric pathogens in The Netherlands, 1991-2001. van Pelt W, de Wit MA, Wannet WJ, Ligtvoet EJ, Widdowson MA, van Duynhoven YTPH. Epidemiol Infect. 2003 Jun;130(3):431-41.
- ECDC. http://ecdc.europa.eu/en/data-tools/atlas/Pages/atlas.aspx.
- Mangen M-J, Friesema IHM, Pelt van W.(2018) Disease burden of food-related pathogens in the Netherlands, 2017. RIVM briefrapport, 2018. In preparation.
- Bouwknegt M, Friesema I, Mangen MJ, Van Pelt W, Havelaar A.(2015) De ziektelast van voedsel gerelateerde infecties in Nederland, 2009-2012. Infectieziekten Bulletin 2015, 26: 10-13.
- Friesema I, Jong A, Hofhuis A, Heck M, Kerkhof van den H, Jonge de R, Hameryck D, Nagel K, Vilsteren van G, Beek van P, Notermans D, Pelt van W.(2012) Large outbreak of Salmonella Thompson related to smoked salmon in the Netherlands, August to December 2012. Euro surveillance 10/2014; 19(39).
- Pijnacker R, Tijsma ASL, Friesema IHM, Voort van der M, Nijs de R, Slegers-Fitz-James IA, Heck MEOC, Kuiling S, Kerkhof van den JHCT, Leblanc JMJ, Franz E. Bronopsporing bij een langdurige internationale uitbraak van Salmonella Enteritidis. Infectieziekten Bulletin, 2017, 28(6): 181-187
- Brandwagt D, Wijngaard van den C, Tulen AD, Mulder AC, Hofhuis A, Jacobs R, Heck M, Verbruggen A, Kerkhof van den H, Slegers-Fitz-James I, Mughini-Gras L, Franz E. Outbreak of Salmonella Bovismorbificans associated with the consumption of uncooked ham roducts, the Netherlands, 2016 to 2017. Euro Surveill. 2018;23(1):pii=17-00335.
- Hulth A, Andrews N, Ethelberg S, Dreesman J, Faensen D,Pelt van W, Schnitzler J. Practical usage of computer-supported outbreak detection in five European countries. Euro Surveill. 2010 Sep 9;15(36). pii: 19658.
- Friesema IHM, Slegers-Fitz-James IA, Wit B, Franz E.(2018) Registratie voedselgerelateerde uitbraken in Nederland, 2017. 2018, RIVM Rapport 2018-0088.
- Gossner CM, et al. (2015) Event-based surveillance of food- and waterborne diseases in Europe: ‘urgent inquiries’ (outbreak alerts) during 2008 to 2013 Eurosurveillance 2015; 20(25).
- Definities van deze producten zijn bij wet vastgelegd in Verordening (EG) nr. 853/2004. http://eur-lex. europa.eu/legal-content/NL/TXT/?uri=uriserv:OJL_.2005.338.01.0027.01.NLD
- Verordening (EG) nr. 2073/2005 http://eur-lex.europa.eu/legal-content/NL/TXT/?uri=celex:32005R2073
- Mughini-Gras L, Enserink R, Friesema I, Heck M, Duynhoven van Y, Pelt van W.(2014) Risk factors for human salmonellosis originating from pigs, cattle, broiler chickens and egg laying hens: a combined case-control and source attribution analysis. PLoS ONE 2014; 9(2):e87933.
- Mughini-Gras L, Smid J, Enserink R, Franz E, Schouls L, Heck M, Pelt van W. (2014) Tracing the source of human salmonellosis: A multi-model comparison of phenotyping and genotyping methods. Infection, Genetics and Evolution 2014;28:251-260.
- Mughini-Gras L, Heck M, Pelt van W.(2016) Increase in reptile-associated human salmonellosis and shift toward adulthood in the age groups at risk, the Netherlands, 1985 to 2014. Eurosurveillance, 2016.
- Veldman KT, Wit B, Pelt van W, Heederik DJJ, Mevius DJ (Eds.).(2018) MARAN-2018 (i.c.m. NETHMAP-2018). http://www.cvi.wur.nl
- Veldman K, Essen-Zandbergen van A, Rapallini M, Wit B, Heymans R, Pelt van W, Mevius D.(2016) Location of colistin resistance gene mcr-1 in Enterobacteriaceae from livestock and meat. J Antimicrob Chemother. 2016 71(8):2340-2342. doi: 10.1093/jac/dkw181
- Liakopoulos A, Geurts Y, Dierikx CM, Brouwer MSM, Kant A, Wit B, Heymans R, Pelt van W, Mevius DJ.(2016) Extended-Spectrum Cephalosporin-Resistant Salmonella enterica serovar Heidelberg Strains, the Netherlands. Emerging Infectious Diseases, 2016 22(7):1257-1261.
Infectieziekten Bulletin, jaargang 29, nummer 7, september 2018
Tetanuspreventie bij zwangere vrouwen, welk vaccin?
Vraag uit de praktijk
Op een huisartsenpost krijgen zwangere vrouwen een vaccinatie tegen difterie, tetanus en polio (DTP) als postexpositieprofylaxe tegen tetanus. Dit is conform de richtlijnen van de Landelijke Coördinatie Infectieziektebestrijding (LCI)van het RIVM en het Nederlands Huisartsengenootschap (NHG). Maar biedt het DTP-vaccin als tetanusprofylaxe voldoende bescherming voor zwangere vrouwen? De huisartsen werden door hun dienstapotheek geattendeerd op het feit dat DTP-vaccin minder tetanustoxoid bevat dan los tetanusvaccin (minimaal 20 IE per dosis versus minimaal 40 IE per dosis). Er ontstond discussie of deze dosis wel afdoende was. De informatie op de websites van het RIVM, het Farmacotherapeutisch Kompas, de GGD en de WHO gaf geen helder antwoord op de vraag wat de minimaal vereiste dosering tetanustoxoid is voor een goede actieve immunisatie bij volwassenen.
Tetanuspreventie bij zwangere vrouwen, welk vaccin?
Wat is tetanus?
Tetanus is een ernstige ziekte die veroorzaakt wordt door een bacterie. De bacterie maakt gifstoffen aan die spierkrampen veroorzaken met vaak ernstige, levensbedreigende gevolgen. De tetanusbacterie kan het lichaam binnenkomen via een wond in de huid. Mensen kunnen elkaar niet besmetten. Besmetting is alleen mogelijk als iemand een open wond heeft en die wond in contact komt met bijvoorbeeld straatvuil, stof, (paarden)mest of grond. Dit kan bijvoorbeeld door te vallen op straat (direct contact), of door een beet van een dier dat straatvuil in de bek heeft (indirect contact). Ook een klein wondje, bijvoorbeeld van een prik aan een doornstruik in de tuin, kan genoeg zijn om tetanus op te lopen.
De enige bescherming tegen tetanus is vaccinatie. Iemand die tetanus heeft gehad en dit heeft overleefd, is niet beschermd tegen een volgende tetanusinfectie. De tetanusvaccinatie wordt in Nederland aan alle kinderen aangeboden via het Rijksvaccinatieprogramma. De ziekte komt nu nog maar sporadisch voor.
Wanneer vaccineren?
Er moet in het bloed een bepaalde hoeveelheid tetanusantistoffen aanwezig zijn om de tetanusbacterie direct bij ‘binnenkomst’ op te ruimen. Dit niveau bereik je alleen door vaccinatie. Als iemand met een wond naar de huisarts of de spoedeisende hulp gaat, dan wordt ook altijd gekeken of opnieuw vaccineren nodig is.
Welk vaccin voor zwangere vrouwen?
Bij jonge kinderen die voor het eerst tegen tetanus worden gevaccineerd, is het voor de opbouw van de immuniteit belangrijk dat zij een minimale dosis van 40 IE tetanustoxoïd krijgen. Daar wordt in het Rijksvaccinatieprogramma rekening mee gehouden; het daar gebruikte combinatievaccin (Infanrix hexa) bevat tenminste 40 IE tetanustoxoïd. Voor een boostervaccinatie bij volwassenen (ook zwangere vrouwen), bijvoorbeeld na een verwonding, volstaat 20 IE tetanustoxoïd. Als een volwassene nooit eerder tegen tetanus gevaccineerd is, is na een verwonding postexpositieprofylaxe met tetanusimmuunglobine geïndiceerd en een serie van 3 DTP-vaccinaties (maand 0, 1 en 7).
Auteur
Ton Oomen
Correspondentie
Bronnen:
- RIVM website en LCI richtlijn https://www.rivm.nl/Onderwerpen/T/Tetanus#guide
- Bijsluiter Infarix https://www.rivm.nl/Documenten_en_publicaties/Algemeen_Actueel/Uitgaven/Preventie_Ziekte_Zorg/Bijsluiters/Bijsluiter_Infanrix_Hexa_DKTP_Hib_HepB
- Bijsluiter Boostrix
- https://www.rivm.nl/dsresource?objectid=0a3e8c77-49c7-41df-8539-b40a12b5c1cf&type=pdf&disposition=inline
Infectieziekten Bulletin, jaargang 29, nummer 7, september 2018
Aankondigingen
Aanpassingen LCI-richtlijnen
Via onderstaande link vindt u een overzicht van de aanpassingen van 8 juni t/m 7 september 2018 in de richtlijnen en de daarvan afgeleide producten.
https://lci.rivm.nl/aankondigingen-2018-september
Er zijn wijzigingen doorgevoerd op de volgende richtlijnen en draaiboeken:
- Haemophilus influenzae type b-infectie
- Japanse encefalitis
- Kinkhoest
- MERS-CoV
- Waterpokken
- Infectieziekten in opvangcentra voor asielzoekers
- Waterrecreatie en infectieziekten
- Publieksinformatie: Kinkhoest
- Quiz: Japanse encefalitis
Masterclasses
Vaccinology Masterclass, een programma voor infectiologen en onderzoekers
Deze geaccrediteerde masterclass vindt plaats op donderdag 27 en vrijdag 28 september 2018 in het congrescentrum Zonheuvel, Amersfoortseweg 98 te Doorn. De doelgroepen zijn kinderartsen, internisten, infectiologen, medisch microbiologen, artsen infectieziekten, immunologen en Jeugdartsen.
Steeds meer ziekten kunnen nu met vaccins voorkomen of behandeld worden, en niet meer alleen infectieziekten. De kennis over vaccins neemt voortdurend toe: welke antigenen zijn nodig voor bescherming, welke immuunreactie werkt het beste, welke bestanddelen geven bijwerkingen? Om het publiek het vertrouwen van veiligheid en werkzaamheid te kunnen garanderen, stellen overheden steeds strengere eisen aan de kwaliteit van vaccins en hun bereiding. Deze Vaccinology Masterclass biedt geaccrediteerde en onafhankelijke nascholing voor zorgverleners door middel van laagdrempelige hoorcolleges en actieve participatie aan discussies, en geeft een verdieping van kennis over vaccinaties. Nadere informatie zie de site: www.vaccinologymasterclass.org
RVP uitgelicht, waarom vaccineren wij eigenlijk?
Deze masterclass vindt plaats op vrijdag 7 december 2018 in Hotel Van der Valk te Veenendaal. De doelgroepen: Jeugdartsen en andere professionals betrokken bij de uitvoering van het Rijksvaccinatie Programma (RVP).
De principes die aan de vaccins van Jenner en Pasteur ten grondslag lagen, gelden nog steeds. Maar in de afgelopen decennia zijn ze verfijnd. Over de opname van nieuwe vaccins in het Rijksvaccinatieprogramma geeft de Gezondheidsraad advies aan de hand van toetsing met zeven criteria. Het voldoen aan deze criteria is essentieel voor een voldoende draagvlak voor een nieuwe vaccinatie. Het publiek wil vandaag de dag goed zijn geïnformeerd over de vaccinaties van hun kind(eren) of van zichzelf, en mengt zich met steun van makkelijk toegankelijke informatie nadrukkelijk in de beleidsvorming over vaccinaties. Op het internet is veel informatie te vinden, waardoor nu ook leken over vele feiten beschikken. Maar ook komen ze in contact met veel mythes die soms op een verkeerde duiding van die feiten berust. Zorgverleners hebben voldoende achtergrond nodig om feiten en mythes van elkaar te onderscheiden, en hierover om met twijfelende en kritische ouders en anderen te kunnen communiceren. Deze Vaccinology Masterclass biedt geaccrediteerde en onafhankelijke nascholing voor zorgverleners door middel van laagdrempelige hoorcolleges en actieve participatie aan discussies, en geeft een verdieping van kennis over vaccinaties. Nadere informatie zie de site: www.vaccinologymasterclass.org
Registratie infectieziekten
Wet publieke gezondheid
Virologische weekstaten
Meldingen uit de virologische weekstaten tot en met week 32, 2018